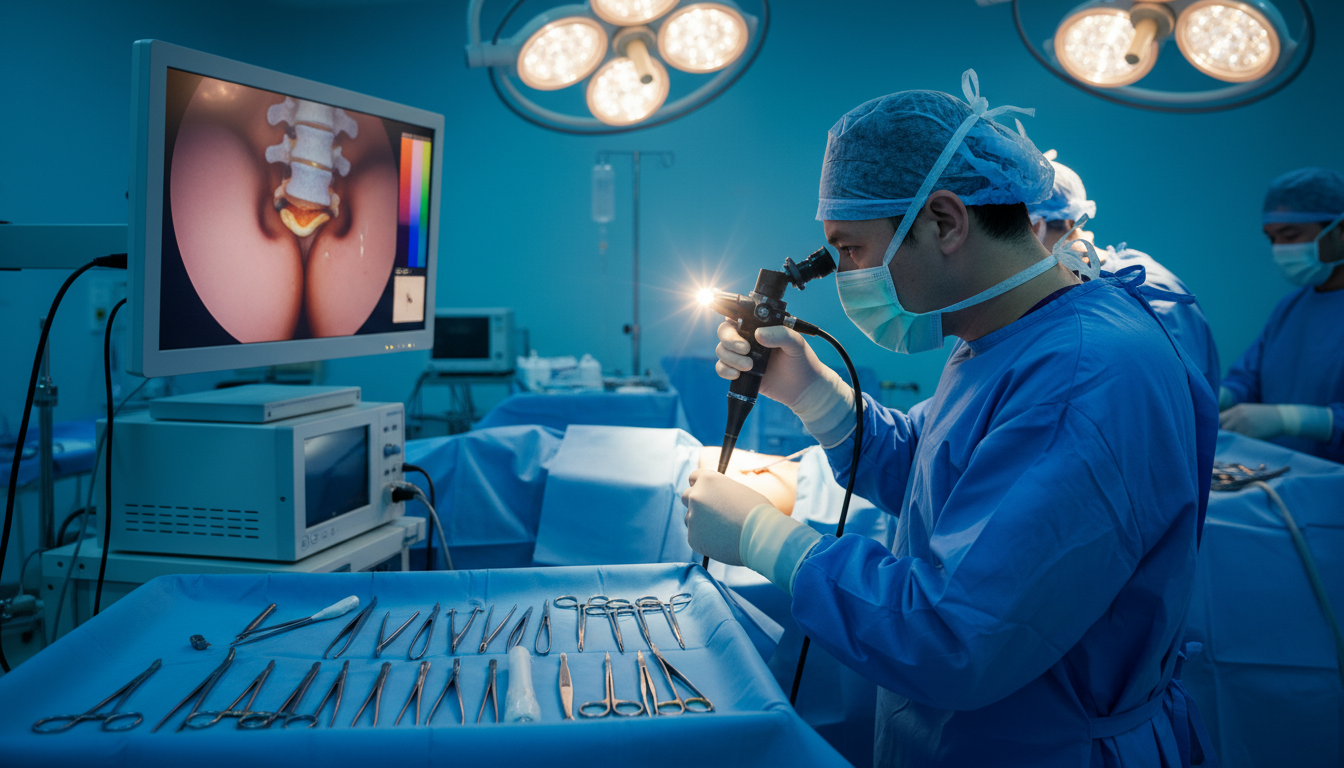
É essencial saber o investimento necessário para uma cirurgia de hérnia de disco para quem busca alívio das dores. Muitos pacientes têm dúvidas sobre os valores envolvidos neste procedimento.
No Brasil, os custos podem variar muito. Uma cirurgia de hérnia de disco tradicional pode custar entre R$ 10.000 e mais de R$ 80.000. Isso depende de vários fatores.
A técnica endoscópica minimamente invasiva é uma opção moderna e eficiente. Este procedimento geralmente custa entre R$ 15.000 e R$ 40.000. Ele oferece recuperação mais rápida e menos trauma aos tecidos.
Alguns elementos influenciam o valor final do tratamento. A qualificação do cirurgião, infraestrutura hospitalar, materiais utilizados, localização geográfica e tempo de internação são determinantes no custo total.
O Dr. Marcus Torres Lobo, especialista em tratamento da dor, está disponível para esclarecer suas dúvidas sobre o procedimento. Compreender todas as opções disponíveis ajuda na tomada de decisão consciente sobre seu tratamento.
Principais Informações sobre Custos
- O valor da cirurgia endoscópica varia entre R$ 15.000 e R$ 40.000 no Brasil
- Técnicas tradicionais podem custar de R$ 10.000 até mais de R$ 80.000
- A qualificação do cirurgião impacta diretamente no investimento necessário
- Procedimentos minimamente invasivos oferecem recuperação mais rápida
- Infraestrutura hospitalar e materiais influenciam significativamente os custos
- Consulta especializada ajuda a esclarecer valores específicos para seu caso
O que é a cirurgia de hérnia de disco por endoscopia
A tecnologia endoscópica mudou a forma como tratamos hérnias de disco. Ela traz melhores resultados com menos danos ao corpo. A cirurgia minimamente invasiva coluna usa equipamentos avançados para tratar com precisão.
Essa técnica é uma alternativa moderna e eficaz. Os pacientes sentem benefícios que vão além da remoção da hérnia. O procedimento combina tecnologia de ponta com habilidade médica.
Definição do procedimento endoscópico minimamente invasivo
O procedimento endoscópico é uma técnica cirúrgica que acessa o disco intervertebral por incisões pequenas. Essas incisões são menos de um centímetro. Isso contrasta com as cirurgias tradicionais.
A precisão milimétrica permite ao cirurgião trabalhar diretamente na área afetada. Isso sem danificar estruturas saudáveis ao redor.
O termo “minimamente invasivo” descreve a abordagem cirúrgica. Significa que os tecidos saudáveis são preservados ao máximo. Músculos, ligamentos e outras estruturas da coluna permanecem intactos, favorecendo uma recuperação mais rápida e confortável.
Durante a intervenção, o cirurgião utiliza instrumentos especializados de dimensões reduzidas. Esses equipamentos foram desenvolvidos especificamente para trabalhar através de portais estreitos. O valor procedimento endoscopia hérnia discal reflete em parte essa sofisticação tecnológica necessária para realizar a cirurgia com segurança.
A porção do disco que está comprimindo as estruturas nervosas é removida com extrema precisão. O cirurgião visualiza toda a área através de um sistema de câmeras de alta definição. Esta visibilidade ampliada permite identificar e tratar o problema com acurácia superior aos métodos convencionais.
Como funciona a videoendoscopia na coluna vertebral
O sistema de videoendoscopia utiliza uma câmera endoscópica miniaturizada de alta resolução. Esta câmera é inserida através de um tubo fino chamado portal de trabalho. As imagens capturadas são transmitidas em tempo real para um monitor de alta definição na sala cirúrgica.
O cirurgião observa toda a anatomia interna com ampliação significativa das estruturas. Essa magnificação da imagem permite identificar com clareza absoluta a raiz nervosa comprimida e o fragmento discal responsável pela compressão. A iluminação especial do endoscópio garante visibilidade perfeita mesmo nas áreas mais profundas da coluna.
Instrumentos cirúrgicos ultrafinos são inseridos pelo mesmo portal ou por aberturas auxiliares mínimas. Pinças especializadas, brocas de alta rotação e outros dispositivos removem precisamente o material discal protuso. O tratamento hérnia de disco por videoendoscopia preço considera a tecnologia avançada necessária para essa visualização e instrumentação especializada.
Todo o procedimento ocorre com o paciente sob anestesia, podendo ser geral ou regional conforme o caso. A duração média varia entre 45 minutos e 90 minutos, dependendo da complexidade. O cirurgião trabalha com precisão milimétrica, removendo apenas o necessário e preservando a estrutura saudável do disco.
Após a remoção do fragmento herniado, o cirurgião verifica cuidadosamente se a descompressão foi completa. A câmera endoscópica permite inspecionar toda a área operada antes do fechamento. Esta verificação final garante que a pressão sobre as estruturas nervosas foi totalmente eliminada.
Principais diferenças entre cirurgia endoscópica e tradicional aberta
As diferenças entre as duas abordagens cirúrgicas são substanciais e impactam diretamente a experiência do paciente. Enquanto a endoscopia representa a modernidade tecnológica, a cirurgia aberta tradicional utiliza técnicas estabelecidas há décadas. Compreender essas distinções ajuda na escolha informada do tratamento mais adequado.
A cirurgia minimamente invasiva coluna oferece vantagens significativas em diversos aspectos do tratamento. Os benefícios vão desde o momento da cirurgia até a recuperação completa. Estas diferenças justificam a crescente preferência de pacientes e cirurgiões especializados pela técnica endoscópica.
| Aspecto Comparativo | Cirurgia Endoscópica | Cirurgia Tradicional Aberta |
|---|---|---|
| Tamanho da incisão | 6 a 8 milímetros | 4 a 8 centímetros |
| Trauma muscular | Mínimo – preservação total | Significativo – afastamento necessário |
| Tempo de internação | Alta em 24 horas ou no mesmo dia | 2 a 3 dias de hospitalização |
| Período de recuperação | 2 a 4 semanas para atividades leves | 6 a 12 semanas para recuperação completa |
| Dor pós-operatória | Leve a moderada, controlada facilmente | Moderada a intensa nos primeiros dias |
Tamanho da incisão e trauma tecidual
A diferença mais visível entre as técnicas está no tamanho das incisões realizadas. Na endoscopia, o cirurgião trabalha através de portais que medem entre 6 e 8 milímetros. Essas aberturas mínimas são praticamente imperceptíveis após a cicatrização completa.
Em contraste, as cirurgias abertas tradicionais necessitam de incisões substancialmente maiores. Essas aberturas variam de 4 a 8 centímetros de extensão. O tamanho maior é necessário para permitir a visualização direta e o acesso aos instrumentos convencionais.
O trauma tecidual representa outra distinção fundamental entre as abordagens. Na técnica endoscópica, os músculos paravertebrais são preservados integralmente. Os instrumentos passam entre as fibras musculares sem cortá-las ou afastá-las significativamente.
Já na cirurgia aberta convencional, o cirurgião precisa afastar mecanicamente os músculos da coluna. Esse afastamento mantido durante todo o procedimento causa lesão às fibras musculares. A recuperação dessa musculatura contribui para o tempo prolongado de reabilitação.
A preservação das estruturas anatômicas na endoscopia resulta em menor sangramento intraoperatório. Menos trauma significa menos inflamação pós-operatória. Consequentemente, os pacientes experimentam dor reduzida e cicatrização mais rápida.
Tempo de internação e recuperação
O período de hospitalização difere drasticamente entre as duas técnicas cirúrgicas. Pacientes submetidos à endoscopia frequentemente recebem alta hospitalar no mesmo dia do procedimento. Quando há internação, raramente ultrapassa 24 horas de observação.
Por outro lado, cirurgias abertas tradicionais geralmente requerem internação hospitalar mais prolongada. O período médio varia entre 2 e 3 dias completos. Alguns casos mais complexos podem necessitar hospitalização ainda maior.
A recuperação pós-operatória apresenta diferenças ainda mais significativas. Pacientes de endoscopia retornam às atividades leves em 2 a 4 semanas. Muitos conseguem caminhar sem auxílio poucas horas após o procedimento.
Já a recuperação da cirurgia aberta tradicional é substancialmente mais longa. O retorno às atividades cotidianas normais leva de 6 a 12 semanas. Atividades físicas mais intensas podem requerer até 6 meses para liberação completa.
O valor procedimento endoscopia hérnia discal deve ser avaliado considerando esses fatores de recuperação. Menor tempo de afastamento do trabalho representa economia indireta significativa. A qualidade de vida preservada durante a convalescença também possui valor inestimável para muitos pacientes.
Estudos clínicos demonstram que a satisfação dos pacientes com endoscopia é consistentemente superior. A combinação de menor dor, recuperação rápida e resultados excelentes justifica a crescente preferência por esta técnica. O tratamento hérnia de disco por videoendoscopia preço reflete não apenas o procedimento, mas todo o conjunto de benefícios oferecidos.
Qual o preço de uma cirurgia de hérnia de disco por endoscopia?
Os preços de uma endoscopia para hérnia lombar no Brasil variam muito. Isso se deve a vários fatores, como a expertise do médico, a tecnologia usada e a infraestrutura do hospital. Saber isso ajuda a planejar melhor o tratamento.
É essencial saber os valores para tomar uma decisão informada. Conhecer os preços em diferentes lugares ajuda a escolher a melhor opção sem perder a qualidade do serviço.
Faixa de valores no Brasil: entre R$ 15 mil e R$ 40 mil
O custo da cirurgia endoscópica para hérnia disco no Brasil vai de R$ 15.000 a R$ 40.000. Essa grande variação vem de vários fatores que afetam o preço final.
Preços abaixo de R$ 15 mil podem indicar técnicas menos avançadas ou hospitais menores. Já valores acima de R$ 40 mil geralmente significam casos mais complexos que precisam de tecnologia de ponta.
A complexidade do caso influencia muito o preço. Hérnias simples custam menos que as complexas. Pacientes com condições médicas especiais podem precisar de mais recursos.
A experiência do cirurgião também afeta o preço. Cirurgiões com muita experiência e formação internacional costumam cobrar mais, por causa da sua grande habilidade.
A tecnologia usada também é um fator importante. Equipamentos modernos e sistemas de navegação cirúrgica aumentam o custo, mas melhoram a precisão e segurança do procedimento.
Preços por região: São Paulo, Rio de Janeiro e outras capitais
A localização geográfica influencia muito o preço da endoscopia para hérnia lombar no Brasil. Grandes cidades têm preços mais altos, mas também mais especialistas qualificados.
As diferenças de preços entre as capitais e regiões do país são grandes. Conhecer essas variações ajuda a planejar melhor o tratamento financeiramente.
Custo em São Paulo e região metropolitana
Em São Paulo, os preços da cirurgia endoscópica variam entre R$ 20.000 e R$ 40.000. A cidade tem muitos especialistas e hospitais de alta qualidade.
Os preços altos refletem o alto custo de operar em São Paulo. Mas os pacientes têm acesso a tecnologia de ponta e profissionais experientes.
O mercado competitivo de São Paulo também pode oferecer boas condições. Clínicas especializadas oferecem pacotes especiais para atrair pacientes que buscam qualidade.
Valores no Rio de Janeiro e Belo Horizonte
No Rio de Janeiro e Belo Horizonte, o preço da endoscopia para hérnia discal é entre R$ 18.000 e R$ 35.000. Essas cidades têm boa infraestrutura médica com centros especializados em coluna.
Os hospitais de referência nessas cidades oferecem ótima relação custo-benefício. A tradição médica e a presença de universidades renomadas garantem profissionais altamente qualificados.
Clínicas particulares nessas cidades oferecem atendimento personalizado. Os preços refletem a qualidade técnica sem os altos custos dos grandes hospitais.
Preços em capitais do Nordeste e Sul do país
No Nordeste, como Salvador, Recife e Fortaleza, o preço da cirurgia endoscópica para hérnia disco é entre R$ 15.000 e R$ 30.000. Essas regiões estão investindo mais em tecnologia médica e formação de especialistas.
No Sul, cidades como Curitiba, Porto Alegre e Florianópolis têm preços semelhantes. A qualidade dos serviços médicos nessas capitais é reconhecida nacionalmente, com preços menores que no Sudeste.
Essas regiões atraem pacientes de outras partes do país com tratamentos de qualidade a preços mais acessíveis. Muitos centros oferecem infraestrutura completa e resultados comparáveis aos grandes centros urbanos.
Diferença de custos entre clínicas particulares e hospitais
Clínicas particulares cobram entre R$ 18.000 e R$ 35.000 pela cirurgia endoscópica. Essas instituições oferecem atendimento personalizado e agendamento flexível.
Elas têm um ambiente acolhedor e focam exclusivamente em procedimentos de coluna. Muitas clínicas mantêm equipes dedicadas que acompanham o paciente desde o início até a recuperação completa.
Hospitais de grande porte podem cobrar entre R$ 25.000 e R$ 40.000 pelo mesmo procedimento. Eles oferecem infraestrutura completa para casos mais complexos, com UTI e equipes multidisciplinares disponíveis 24 horas.
A escolha entre clínica e hospital depende do caso específico. Casos simples podem ser tratados em clínicas, enquanto casos complexos precisam da infraestrutura hospitalar.
O preço não deve ser o único critério de decisão. O verdadeiro valor está na experiência do cirurgião, na qualidade da infraestrutura e nos resultados positivos.
Avaliar certificações, depoimentos de pacientes anteriores e a tecnologia disponível ajuda a entender melhor. O custo da cirurgia endoscópica para hérnia disco no Brasil é um investimento na qualidade de vida e no alívio da dor.
Fatores que influenciam o valor da cirurgia endoscópica
Entender o que afeta o preço da cirurgia endoscópica ajuda a tomar melhores decisões. O valor final reflete a segurança, precisão e resultados superiores do procedimento. Saber sobre esses custos ajuda a tomar decisões mais informadas.
O preço da cirurgia endoscópica da coluna varia por vários motivos. Cada um desses motivos adiciona mais segurança e eficácia ao procedimento. Conhecer esses motivos ajuda a entender o valor como um investimento na saúde da coluna.
Qualificação e experiência do cirurgião especialista
A formação do cirurgião é um dos fatores mais determinantes no preço e sucesso do procedimento. Cirurgiões especializados em coluna com fellowship específico em técnicas endoscópicas passam anos treinando. Eles têm títulos da Sociedade Brasileira de Coluna (SBC) e cursos internacionais, o que aumenta sua expertise.
Cirurgiões com muita experiência cobram entre R$ 8 mil e R$ 20 mil. Essa diferença mostra seu domínio técnico e atualização constante. Eles conseguem identificar variações anatômicas complexas e adaptam a técnica em tempo real.
A curva de aprendizado em endoscopia de coluna é grande e exigente. Médicos experientes desenvolvem precisão cirúrgica que diminui o tempo operatório e o trauma tecidual. Escolher um especialista qualificado reduz riscos de reoperações e complicações pós-operatórias.
Tecnologia e equipamentos de última geração utilizados
Equipamentos de videoendoscopia de última geração são um grande investimento para clínicas e hospitais. Torres endoscópicas com câmeras 4K de alta definição oferecem uma visão melhor das estruturas neurais e vasculares. Os sistemas de irrigação contínua e instrumentais especializados custam entre R$ 500 mil e R$ 2 milhões.
Esses custos são parcialmente repassados em cada procedimento. A tecnologia avançada permite identificar com precisão milimétrica a hérnia discal e estruturas adjacentes. A qualidade da imagem reduz drasticamente o risco de lesões inadvertidas em nervos e vasos sanguíneos.
Equipamentos modernos também incluem fluoroscopia digital, que oferece raio-X em tempo real durante o procedimento. Essa tecnologia garante posicionamento exato dos instrumentos e confirmação imediata dos resultados. Os custos do procedimento minimamente invasivo refletem esse diferencial tecnológico essencial.
Infraestrutura e reputação da clínica ou hospital
A infraestrutura hospitalar adequada adiciona camadas fundamentais de segurança ao procedimento. Centro cirúrgico equipado com monitorização neurofisiológica intraoperatória permite acompanhamento em tempo real da função nervosa. UTI de retaguarda e equipe de enfermagem especializada garantem suporte imediato em qualquer eventualidade.
Instituições com certificações de qualidade e acreditações nacionais ou internacionais mantêm protocolos rigorosos de segurança. Essas exigências agregam custos entre R$ 5 mil e R$ 12 mil em taxas hospitalares. A reputação da clínica reflete histórico de resultados positivos e satisfação dos pacientes.
Hospitais que investem em treinamento contínuo de equipes multidisciplinares oferecem atendimento diferenciado. Anestesistas especializados em cirurgia de coluna, enfermeiros capacitados em técnicas endoscópicas e suporte de fisioterapia pós-operatória compõem um ecossistema de excelência. Esses recursos justificam valores mais elevados mas garantem melhores desfechos clínicos.
Complexidade e localização da hérnia discal
A localização anatômica da hérnia impacta diretamente a complexidade técnica e os custos do procedimento. Diferentes regiões da coluna vertebral apresentam desafios específicos que exigem adaptações na técnica cirúrgica. A gravidade do caso e histórico de cirurgias prévias também influenciam substancialmente o valor final.
Hérnia lombar versus hérnia cervical
Hérnias lombares são mais frequentes e tecnicamente menos desafiadoras, com custos entre R$ 15 mil e R$ 25 mil. A região lombar oferece maior espaço de trabalho e menor risco de lesão medular. A recuperação tende a ser mais previsível e o índice de complicações é menor.
Hérnias cervicais exigem precisão extrema devido à proximidade com a medula espinhal e artérias vertebrais. Esses procedimentos custam entre R$ 25 mil e R$ 40 mil. A delicadeza da região cervical demanda instrumentos especializados menores e tempo cirúrgico frequentemente maior.
Casos simples versus casos recorrentes
Hérnias de primeira ocorrência sem complicações situam-se na faixa inferior de preços. Casos sem migração fragmentar ou compressão neural grave são tecnicamente mais diretos. O tempo cirúrgico varia entre 45 minutos e 1 hora e meia.
Hérnias recorrentes após cirurgia prévia aumentam a complexidade técnica em 30% a 50%. Aderências cicatriciais dificultam a visualização e exigem dissecção cuidadosa. Casos com migração fragmentar para cima ou para baixo do espaço discal demandam abordagens adicionais e instrumentação específica.
Pacientes com estreitamento do canal vertebral associado ou múltiplas hérnias requerem planejamento cirúrgico mais elaborado. Essas situações podem necessitar tratamento de mais de um nível da coluna, ampliando significativamente o escopo e o custo do procedimento.
| Fator Determinante | Impacto no Valor | Faixa de Custo | Justificativa |
|---|---|---|---|
| Qualificação do Cirurgião | Alto | R$ 8.000 – R$ 20.000 | Expertise técnica, títulos especializados e experiência comprovada |
| Tecnologia e Equipamentos | Muito Alto | R$ 500.000 – R$ 2.000.000 (investimento) | Câmeras 4K, sistemas de irrigação e instrumentais de precisão |
| Infraestrutura Hospitalar | Alto | R$ 5.000 – R$ 12.000 | Centro cirúrgico equipado, UTI e equipe especializada |
| Localização da Hérnia | Moderado a Alto | Lombar: R$ 15.000 – R$ 25.000 Cervical: R$ 25.000 – R$ 40.000 | Complexidade anatômica e proximidade com estruturas nobres |
| Complexidade do Caso | Alto | +30% a +50% no valor base | Hérnias recorrentes, migração fragmentar ou múltiplos níveis |
A combinação desses fatores explica a ampla variação de preços observada no mercado brasileiro. Valores mais elevados frequentemente correspondem a maior segurança, tecnologia avançada e melhores resultados clínicos. Compreender essa estrutura de custos permite avaliar propostas de forma criteriosa e fundamentada.
Comparativo de custos: endoscopia versus cirurgia tradicional
Escolher entre endoscopia e cirurgia tradicional envolve mais do que o preço inicial. É essencial olhar para os custos indiretos que afetam o orçamento total do tratamento.
A comparação preços cirurgia hérnia disco entre as técnicas mostra aspectos financeiros que muitos não sabem. Entender essas diferenças ajuda a planejar melhor o investimento.
Diferença de preço entre a técnica percutânea e convencional
As cirurgias abertas, como a discectomia tradicional, custam entre R$ 15 mil e R$ 30 mil no Brasil. Elas são 10% a 30% mais baratas que as técnicas endoscópicas.
Isso acontece porque a cirurgia aberta não usa torre endoscópica especializada. Ela utiliza instrumentais menos avançados e tem mais profissionais capacitados.
O custo operação hérnia discal percutânea varia entre R$ 18 mil e R$ 40 mil. Esse preço maior se justifica pela tecnologia avançada e equipamentos modernos usados.
| Característica | Cirurgia Aberta | Endoscopia Percutânea |
|---|---|---|
| Faixa de Preço | R$ 15.000 – R$ 30.000 | R$ 18.000 – R$ 40.000 |
| Tempo de Internação | 2 a 4 dias | 12 a 24 horas |
| Tamanho da Incisão | 4 a 6 centímetros | 7 a 8 milímetros |
| Retorno ao Trabalho | 6 a 12 semanas | 2 a 4 semanas |
Análise de custo-benefício a médio e longo prazo
O custo-benefício endoscopia versus cirurgia aberta se torna melhor em 6 meses. O investimento extra na técnica minimamente invasiva se justifica por vários motivos.
A menor dor pós-operatória reduz o uso de analgésicos. Isso economiza entre R$ 500 e R$ 1.500 durante a recuperação.
A internação reduzida também traz vantagens financeiras. Economizar 1 a 2 diárias hospitalares pode custar R$ 1.500 a R$ 3.000 a menos no total do tratamento.
Considerando todos os custos, a diferença de investimento entre as técnicas se neutraliza em 6 meses. Isso é especialmente verdade para pacientes economicamente ativos.
A menor taxa de complicações evita tratamentos adicionais. Isso pode custar entre R$ 5 mil e R$ 15 mil. Reintervenções cirúrgicas, infecções ou problemas de cicatrização representam gastos extras.
Custos indiretos: afastamento do trabalho e reabilitação
Os gastos que não aparecem na conta hospitalar muitas vezes superam o valor da cirurgia. O afastamento do trabalho e a necessidade de reabilitação prolongada afetam o orçamento familiar.
Tempo de recuperação e impacto financeiro
Um profissional com renda mensal de R$ 5 mil enfrenta perdas financeiras diferentes. Com cirurgia aberta, o afastamento médio de 8 semanas custa aproximadamente R$ 10 mil em rendimentos não recebidos.
Já com o procedimento endoscópico, o afastamento de apenas 3 semanas resulta em perda de cerca de R$ 3.750. Essa diferença de R$ 6.250 compensa parcialmente o maior custo cirúrgico inicial.
Para profissionais liberais ou empresários, o impacto financeiro pode ser maior. A impossibilidade de trabalhar afeta não apenas a renda pessoal, mas também compromissos e contratos profissionais.
Necessidade de fisioterapia pós-operatória
As cirurgias abertas geralmente requerem entre 20 e 30 sessões de fisioterapia. Com um valor médio de R$ 150 por sessão, o investimento total varia entre R$ 3 mil e R$ 6 mil.
Os procedimentos endoscópicos necessitam de apenas 10 a 15 sessões de fisioterapia. Este protocolo reduzido representa gastos entre R$ 1.500 e R$ 3 mil, gerando economia adicional de R$ 1.500 a R$ 3 mil.
Além do custo financeiro, menos sessões significam menor tempo de reabilitação. Isso permite um retorno mais rápido às atividades cotidianas e reduz o desgaste emocional do processo de recuperação.
A análise completa do custo-benefício mostra que a técnica endoscópica oferece vantagens significativas. Para pacientes que precisam retornar rapidamente ao trabalho, a escolha pela cirurgia minimamente invasiva representa economia real quando todos os fatores são considerados.
O que está incluído no preço da cirurgia de hérnia de disco
A transparência sobre a composição preço cirurgia endoscópica ajuda o paciente a entender onde seu dinheiro vai. Muitas vezes, as pessoas se surpreendem ao saber que o preço não é só pelos honorários médicos. Vários componentes importantes fazem o custo total do procedimento.
Entender o que inclui valor operação hérnia disco ajuda a comparar preços de diferentes locais. Isso também evita surpresas financeiras durante o tratamento. Permite comparar propostas de forma mais clara.
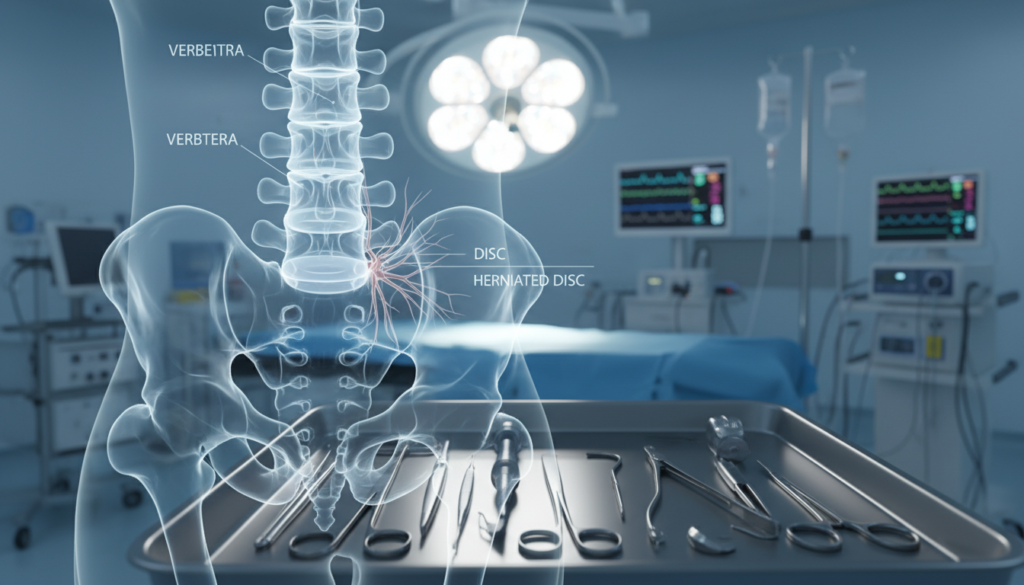
O custo da cirurgia se divide em partes importantes. Desde os honorários médicos até materiais especializados, todos são essenciais para o sucesso da cirurgia. Vamos ver cada parte para entender melhor os valores envolvidos.
Honorários do cirurgião e equipe médica
Os honorários médicos geralmente representam 40% a 50% do custo total. Este valor reflete o tempo na sala cirúrgica, anos de estudo e responsabilidade. A equipe inclui vários profissionais essenciais para o sucesso da cirurgia.
O cirurgião especialista em coluna pode cobrar entre R$ 8 mil e R$ 20 mil. Isso depende da experiência e da complexidade do caso. Médicos com mais experiência em procedimentos endoscópicos geralmente cobram mais. Isso se deve aos melhores resultados e menor risco de complicações.
O anestesista recebe entre R$ 2 mil e R$ 4 mil pelo procedimento. Ele garante a segurança e o conforto durante a cirurgia. Sua atuação é crucial para monitorar os sinais vitais e ajustar a medicação.
A equipe complementar inclui:
- Primeiro auxiliar cirúrgico: R$ 1.500 a R$ 3 mil
- Instrumentador especializado: R$ 800 a R$ 1.500
- Equipe de enfermagem cirúrgica (geralmente incluída na taxa hospitalar)
Custos da internação hospitalar e centro cirúrgico
A internação hospitalar envolve vários custos de infraestrutura. A taxa de sala cirúrgica equipada varia entre R$ 3 mil e R$ 8 mil. Este valor inclui a utilização de fluoroscopia e equipamentos avançados.
As diárias de internação em apartamento custam entre R$ 1.500 e R$ 3 mil por dia. Cirurgias endoscópicas geralmente requerem 1 a 2 dias de internação. Assim, o custo total de permanência hospitalar fica entre R$ 1.500 e R$ 6 mil.
Medicações hospitalares e materiais de consumo adicionam R$ 1 mil a R$ 2.500 ao orçamento. Estes incluem analgésicos, antibióticos e curativos especializados. É importante saber se estes itens estão inclusos ou serão cobrados separadamente.
Exames pré-operatórios obrigatórios
Os exames pré-operatórios são essenciais para planejar a cirurgia e garantir segurança. Nenhum cirurgião realiza uma operação de coluna sem uma avaliação completa. O investimento total em exames varia entre R$ 2 mil e R$ 4.300.
Ressonância magnética e tomografia
A ressonância magnética da coluna é crucial para visualizar a hérnia discal. Este procedimento custa entre R$ 800 e R$ 1.500 em clínicas particulares. A ressonância permite identificar a localização exata da hérnia.
A tomografia computadorizada pode ser solicitada em casos específicos. Quando necessária, adiciona R$ 500 a R$ 1 mil ao custo dos exames. Este exame complementa a avaliação, especialmente para visualizar estruturas ósseas.
Exames laboratoriais e avaliação cardiológica
Os exames laboratoriais completos incluem hemograma e coagulograma. Este conjunto custa entre R$ 300 e R$ 600. Estes testes identificam condições que poderiam aumentar riscos cirúrgicos.
A avaliação cardiológica com eletrocardiograma é obrigatória para todos os pacientes. Quando necessário, um ecocardiograma complementar pode ser solicitado. O custo desta avaliação varia entre R$ 400 e R$ 1.200, dependendo da complexidade e idade do paciente.
| Tipo de Exame | Finalidade | Faixa de Preço |
|---|---|---|
| Ressonância Magnética | Visualização detalhada da hérnia | R$ 800 – R$ 1.500 |
| Tomografia Computadorizada | Avaliação de estruturas ósseas | R$ 500 – R$ 1.000 |
| Exames Laboratoriais | Verificação de condições gerais de saúde | R$ 300 – R$ 600 |
| Avaliação Cardiológica | Autorização para anestesia e cirurgia | R$ 400 – R$ 1.200 |
Materiais cirúrgicos e implantes necessários
Os materiais cirúrgicos variam conforme a técnica. Cirurgias endoscópicas puras geralmente não necessitam de implantes permanentes. Nestes casos, apenas instrumentais e materiais descartáveis são usados, custando entre R$ 2 mil e R$ 5 mil.
Em alguns casos, estabilização adicional da coluna vertebral é necessária. Quando parafusos, hastes ou espaçadores intervertebrais são usados, o custo aumenta. Estes implantes adicionam entre R$ 8 mil e R$ 25 mil ao valor total do procedimento.
A decisão sobre materiais é feita com base na avaliação individual. Fatores como instabilidade segmentar e condições degenerativas influenciam essa escolha. Um orçamento completo deve esclarecer o que inclui valor operação hérnia disco em termos de materiais específicos.
Acompanhamento e consultas pós-operatórias
O acompanhamento pós-operatório geralmente inclui 2 a 4 consultas nos primeiros três meses. Este acompanhamento tem valor agregado entre R$ 1.200 e R$ 2.400. As consultas permitem avaliar a recuperação e ajustar orientações conforme necessário.
Verificar se o orçamento inicial inclui essas consultas é importante. Algumas clínicas oferecem pacote completo com acompanhamento incluso. Outras cobram cada consulta separadamente, o que pode gerar custos adicionais não previstos.
Sessões de fisioterapia, exames de controle posteriores e medicações de uso domiciliar geralmente são cobrados separadamente. Estes custos complementares podem somar entre R$ 2 mil e R$ 5 mil adicionais. Esclarecer estes detalhes previamente evita surpresas e permite planejamento financeiro adequado para a recuperação.
Cobertura de planos de saúde para cirurgia endoscópica de coluna
Ter um plano de saúde ajuda a entender os passos para autorizar cirurgias de coluna. A lei brasileira dá direitos claros aos segurados. Mas, é importante seguir os documentos e prazos.
Pacientes se perguntam se o plano de saúde cobre cirurgia endoscópica hérnia disco. Saber o que é coberto ajuda a não ter surpresas. Isso facilita o acesso ao tratamento e diminui a ansiedade sobre o custo.
Obrigatoriedade de cobertura segundo a ANS
A Agência Nacional de Saúde Suplementar (ANS) define o que é coberto por todos os planos de saúde. Ela inclui tratamentos para hérnia de disco, como cirurgias, quando o médico acha necessário.
As cirurgias para hérnia de disco são obrigatórias se o tratamento conservador falhar por seis semanas. A cobertura ANS procedimento coluna não depende da técnica cirúrgica escolhida. O cirurgião deve justificar a escolha da técnica endoscópica.
Algumas operadoras podem questionar a necessidade da técnica endoscópica. Nesse caso, o médico deve explicar por que essa técnica é a melhor para o paciente.
A interpretação da cobertura pode variar. Mas, com indicação clara do médico, a autorização é obrigatória. O paciente tem direito ao tratamento recomendado pelo especialista, não importa o custo.
Procedimento para solicitar autorização do convênio
Para pedir autorização para cirurgia de coluna, é necessário seguir etapas específicas. O primeiro passo é a consulta com um cirurgião especialista em coluna. Ele avaliará se o procedimento é necessário.
Depois, o médico fará um relatório detalhado. Esse relatório deve explicar por que a cirurgia é necessária. Ele deve incluir o histórico clínico, exames e tentativas de tratamento conservador.
Para solicitar a autorização, o paciente deve usar a guia TISS. Essa guia facilita a comunicação entre médicos e operadoras em todo o país.
Documentação necessária para o pedido
Ter todos os documentos prontos aumenta as chances de aprovação rápida. Isso evita atrasos e pedidos de mais informações da operadora.
| Documento | Descrição | Importância |
|---|---|---|
| Relatório médico circunstanciado | Detalhamento completo do quadro clínico, evolução e justificativa técnica do procedimento | Essencial para aprovação |
| Exames de imagem recentes | Ressonância magnética e/ou tomografia da coluna com laudo detalhado | Comprova diagnóstico |
| Histórico de tratamento conservador | Documentação de fisioterapia, medicamentos e outras terapias realizadas por mínimo 6 semanas | Requisito obrigatório ANS |
| Descrição técnica do procedimento | Especificação da técnica endoscópica, materiais e implantes necessários | Clarifica custos e recursos |
| Guia TISS preenchida | Formulário padronizado com códigos de procedimento e dados completos | Obrigatório para tramitação |
Provar tentativas de tratamento conservador é crucial. Isso inclui registros de fisioterapia, prescrições de medicamentos e outros procedimentos não cirúrgicos.
Operadoras podem pedir orçamentos detalhados, especialmente para materiais especiais. Fornecer essas informações antecipadamente ajuda a acelerar a análise.
Prazos de resposta dos planos de saúde
A ANS estabelece prazos para as operadoras responderem a solicitações. Para cirurgias eletivas, o prazo máximo é de 21 dias úteis após a documentação completa.
Para casos de urgência, o prazo é de 7 dias úteis. A urgência é avaliada pelo médico, considerando risco à saúde ou piora do quadro clínico.
Se a operadora não responder, o procedimento é considerado autorizado. O paciente pode fazer a cirurgia e a operadora deve pagar, mesmo sem aprovação formal.
É importante protocolar todas as solicitações e guardar comprovantes. Isso protege os direitos do paciente em caso de atrasos da operadora.
Possíveis custos extras não cobertos pelo plano
Apesar da aprovação, alguns custos podem ser adicionais. A coparticipação é comum, representando um percentual do valor total do procedimento.
Materiais importados ou de última geração podem gerar custos extras. O paciente pode escolher pagar a diferença ou usar materiais nacionais cobertos pelo plano.
Honorários de médicos não credenciados também podem ser adicionais. O paciente paga diretamente ao médico e depois pede reembolso, que geralmente cobre apenas parte do valor.
Taxas de hotelaria diferenciada também são a cargo do paciente. A cobertura básica garante acomodação padrão, conforme o plano contratado.
- Coparticipação: percentual fixo do procedimento
- Materiais especiais não incluídos no rol ANS
- Diferença de honorários médicos (reembolso parcial)
- Taxas de acomodação superior à contratada
- Exames adicionais não diretamente relacionados à cirurgia
Como proceder em caso de negativa de cobertura
Receber uma negativa de cobertura não é o fim. O paciente tem direitos e recursos para contestar decisões das operadoras.
O primeiro passo é solicitar justificativa formal e por escrito da negativa. A operadora deve explicar os motivos técnicos ou contratuais da recusa.
Com a negativa, o paciente pode fazer um recurso administrativo à operadora. Esse recurso deve incluir documentos adicionais que reforcem a necessidade do procedimento.
Registrar reclamação na ANS é um direito do paciente. O canal pode ser acessado pelo portal oficial da agência ou pelo telefone 0800. A ANS pode aplicar sanções em casos de descumprimento de normas.
O Procon também ajuda com questões de direitos do consumidor. Muitas negativas de cobertura são consideradas abusivas e podem ser contestadas pelo Procon.
Se as vias administrativas não resolverem, o paciente pode levar o caso à justiça. Em casos de urgência, liminares podem ser concedidas, obrigando a operadora a autorizar o procedimento enquanto o processo tramita.
É essencial acompanhar de perto o processo de autorização com o médico assistente. Profissionais experientes podem fornecer documentação adicional que aumente as chances de aprovação.
Opções de pagamento e financiamento do procedimento
O alto custo da cirurgia de hérnia de disco não é um obstáculo insuperável. Existem várias opções pagamento cirurgia minimamente invasiva que facilitam o acesso ao tratamento. Conhecer as alternativas financeiras ajuda os pacientes a planejar esse investimento essencial em saúde.
Muitas instituições médicas querem tornar tratamentos especializados mais acessíveis. Por isso, criaram programas para viabilizar procedimentos complexos.
Parcelamento direto com a clínica ou hospital
A opção de parcelamento procedimento endoscópico coluna diretamente com a instituição médica traz vantagens. Elimina intermediários financeiros e permite negociações personalizadas para cada paciente.
As clínicas especializadas geralmente oferecem:
- Cartão de crédito: parcelamento em 6 a 12 vezes, sem juros ou com taxas reduzidas do próprio cartão
- Parcelamento institucional: até 10 a 18 vezes com juros mensais entre 1,5% e 2,5%
- Entrada facilitada: possibilidade de entrada de 20% a 40% do valor total com saldo parcelado
- Análise simplificada: processo de aprovação mais ágil do que financiamentos bancários convencionais
Negociar diretamente com a administração da clínica pode resultar em condições diferenciadas que consideram o histórico do paciente. Muitas instituições mostram flexibilidade para viabilizar tratamentos necessários.
Financiamento por meio de instituições bancárias
O financiamento cirurgia hérnia de disco através de bancos é uma alternativa consolidada para procedimentos de alto valor. As instituições financeiras têm linhas específicas para saúde, com condições superiores aos empréstimos convencionais.
Os principais benefícios dessa modalidade incluem:
- Taxas diferenciadas: juros mensais entre 0,99% e 2,5%, significativamente inferiores a empréstimos pessoais tradicionais
- Prazos estendidos: parcelamento em 24 a 60 meses, reduzindo o valor das prestações mensais
- Liberação rápida: aprovação mediante apresentação de orçamento médico detalhado
- Carência inicial: possibilidade de 30 a 90 dias para início dos pagamentos
Um exemplo prático ilustra essa opção: um procedimento de R$ 25.000 financiado em 36 meses com taxa de 1,8% ao mês resulta em parcelas aproximadas de R$ 920. Esse valor torna-se administrável para muitas famílias brasileiras.
Comparar as propostas de diferentes instituições financeiras é fundamental para identificar as melhores condições disponíveis no mercado.
Crédito consignado e empréstimos pessoais
Servidores públicos, aposentados e funcionários de empresas conveniadas têm acesso ao crédito consignado. Essa modalidade tem vantagens excepcionais. O desconto direto na folha de pagamento garante taxas reduzidas.
As características principais dessa opção incluem:
- Taxas competitivas: juros mensais entre 0,7% e 1,5%, os menores do mercado financeiro
- Segurança institucional: desconto automático que elimina risco de inadimplência
- Prazos alongados: até 96 meses para aposentados, permitindo parcelas menores
- Aprovação simplificada: processo menos burocrático que outras modalidades
Para aqueles sem acesso ao consignado, empréstimos pessoais convencionais são uma alternativa viável. No entanto, apresentam taxas mais elevadas, geralmente entre 2% e 8% ao mês.
Essa opção deve ser considerada apenas quando outras alternativas não estão disponíveis. Sempre compare o Custo Efetivo Total (CET) entre diferentes instituições antes de decidir.
Programas de desconto para pagamento à vista
O pagamento à vista é a modalidade mais econômica para realizar a cirurgia. Clínicas e hospitais oferecem descontos substanciais para quem pode quitar o valor integral antecipadamente.
Os benefícios dessa escolha incluem:
- Redução significativa: descontos de 5% a 15% sobre o valor total do procedimento
- Promoções sazonais: condições especiais em determinados períodos do ano
- Desconto adicional: transferência bancária via PIX ou TED pode garantir abatimento extra por eliminar taxas de cartão
- Economia de juros: elimina completamente custos financeiros de parcelamentos
Para viabilizar o pagamento à vista, algumas famílias consideram utilizar recursos de poupança, FGTS (em casos específicos permitidos por lei) ou apoio familiar. Essa estratégia pode representar economia substancial a longo prazo.
Ao avaliar as opções pagamento cirurgia minimamente invasiva, é importante seguir algumas orientações fundamentais:
- Solicitar orçamentos detalhados de múltiplas instituições médicas
- Comparar todas as alternativas de pagamento considerando juros totais e prazos
- Verificar possibilidade de uso de FGTS para tratamento de saúde em situações específicas
- Não comprometer mais que 30% da renda familiar mensal com parcelas para evitar endividamento excessivo
- Avaliar impacto financeiro total antes de tomar a decisão final
A escolha da modalidade adequada depende da situação financeira individual de cada paciente. Profissionais administrativos das clínicas especializadas podem orientar sobre a melhor alternativa para cada caso específico.
Benefícios que justificam o investimento na cirurgia minimamente invasiva
A técnica endoscópica traz vantagens incríveis para a saúde da coluna. Ela não só alivia a dor imediatamente, mas também melhora a vida do paciente de forma geral.
Os resultados mostram que a cirurgia endoscópica é muito eficaz. Ela foi criada para ser eficiente e minimizar o desconforto.
Recuperação significativamente mais rápida
A recuperação rápida é um grande benefício da cirurgia endoscópica. Pacientes que passam por esse procedimento melhoram muito mais rápido.
A alta hospitalar dura 6 a 24 horas após a cirurgia. Já a cirurgia tradicional leva 2 a 4 dias. Isso reduz o risco de complicações e traz mais conforto ao paciente.
A mobilidade começa logo após a cirurgia, geralmente em 2 a 4 horas. Isso ajuda a prevenir complicações e acelera a recuperação.
Os pacientes podem voltar às atividades leves em 1 a 2 semanas. Já a recuperação completa leva 4 a 8 semanas, muito menos que a cirurgia aberta.
Redução expressiva da dor pós-operatória
A dor pós-operatória é muito menor com a cirurgia endoscópica. Ela é classificada como leve a moderada, com um nível de 2 a 4 em uma escala de 10.
Em contraste, a cirurgia aberta causa dor moderada a intensa, com níveis de 5 a 8. Isso afeta muito a qualidade de vida dos pacientes.
A necessidade de analgésicos opioides diminui muito com a técnica endoscópica. Isso reduz o risco de dependência química e evita efeitos colaterais indesejados.
“A redução da dor pós-operatória não apenas melhora o conforto imediato do paciente, mas também permite uma reabilitação fisioterapêutica mais efetiva e tolerável.”
A mobilidade precoce permite exercícios mais eficazes e progressão mais rápida. Além disso, o sono melhora muito no início do pós-operatório, ajudando na recuperação.
Menor risco de infecções e complicações cirúrgicas
A segurança da cirurgia endoscópica é muito alta. A exposição tecidual mínima e as incisões reduzidas fazem dela uma opção segura.
A taxa de infecção é inferior a 0,5%. Já a cirurgia aberta tem taxa de 1% a 3%. Isso mostra que a cirurgia endoscópica é muito mais segura.
O risco de lesão dural diminui muito. A visão magnificada do sistema endoscópico permite uma cirurgia muito precisa.
O sangramento intraoperatório é muito baixo, geralmente menor que 50ml. Já a cirurgia aberta pode causar perdas sanguíneas de 200 a 500ml, necessitando de mais cuidados e possivelmente transfusões.
Taxa de sucesso do procedimento endoscópico
Estudos mostram que 85% a 95% dos pacientes ficam muito satisfeitos com o alívio dos sintomas. Isso é igual ou melhor que a cirurgia aberta tradicional.
A preservação da mobilidade da coluna é outra grande vantagem. Muitos casos não precisam de fusão vertebral, mantendo a flexibilidade natural.
Índice de complicações comparado à cirurgia aberta
A segurança da cirurgia endoscópica é muito superior. Complicações como trombose venosa profunda, embolia pulmonar e pneumonia são muito menos comuns.
Isso se deve ao tempo cirúrgico reduzido e à mobilização precoce do paciente. A taxa de reoperação por complicações também é muito menor.
| Parâmetro Clínico | Cirurgia Endoscópica | Cirurgia Aberta Tradicional |
|---|---|---|
| Taxa de infecção | Menos de 0,5% | 1% a 3% |
| Sangramento médio | Inferior a 50ml | 200 a 500ml |
| Taxa de sucesso | 85% a 95% | 80% a 90% |
| Tempo de internação | 6 a 24 horas | 2 a 4 dias |
Retorno precoce às atividades profissionais e cotidianas
A recuperação rápida traz benefícios econômicos e sociais. Ela permite que os pacientes economicamente ativos voltem ao trabalho mais cedo.
Profissionais de escritório podem voltar ao trabalho em 7 a 14 dias. Já a cirurgia aberta leva 4 a 8 semanas.
Trabalhadores com atividade física moderada voltam ao trabalho em 3 a 4 semanas. Isso é muito mais rápido que a cirurgia convencional, que leva 8 a 12 semanas.
Atletas ou profissionais com demanda física intensa podem voltar ao treinamento completo em 8 a 12 semanas. A cirurgia aberta leva 16 a 24 semanas, o que pode prejudicar carreiras esportivas.
As atividades cotidianas como dirigir e realizar tarefas domésticas são retomadas muito mais rapidamente. Isso melhora a autoestima e o bem-estar psicológico do paciente.
Resultado estético superior com cicatriz mínima
O procedimento endoscópico traz um grande benefício estético. As incisões são 6 a 8 milímetros e as cicatrizes são quase imperceptíveis após seis meses.
A ausência de corte muscular significativo evita atrofia ou assimetria da musculatura paravertebral. Isso mantém o contorno natural das costas e a simetria corporal.
Pacientes jovens valorizam muito a ausência de cicatrizes extensas. Isso reduz o impacto psicológico do procedimento. O resultado estético superior melhora a confiança e a imagem corporal positiva.
A recuperação estética acompanha a recuperação funcional, sem necessidade de procedimentos adicionais. As pequenas incisões cicatrizam rapidamente e tornam-se quase invisíveis, mesmo em áreas expostas.
Considerando todos os benefícios — recuperação rápida, menos dor, riscos menores, retorno rápido à vida produtiva e resultado estético superior — o investimento na cirurgia endoscópica é muito justificável. Ela não é apenas um tratamento médico, mas um investimento em qualidade de vida e bem-estar a longo prazo.
Como escolher o cirurgião e a clínica para sua cirurgia
Escolher o cirurgião certo para a cirurgia de hérnia de disco é crucial. A experiência e a qualificação do cirurgião são tão importantes quanto a técnica. A decisão pode afetar o sucesso do tratamento e a recuperação.
É importante considerar critérios técnicos, como certificações e a infraestrutura da clínica. Muitos pacientes focam apenas no custo, esquecendo da experiência e dos equipamentos modernos. Escolher bem é essencial para sua saúde e bem-estar.
Certificações obrigatórias e especializações em cirurgia de coluna
Um cirurgião especializado em coluna vertebral deve ter certas qualificações. A formação acadêmica é essencial para entender a anatomia espinhal.
É necessário ter graduação em Medicina por instituição reconhecida pelo MEC. Além disso, a conclusão de residência em Ortopedia e Traumatologia ou Neurocirurgia é obrigatória, com duração mínima de três anos.
Adicionalmente, a especialização em Cirurgia de Coluna é necessária. Isso envolve um fellowship de um a dois anos. O registro ativo no Conselho Regional de Medicina (CRM) sem restrições também é essencial.
- Graduação em Medicina por instituição reconhecida pelo MEC
- Residência médica em Ortopedia ou Neurocirurgia (mínimo 3 anos)
- Fellowship em Cirurgia de Coluna (1 a 2 anos de especialização)
- Registro ativo no CRM sem pendências ou restrições
- Cadastro na Sociedade Brasileira de Coluna ou entidades equivalentes
Títulos da Sociedade Brasileira de Coluna
O Título de Especialista em Coluna da Sociedade Brasileira de Coluna é um selo de qualidade profissional. É obtido por meio de uma prova rigorosa que avalia conhecimento teórico e experiência prática.
Médicos com este título mostram comprometimento com educação continuada e excelência técnica. A certificação exige atualização constante e participação em atividades científicas, garantindo que o profissional segue as novidades da área.
Na consulta inicial, pergunte sobre essas credenciais. Um especialista em endoscopia coluna confiável compartilha suas certificações com orgulho.
Formação específica em técnicas endoscópicas
A cirurgia endoscópica de coluna requer formação além da especialização em coluna vertebral. É necessário treinamento específico em técnicas minimamente invasivas.
O cirurgião deve ter concluído cursos práticos em centros de treinamento reconhecidos. Programas de observação com cirurgiões experientes são essenciais para aprender nuances do procedimento.
Treinamento em simuladores e laboratórios de anatomia permite aperfeiçoamento técnico antes das cirurgias. A atualização constante sobre novas tecnologias mantém o profissional atualizado.
Experiência comprovada em procedimentos endoscópicos percutâneos
Pergunte ao cirurgião quantos procedimentos endoscópicos ele já fez. Especialistas experientes geralmente têm mais de 100 a 200 casos, mostrando domínio da técnica.
O tempo de prática específica em cirurgia endoscópica de coluna também é importante. Escolha um médico com pelo menos três a cinco anos de experiência focada nessa área.
Cirurgiões de alto volume realizam 50 ou mais cirurgias endoscópicas por ano. Esse volume mantém as habilidades técnicas e familiaridade com diferentes hérnias discais.
| Critério de Experiência | Nível Iniciante | Nível Intermediário | Nível Experiente |
|---|---|---|---|
| Procedimentos realizados | Menos de 50 casos | 50 a 150 casos | Mais de 200 casos |
| Anos de prática endoscópica | 1 a 2 anos | 3 a 5 anos | Mais de 5 anos |
| Volume anual de cirurgias | Menos de 20 cirurgias | 20 a 50 cirurgias | Mais de 50 cirurgias |
| Taxa de complicações | 3% a 5% | 1% a 3% | Menos de 1% |
Profissionais transparentes compartilham suas estatísticas de sucesso e complicações. Participação em congressos e publicações científicas mostra contribuição para o conhecimento da área.
Certificações internacionais aumentam o valor, especialmente treinamentos na Coreia do Sul, Alemanha ou Estados Unidos. Esses países são líderes em endoscopia de coluna.
Infraestrutura adequada e equipamentos modernos
Verifique a infraestrutura da clínica ou hospital onde será feita a cirurgia. Visite as instalações antes de decidir, observando detalhes importantes para a segurança.
O centro cirúrgico deve ter sala equipada para procedimentos de coluna vertebral. Fluoroscopia de alta qualidade é essencial para visualização precisa durante a cirurgia.
Mesa cirúrgica radiotransparente e torre de videoendoscopia com câmeras de alta definição são importantes. Eles garantem visualização superior das estruturas anatômicas.
Outros elementos importantes incluem:
- Sistema de irrigação contínua específico para endoscopia
- Monitorização neurofisiológica intraoperatória quando necessária
- Equipe de enfermagem treinada em procedimentos endoscópicos
- Estrutura de UTI para eventuais intercorrências
- Certificações de qualidade hospitalar como ONA ou acreditações internacionais
Instituições com certificações de qualidade mostram comprometimento com segurança. Para mais informações, acesse informações úteis sobre tratamentos especializados.
Avaliações e depoimentos de pacientes anteriores
A experiência de outros pacientes é valiosa. Busque depoimentos em Doctoralia e Google Meu Negócio para informações autênticas.
Muitos cirurgiões facilitam contato com pacientes que já passaram pelo procedimento. Conversar diretamente com eles esclarece dúvidas sobre recuperação e resultados.
Verifique também possíveis reclamações em órgãos de defesa do consumidor ou no CRM. A falta de processos éticos ou reclamações graves indica um profissional adequado.
Durante a consulta inicial, avalie a comunicação e disponibilidade do médico. Um profissional que explica detalhadamente o procedimento inspira confiança.
Confie na sua intuição sobre empatia e conexão com o profissional. Uma boa relação médico-paciente é essencial para o sucesso do tratamento.
Escolher o cirurgião certo vai além das credenciais técnicas. É encontrar um profissional que entenda suas necessidades e ofereça tratamento personalizado com respeito e transparência.
Agende sua consulta com Dr. Marcus Torres Lobo, especialista em tratamento da dor
O Dr. Marcus Torres Lobo é especialista em tratamento da dor e procedimentos minimamente invasivos para coluna vertebral. Sua experiência combina técnica avançada com abordagem humanizada.
Com formação especializada e comprometimento com tratamentos baseados em evidências científicas, Dr. Marcus Torres oferece avaliação individualizada. Ele apresenta as melhores opções terapêuticas, desde tratamentos conservadores até procedimentos minimamente invasivos.
Agende agora mesmo sua consulta especializada para avaliar seu caso de hérnia de disco. Durante a consulta, você receberá orientação completa sobre as técnicas disponíveis, incluindo cirurgia endoscópica.
Acesse este formulário para agendar sua consulta e garanta seu horário com Dr. Marcus Torres Lobo. A avaliação especializada é o primeiro passo para um tratamento bem-sucedido.
Consulta especializada para avaliar seu caso
A consulta inicial oferece avaliação médica completa e individualizada. Dr. Marcus Torres realiza exame físico detalhado e análise dos seus exames de imagem.
Durante o atendimento, você terá a oportunidade de discutir todas as opções terapêuticas disponíveis. Tanto tratamentos conservadores quanto cirúrgicos serão apresentados com suas vantagens e limitações.
Todas as suas dúvidas sobre procedimentos, custos e recuperação serão esclarecidas. A consulta permite a criação de um plano terapêutico personalizado, considerando suas necessidades e expectativas.
Lembre-se: escolher o profissional adequado é tão importante quanto a técnica cirúrgica. A experiência e habilidade do cirurgião são fundamentais para o sucesso do tratamento de hérnia de disco.
Conclusão
A cirurgia endoscópica de hérnia de disco custa entre R$ 15 mil e R$ 40 mil no Brasil. Esse valor mostra a qualidade do cirurgião, a tecnologia usada e o hospital.
Quando se pensa em fazer essa cirurgia, o preço não é tudo. A técnica minimamente invasiva ajuda a se recuperar mais rápido. Isso significa menos dor e voltar às atividades mais cedo.
Planejar o orçamento para essa cirurgia torna-a mais acessível. Plano de saúde, parcelamento ou financiamento bancário ajudam a pagar.
É mais importante escolher um cirurgião experiente do que buscar o preço mais baixo. Um especialista comprovado garante bons resultados e menos riscos.
Dr. Marcus Torres Lobo dá avaliações personalizadas para discutir tratamentos. A primeira etapa é uma consulta especializada. Esse investimento em saúde melhora a vida e o bem-estar a longo prazo.
Perguntas Frequentes sobre Cirurgia de Hérnia de Disco por Endoscopia
Qual o preço médio de uma cirurgia de hérnia de disco por endoscopia no Brasil?
O preço da cirurgia endoscópica de hérnia de disco varia entre R$ 15 mil e R$ 40 mil. Isso depende da complexidade do caso, da experiência do cirurgião, da tecnologia usada e da infraestrutura do hospital. Valores abaixo de R$ 15 mil podem indicar técnicas menos avançadas. Já valores acima de R$ 40 mil geralmente envolvem casos mais complexos ou hospitais de luxo.
É importante lembrar que o preço inclui não só o procedimento cirúrgico, mas também a segurança, a tecnologia e a expertise necessárias para resultados eficazes.
A cirurgia endoscópica de hérnia de disco é mais cara que a cirurgia tradicional aberta?
Sim, a cirurgia endoscópica pode custar 10% a 30% mais que as cirurgias abertas. Isso ocorre devido ao investimento em equipamentos especializados e no treinamento do cirurgião. No entanto, a recuperação é mais rápida, o que pode economizar em rendimentos e em fisioterapia.
Assim, o custo-benefício da técnica endoscópica geralmente é favorável em um período de 6 meses.
Meu plano de saúde cobre cirurgia de hérnia de disco por endoscopia?
A ANS garante cobertura para tratamentos cirúrgicos de hérnia de disco com compressão neural e falha de tratamento conservador. No entanto, algumas operadoras podem questionar a necessidade da técnica endoscópica. Para garantir cobertura, é essencial apresentar um relatório médico detalhado e solicitar autorização com antecedência.
Em caso de negativa, é possível apresentar recurso administrativo ou buscar orientação jurídica.
Quanto custa uma cirurgia de hérnia lombar por videoendoscopia?
A cirurgia de hérnia lombar por videoendoscopia custa entre R$ 15 mil e R$ 25 mil. Essa faixa de preço é inferior à de outras cirurgias endoscópicas. A região lombar apresenta maior volume de casos, mas a complexidade técnica é menor.
O preço específico depende da experiência do cirurgião, da infraestrutura do hospital e de possíveis complicações.
O que está incluído no preço da cirurgia endoscópica de hérnia de disco?
O preço da cirurgia inclui honorários médicos, custos hospitalares e materiais cirúrgicos. Geralmente, também estão incluídas 2 a 4 consultas pós-operatórias nos primeiros 3 meses. No entanto, exames pré-operatórios, fisioterapia e medicações de uso domiciliar costumam ser cobrados separadamente.
É importante solicitar um orçamento detalhado para evitar surpresas financeiras.
Existe possibilidade de parcelamento para a cirurgia de hérnia de disco?
Sim, existem várias opções de parcelamento e financiamento disponíveis. Você pode parcelar o valor em 6 a 18 vezes, com ou sem entrada. Além disso, há financiamento bancário específico para procedimentos médicos com taxas reduzidas.
Recomenda-se comparar o Custo Efetivo Total (CET) entre diferentes opções e não comprometer mais que 30% da renda mensal com parcelas.
Por que a cirurgia endoscópica percutânea custa mais que a cirurgia aberta tradicional?
O preço superior da cirurgia endoscópica reflete investimentos tecnológicos e no treinamento do cirurgião. Equipamentos de última geração e especialistas em técnicas endoscópicas aumentam o custo. No entanto, a precisão tecnológica permite resultados superiores e taxas de complicações inferiores.
Quanto custa uma cirurgia de hérnia cervical por endoscopia?
Hérnias cervicais tratadas endoscopicamente custam entre R$ 25 mil e R$ 40 mil. A complexidade técnica da região cervical justifica o preço mais alto. A experiência do cirurgião é determinante para segurança e sucesso.
Quais os custos extras que podem surgir durante o tratamento de hérnia de disco?
Custos adicionais podem incluir exames pré-operatórios especializados, avaliação de especialidades complementares, materiais importados ou implantes especiais, diárias hospitalares extras, medicações específicas, fisioterapia especializada e exames de imagem de controle. Um orçamento detalhado prévio minimiza surpresas.
Vale a pena investir na cirurgia minimamente invasiva considerando o custo mais elevado?
Sim, o investimento na cirurgia minimamente invasiva é vantajoso. A recuperação é 3 a 4 vezes mais rápida, a dor pós-operatória é menor e as taxas de complicações são reduzidas. Isso justifica o custo mais elevado.
Como posso verificar se o cirurgião é realmente qualificado para realizar cirurgia endoscópica de coluna?
Verifique as credenciais do cirurgião, como residência médica, fellowship em Cirurgia de Coluna e título de especialista pela Sociedade Brasileira de Coluna. Também é importante verificar a experiência do cirurgião em procedimentos endoscópicos e a taxa de sucesso e complicações. Avalie as avaliações de pacientes anteriores e busque orientação jurídica se necessário.
Quanto tempo após a cirurgia endoscópica posso retornar ao trabalho?
O retorno ao trabalho varia conforme a demanda física. Profissionais de escritório geralmente retornam em 7 a 14 dias. Trabalhadores com atividade física moderada retornam em 3 a 4 semanas. Profissionais com demanda física intensa podem levar 6 a 8 semanas para atividades completas.
Existe diferença de preço entre tratamento de hérnia lombar e cervical por endoscopia?
Sim, hérnias cervicais custam 30% a 60% mais que lombares. A complexidade técnica da região cervical justifica o preço mais alto. A experiência do cirurgião é determinante para segurança e sucesso.
Quais exames pré-operatórios são necessários e quanto custam?
Exames essenciais incluem ressonância magnética da coluna, tomografia computadorizada, exames laboratoriais completos e avaliação cardiológica. O investimento total em exames pré-operatórios varia entre R$ 2 mil e R$ 4.300. É importante considerar esses custos no planejamento financeiro.
Como funciona o reembolso pelo plano de saúde quando o cirurgião não é credenciado?
Se o cirurgião não pertencer à rede credenciada, o paciente pode optar pelo sistema de reembolso. Ele paga diretamente ao profissional, apresenta a nota fiscal e solicita reembolso conforme tabela da operadora. O reembolso é parcial, geralmente entre 50% e 70% do valor pago. É importante consultar o departamento de reembolso do plano para estimar o valor a ser ressarcido.
Qual a diferença entre cirurgia endoscópica e microdiscectomia em termos de custo?
Microdiscectomia custa entre R$ 15 mil e R$ 28 mil, posicionando-se intermediariamente entre cirurgia aberta e endoscopia. A diferença de 10% a 30% no investimento inicial para endoscopia justifica-se pela incisão menor e pela menor necessidade de afastamento muscular.
É possível negociar o preço da cirurgia de hérnia de disco com a clínica ou hospital?
Sim, é possível negociar o preço da cirurgia. Pagamento à vista geralmente garante desconto de 5% a 15%. Períodos de menor demanda podem oferecer condições especiais. É importante abordar diretamente a administração da clínica ou diretor médico para negociar o melhor preço.
Quais são os principais benefícios da cirurgia endoscópica que justificam o investimento?
Os benefícios incluem recuperação 3-4 vezes mais rápida, dor pós-operatória menor e taxas de complicações reduzidas. Esses benefícios justificam o custo mais elevado da cirurgia endoscópica.
Onde posso agendar uma consulta especializada para avaliar meu caso de hérnia de disco?
Para uma avaliação especializada, agende uma consulta com o Dr. Marcus Torres Lobo. Durante a consulta, você receberá orientação completa sobre as opções disponíveis, análise dos seus exames de imagem e discussão sobre custos e recuperação. Acesse https://form.respondi.app/45MWxiHe para agendar sua consulta e dar o primeiro passo rumo ao alívio da dor.