Muitas pessoas ficam confusas quando ouvem “protusão” ou “hérnia” em laudos de ressonância magnética. Isso porque ambas afetam a coluna vertebral. Saber o que cada termo significa é o primeiro passo para buscar o tratamento certo.
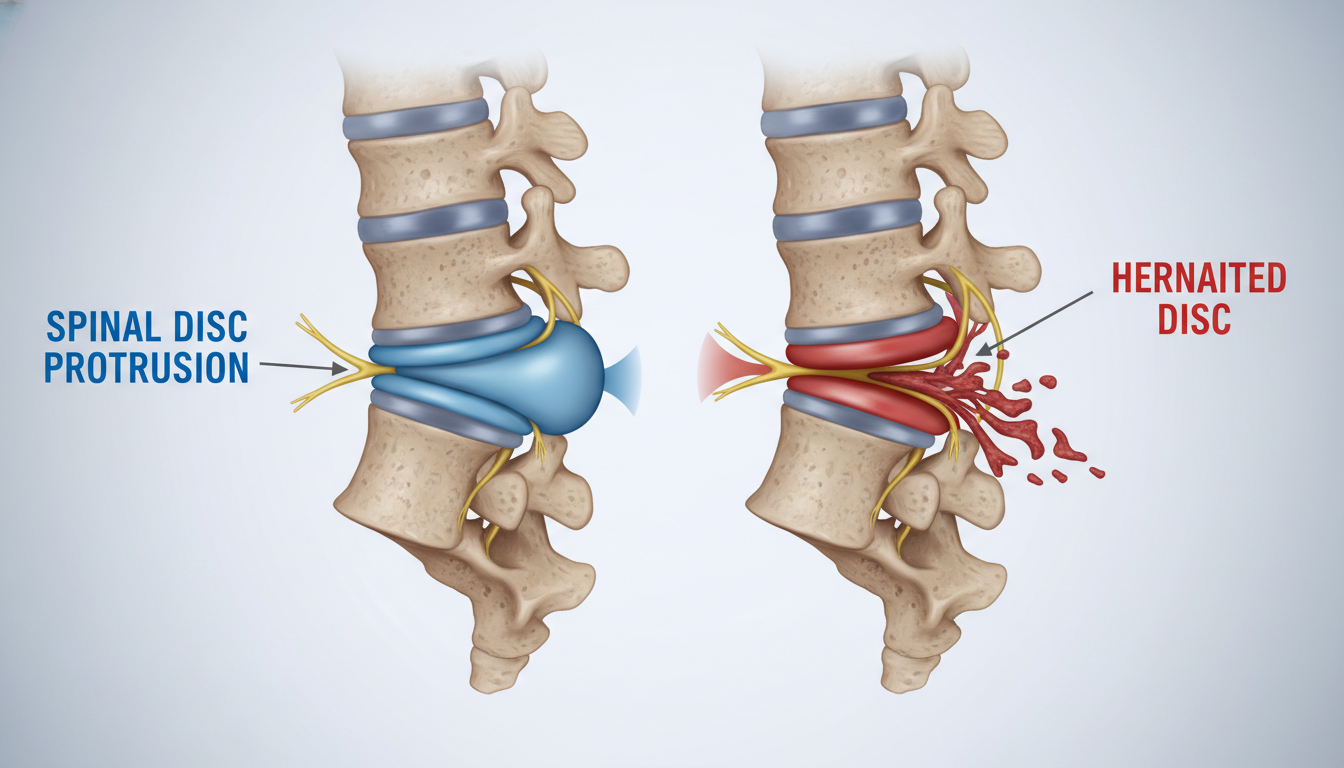
A protusão discal é um estágio inicial da degeneração do disco. Nesse caso, o disco se desloca, mas ainda está contido. Já a hérnia de disco ocorre quando o anel fibroso se rompe, liberando o material interno.
Entender essas diferenças é crucial para saber sua condição real. A boa notícia é que a maioria dos casos pode ser tratada sem cirurgia. Métodos modernos e minimamente invasivos ajudam a aliviar a dor e melhorar a qualidade de vida.
Este guia foi feito para esclarecer suas dúvidas de forma simples. Você encontrará informações científicas que ajudarão na tomada de decisões sobre seu cuidado.
Principais Pontos
- Protusão e hérnia representam estágios diferentes da degeneração discal
- A protusão é geralmente uma fase inicial, enquanto a hérnia envolve ruptura do disco
- Ambas as condições podem causar dor e limitações nas atividades diárias
- O diagnóstico preciso requer exames de imagem como ressonância magnética
- A maioria dos casos pode ser tratada com métodos não cirúrgicos
- Compreender sua condição é fundamental para escolher o tratamento adequado
- Tratamentos modernos oferecem alívio efetivo da dor com recuperação mais rápida
Anatomia da Coluna Vertebral e os Discos Intervertebrais
Entre cada vértebra da coluna, há um disco intervertebral. Ele ajuda a absorver impactos e permite que movamos. Essas estruturas são como amortecedores naturais do corpo.
Entender a anatomia dos discos é crucial. Isso ajuda a saber como a protrusão discal surge e como tratar.
A coluna vertebral tem 33 vértebras, divididas em várias regiões. Os discos ficam entre as vértebras móveis, totalizando 23 discos.
Estrutura dos Discos Intervertebrais
Cada disco intervertebral tem uma estrutura complexa. Ela é formada por duas partes que trabalham juntas para manter a coluna funcionando bem.
Os discos têm tecidos que precisam ser elásticos. A saúde desses tecidos depende de sua composição e hidratação corretas.
Núcleo Pulposo e Anel Fibroso
O núcleo pulposo é a parte central do disco. Ele é gelatinoso e tem muita água, cerca de 80% em discos jovens.
O anel fibroso é a camada externa. Ele é resistente e feito de fibras de colágeno. Essas fibras formam anéis concêntricos ao redor do núcleo.
O anel fibroso protege o núcleo. Se ele enfraquecer ou se romper, o núcleo pode sair, causando degeneração do disco intervertebral.
Composição e Características dos Discos
Os discos têm vários elementos importantes. Cartilagem, colágeno, proteoglicanos e água dão a elas elasticidade e resistência.
Os proteoglicanos atraem e retêm água. Isso é essencial para manter o disco alto e capaz de absorver impactos.
Com o tempo, os discos perdem água. Essa perda é um grande problema para a saúde dos discos.
| Componente do Disco | Localização | Função Principal | Características |
|---|---|---|---|
| Núcleo Pulposo | Centro do disco | Distribuir pressão uniformemente | Gelatinoso, 80% água em discos jovens |
| Anel Fibroso | Camada externa | Conter o núcleo e resistir forças | Fibras de colágeno em camadas concêntricas |
| Proteoglicanos | Todo o disco | Reter água e manter hidratação | Moléculas que atraem água |
| Colágeno | Principalmente no anel | Fornecer resistência estrutural | Fibras resistentes organizadas em camadas |
Função dos Discos na Coluna
Os discos são essenciais para a coluna vertebral. Sem eles, movimentos complexos não seriam possíveis e o corpo ficaria vulnerável a lesões.
Os discos absorvem impactos e facilitam a mobilidade. Eles protegem as vértebras e as estruturas neurológicas.
Absorção de Impacto
A função principal dos discos é absorver os impactos do dia a dia. Caminhar, correr e saltar geram forças que os discos distribuem.
O núcleo pulposo atua como um amortecedor hidráulico. Ele distribui as forças de compressão, protegendo as vértebras de pressões concentradas.
Na coluna vertebral lombar, os discos suportam o maior peso do corpo. Por isso, essa região é mais suscetível à degeneração e protrusões discais.
Mobilidade e Flexibilidade da Coluna
Além de absorver impactos, os discos permitem que a coluna se mova. Eles permitem flexão, extensão, rotação e inclinação lateral.
A elasticidade do núcleo pulposo permite que o disco mude de forma durante os movimentos. Durante a flexão, o núcleo se desloca para trás, e na extensão, ele se move para a frente.
Sem discos saudáveis, a coluna vertebral lombar e outras regiões perderiam sua capacidade de movimento suave. As vértebras ficariam expostas a atrito direto, causando dor e limitação funcional.
O Que É Protusão Discal
O abaulamento discal, também chamado de protusão discal, ocorre quando o disco se projeta além dos limites normais. Mas ainda mantém sua estrutura básica intacta. Isso é um sinal de que o disco está começando a se degradar.
A principal característica da protusão é o disco se deslocar de sua posição normal. Mas isso acontece sem quebrar completamente as estruturas do disco.
Em comparação com condições mais graves, a protusão mantém o disco relativamente intacto. O núcleo pulposo ainda está dentro, mas pressiona as estruturas ao redor.
Definição e Características da Protusão
A protusão discal é quando o disco se desloca, criando uma protuberância além dos limites normais. O termo “protrusão” vem do latim, significando “empurrar para fora”.
Essa condição tem características únicas que a distinguem de outras alterações discais:
- O anel fibroso permanece íntegro, sem rupturas completas
- O núcleo pulposo está contido dentro do disco
- Há uma saliência que se projeta para além dos limites normais
- A base da protusão é mais larga que qualquer outro diâmetro
- Pode comprimir estruturas nervosas adjacentes
A protusão discal lombar é mais comum nas áreas L4-L5 e L5-S1. Essas áreas carregam mais peso durante o dia a dia e movimentos.
O abaulamento discal se desenvolve gradualmente. Isso ocorre através de um processo biomecânico específico. A degeneração do disco intervertebral começa a reduzir a água do núcleo pulposo.
Com menos água, o disco fica menos elástico e resistente. As fibras do anel fibroso enfraquecem, permitindo que o núcleo pulposo pressione a parede externa.
Vários fatores podem acelerar esse processo:
- Movimentos repetitivos que sobrecarregam a coluna
- Posturas inadequadas por longos períodos
- Sobrecarga mecânica de excesso de peso
- Microtraumatismos acumulados ao longo do tempo
- Envelhecimento natural das estruturas vertebrais
À medida que a pressão interna aumenta, o anel fibroso se estende além dos limites normais. Isso cria o característico abaulamento discal, que pode variar em tamanho e localização.
Integridade do Anel Fibroso na Protusão
A característica fundamental da protusão é a manutenção da integridade do anel fibroso. Essa estrutura, embora estirada ou deformada, permanece essencialmente intacta.
O anel fibroso atua como uma barreira protetora ao núcleo pulposo. Na protusão, essa barreira ainda desempenha sua função, mesmo sob pressão aumentada.
Existem diferenças importantes nessa integridade estrutural:
- As fibras externas do anel permanecem conectadas
- Não há extravasamento do material do núcleo
- A contenção do disco está preservada
- Pode haver fissuras internas sem ruptura completa
Essa preservação estrutural diferencia a protusão de condições mais graves. Quando o anel fibroso se rompe completamente, a condição evolui para outro tipo de lesão discal.
Tipos de Protusão Discal
A classificação da protusão discal lombar baseia-se na extensão circunferencial do abaulamento. Essa categorização ajuda no planejamento terapêutico e no prognóstico.
Os dois tipos principais têm características distintas em termos de distribuição e potencial de compressão nervosa. A diferenciação entre eles é feita através de exames de imagem detalhados.
| Característica | Protusão Focal | Protusão Difusa |
|---|---|---|
| Extensão circunferencial | Menos de 25% do disco | Mais de 25% do disco |
| Direção do abaulamento | Específica e localizada | Generalizada e ampla |
| Risco de compressão nervosa | Maior em raízes específicas | Menor, mais distribuído |
| Relação com sintomas | Sintomas mais localizados | Sintomas mais difusos |
Protusão Focal
A protusão focal afeta uma porção limitada da circunferência do disco intervertebral. Especificamente, essa variante compromete menos de 25% do perímetro discal.
Esse tipo de abaulamento discal se projeta em uma direção específica. As direções mais comuns incluem posterior, posterolateral direita ou esquerda, e lateral.
As protusões focais têm maior probabilidade de comprimir estruturas nervosas específicas:
- Podem atingir raízes nervosas individuais
- Causam sintomas mais localizados e definidos
- Frequentemente associadas a dor irradiada unilateral
- Respondem de forma mais previsível ao tratamento direcionado
A localização posterolateral é particularmente significativa. Nessa posição, o disco abaulado pode comprimir diretamente a raiz nervosa que emerge naquele nível.
Protusão Difusa
A protusão difusa envolve uma porção maior da circunferência do disco, afetando mais de 25% do seu perímetro. Esse padrão de abaulamento discal se distribui de forma mais ampla ao redor do disco.
Essa variante geralmente resulta de degeneração discal mais generalizada. O processo degenerativo afeta o disco de maneira uniforme, causando abaulamento em múltiplas direções.
As características da protusão difusa incluem:
- Distribuição mais ampla do abaulamento
- Menor probabilidade de compressão nervosa severa
- Sintomas frequentemente mais difusos ou ausentes
- Associação comum com processo degenerativo avançado
- Achado frequente em exames de indivíduos assintomáticos
Muitas protusões difusas são descobertas incidentalmente durante exames realizados por outros motivos. Isso mostra que nem toda alteração estrutural no disco gera sintomas clínicos.
O tratamento para ambos os tipos de protusão segue princípios semelhantes. No entanto, a abordagem pode ser personalizada conforme a localização específica e o grau de comprometimento das estruturas adjacentes.
O Que É Hérnia de Disco
A hérnia de disco acontece quando o anel fibroso se rompe. Isso permite que o material interno do disco escape para o canal vertebral. É um problema mais sério que a protusão.
Na protusão, o disco se abaula mas a estrutura externa não se rompe. Já na hérnia, o anel fibroso se quebra. Isso deixa o material gelatinoso interno invadindo espaços onde não deve estar. Isso pode pressionar as estruturas nervosas delicadas.
Definição e Características da Hérnia
A hérnia de disco ocorre quando o núcleo pulposo sai do anel fibroso. Isso transforma um problema menor em um grande problema. Pode causar sintomas neurológicos graves.
As principais características da hérnia incluem:
- Descontinuidade completa ou parcial do anel fibroso
- Migração do material discal para fora dos limites anatômicos normais
- Presença de material discal no canal vertebral
- Maior probabilidade de compressão de raízes nervosas
- Sintomas geralmente mais intensos que na protusão
Ruptura do Anel Fibroso
O anel fibroso é uma barreira de contenção feita de fibras resistentes. Quando se rompe, não consegue mais manter o núcleo pulposo no lugar.
A ruptura pode acontecer de repente, por um trauma ou esforço súbito. Ou pode se desenvolver lentamente, com a degeneração das fibras do anel.
Pequenas fissuras no anel fibroso podem existir sem causar sintomas. Mas enfraquecem a estrutura, facilitando a saída do núcleo pulposo.
A saída do núcleo pulposo é o momento crítico. Ele invade o canal vertebral, onde podem estar as raízes nervosas e a medula espinhal.
O material que sai mantém propriedades irritativas. Ele pode causar compressão e inflamação nas estruturas nervosas.
A quantidade de material que sai varia muito. Hérnias pequenas podem causar sintomas fortes. Já hérnias grandes podem não causar sintomas.
Tipos de Hérnia de Disco
As hérnias de disco são classificadas pelo grau de comprometimento e pela relação com o disco original. Saber isso ajuda no tratamento.
A hérnia de disco lombar é a mais comum. Ela ocorre mais nos níveis L4-L5 e L5-S1. Essas áreas carregam mais peso e são mais móveis, tornando-as mais vulneráveis.
Hérnia Extrusa
Na hérnia extrusa, o material do núcleo pulposo sai completamente do anel fibroso. Mas ainda está conectado ao disco original por um pedículo.
Características da hérnia extrusa:
- Continuidade mantida: O fragmento herniado ainda está ligado ao disco
- Base menor que o fragmento: O material que sai geralmente é maior que a abertura
- Compressão significativa: Isso pode causar sintomas neurológicos graves
- Potencial de reabsorção: Pode diminuir espontaneamente com inflamação e imunidade
Este tipo de hérnia geralmente responde bem ao tratamento conservador. A conexão com o disco original ajuda na cicatrização e reabsorção do material.
Hérnia Sequestrada
A hérnia sequestrada é o estágio mais avançado de hérnia de disco. Nela, o fragmento de material do núcleo pulposo se separa completamente do disco original.
Esse fragmento solto pode se mover dentro do canal vertebral. Isso pode pressionar as raízes nervosas em diferentes níveis.
A hérnia sequestrada tem comportamento imprevisível. Alguns fragmentos ficam estáveis, enquanto outros se movem muito.
Apesar da gravidade, hérnias sequestradas têm melhor prognóstico para reabsorção espontânea. O sistema imunológico pode dissolver o fragmento livre gradualmente.
Diferença entre Protusão Discal e Hérnia de Disco
A diferença entre protusão e hérnia de disco está no anel fibroso. Essa diferença afeta a gravidade e o tratamento. Saber isso ajuda a tomar decisões melhores sobre a coluna.
As duas condições afetam os discos intervertebrais, mas de maneiras diferentes. A protusão pode se tornar hérnia se não for tratada. Por isso, um diagnóstico preciso é essencial.
Diferenças na Estrutura do Disco
A diferença entre protusão e hérnia é clara na estrutura do disco. Cada condição tem características únicas que afetam os sintomas dos pacientes.
Estado do Anel Fibroso
Na protusão, o anel fibroso está intacto e funciona bem. Ele mantém o núcleo pulposo no lugar, apesar do abaulamento. Isso é um grande proteção.
Na hérnia, o anel fibroso está quebrado ou fissurado. Isso deixa o núcleo pulposo para fora do disco. Isso pode causar pressão no canal vertebral.
Essa diferença afeta o risco de pressão nos nervos. A protusão raramente causa pressão nos nervos.
Extensão do Comprometimento Discal
O abaulamento discal da protusão é uma deformação. O disco sai dos limites normais, mas ainda está intacto. Essa deformação não vai além de 25% da circunferência do disco.
Na hérnia, o disco se rompe e o material sai. Isso pode causar muito mais dor e problemas neurológicos.
Gravidade e Progressão das Condições
A gravidade das condições é diferente. Isso influencia o tratamento e o prognóstico.
Protusão Como Estágio Inicial
A protusão é considerada leve a moderada. Ela é o primeiro sinal de deterioração do disco. Muitos pacientes não sentem dor por muito tempo.
O risco de problemas neurológicos na protusão é baixo. Muitos casos melhoram com tratamento conservador. A prevenção pode evitar a progressão.
Hérnia Como Condição Mais Avançada
A hérnia de disco é mais grave. Ela indica uma deterioração maior do disco e um maior risco de problemas neurológicos. O risco de dor e incapacidade é maior.
As hérnias geralmente causam mais dor e problemas do que as protusões. O tratamento cirúrgico é mais comum. A localização e o tamanho da hérnia afetam a gravidade dos sintomas.
Uma pequena hérnia em um lugar crítico pode causar mais dor do que uma protusão grande. Isso mostra a importância de uma avaliação individualizada.
Abaulamento Discal versus Rompimento
O mecanismo de formação é diferente entre protusão e hérnia. A protusão se expande gradualmente, enquanto a hérnia se rompe.
Na protusão, o disco se expande, mas ainda mantém a estrutura. Isso é como um pneu desgastado que ainda consegue conter o ar.
Na hérnia, o anel fibroso se rompe e o material interno sai. Isso é como um pneu furado que perde o ar. Essa é a principal diferença entre protusão e hérnia em termos biomecânicos.
| Característica | Protusão Discal | Hérnia de Disco |
|---|---|---|
| Estado do Anel Fibroso | Intacto e funcional | Rompido ou fissurado |
| Núcleo Pulposo | Contido dentro do disco | Extravasado para o canal vertebral |
| Gravidade Clínica | Leve a moderada | Moderada a grave |
| Risco Neurológico | Baixo | Médio a alto |
| Probabilidade de Sintomas | Frequentemente assintomática | Geralmente sintomática |
Entender essas diferenças ajuda os pacientes a entender melhor sua condição. Isso melhora a comunicação com os médicos e ajuda na adesão ao tratamento.
Não todas as protusões se tornam hérnias. Com cuidado e prevenção, muitos pacientes mantêm a condição estável. Tratar cedo é essencial para evitar piora.
Causas e Fatores de Risco
A degeneração do disco intervertebral é causada por vários fatores. Genética, ambiente e comportamento desempenham um papel importante. Saber sobre esses fatores ajuda a prevenir e entender melhor a condição.
Alterações nos discos da coluna vertebral geralmente têm várias causas. Com o tempo, esses fatores se acumulam, criando condições para protusões e hérnias.
Degeneração do Disco Intervertebral
O processo de degeneração do disco é natural e parte do envelhecimento. Esse desgaste começa mais cedo do que muitos imaginam. A estrutura dos discos muda gradualmente por vários motivos.
O envelhecimento é o principal responsável pela degeneração dos discos. Surpreendentemente, isso começa por volta dos 30 anos. Nessa idade, os discos começam a perder suas propriedades biomecânicas.
Após os 50 anos, 90% dos indivíduos assintomáticos têm sinais de degeneração em exames de ressonância magnética. Isso mostra que a degeneração não sempre indica dor ou necessidade de tratamento.
Com o passar das décadas, as células do disco perdem sua capacidade de produzir componentes essenciais. A renovação celular diminui, afetando a manutenção dos tecidos.
Desidratação dos Discos
A desidratação é uma mudança importante no processo degenerativo. O núcleo pulposo, que em discos jovens contém cerca de 80-90% de água, perde essa hidratação.
Essa perda de água torna o disco menos elástico e mais vulnerável a lesões. A capacidade de absorver impactos diminui muito. O disco desidratado não distribui adequadamente as forças sobre a coluna vertebral.
A nutrição dos discos também se compromete com o tempo. Como os discos não têm suprimento sanguíneo direto, dependem da difusão de nutrientes pelas placas terminais vertebrais.
| Fator Degenerativo | Início Típico | Principais Consequências | Reversibilidade |
|---|---|---|---|
| Desidratação do núcleo pulposo | 30-40 anos | Perda de elasticidade e altura discal | Irreversível |
| Fissuras no anel fibroso | 35-45 anos | Vulnerabilidade a hérnias | Parcialmente reversível |
| Redução da produção celular | 40-50 anos | Diminuição da capacidade regenerativa | Irreversível |
| Calcificação das placas terminais | 50-60 anos | Comprometimento nutricional do disco | Irreversível |
Trauma e Lesões na Coluna
Além dos processos degenerativos naturais, traumas e lesões aceleram o desgaste dos discos. Eventos traumáticos ou microtraumas repetitivos podem danificar a estrutura dos discos. A coluna vertebral, embora forte, tem limites de tolerância ao estresse mecânico.
Movimentos Repetitivos
Atividades que envolvem movimentos repetitivos da coluna são prejudiciais. Especialmente prejudiciais são os movimentos que combinam flexão e rotação simultâneas.
Profissionais que realizam essas ações frequentemente enfrentam maior risco de desenvolver problemas discais. Motoristas de caminhão, operadores de máquinas e trabalhadores da construção civil estão entre os mais afetados.
O estresse mecânico contínuo causa microlesões no anel fibroso. Com o tempo, essas pequenas fissuras se acumulam, enfraquecendo a estrutura do disco.
Levantamento Inadequado de Peso
O levantamento de peso sem a técnica apropriada sobrecarrega os discos. Quando a pessoa não ativa adequadamente a musculatura estabilizadora do core, a pressão recai diretamente sobre os discos intervertebrais.
A técnica correta envolve dobrar os joelhos, manter a coluna neutra e usar a força das pernas. Ignorar esses princípios aumenta drasticamente a pressão intradiscal, podendo chegar a várias vezes o peso corporal.
“A pressão intradiscal durante o levantamento inadequado de peso pode exceder 2000 mmHg, comparada a aproximadamente 100 mmHg em repouso na posição deitada.”
Acidentes automobilísticos, quedas e impactos diretos também podem causar lesões agudas aos discos. Mesmo após a recuperação inicial, essas lesões aumentam o risco de degeneração acelerada.
Fatores de Risco Comuns
Diversos fatores de risco modificáveis e não modificáveis influenciam o desenvolvimento de problemas discais. Identificar esses elementos permite intervenções preventivas direcionadas. Alguns fatores podem ser controlados através de mudanças no estilo de vida.
Sedentarismo e Obesidade
O sedentarismo enfraquece a musculatura que suporta a coluna vertebral. Quando os músculos paravertebrais e do core estão fracos, mais carga é transferida diretamente para os discos intervertebrais.
A falta de atividade física também compromete a nutrição dos discos. O movimento e a compressão intermitente facilitam a difusão de nutrientes para dentro do disco e a remoção de produtos metabólicos.
A obesidade representa um fator de risco particularmente significativo. O excesso de peso aumenta a pressão constante sobre os discos, especialmente na região lombar que suporta grande parte do peso corporal.
Estudos mostram que indivíduos com índice de massa corporal elevado têm risco substancialmente maior de desenvolver protusões e hérnias. Cada quilograma adicional multiplica a carga sobre a coluna vertebral.
Predisposição Genética
A genética desempenha um papel mais importante do que se imaginava anteriormente. Pesquisas indicam que a predisposição genética pode determinar até 60-70% da variabilidade na degeneração discal entre indivíduos.
Genes específicos influenciam a produção de colágeno, proteoglicanos e outras proteínas estruturais dos discos. Variações nesses genes podem tornar algumas pessoas mais suscetíveis à degeneração precoce.
Histórico familiar de problemas discais aumenta consideravelmente o risco individual. Pessoas com parentes próximos que desenvolveram hérnias de disco devem adotar medidas preventivas mais rigorosas.
Outros fatores comportamentais também contribuem significativamente:
- Tabagismo: Reduz o fluxo sanguíneo para os tecidos da coluna, comprometendo a nutrição dos discos e acelerando a degeneração
- Má postura prolongada: Sobrecarrega determinadas regiões da coluna, criando áreas de pressão excessiva nos discos
- Estresse ocupacional: Profissões que exigem longas horas sentado ou em pé aumentam o risco de problemas discais
- Vibrações ocupacionais: Exposição contínua a vibrações, como em motoristas profissionais, acelera o desgaste dos discos
A boa notícia é que muitos desses fatores de risco podem ser modificados. Mudanças no estilo de vida, manutenção de peso saudável, prática regular de exercícios e adoção de posturas adequadas reduzem significativamente o risco de desenvolver problemas discais graves.
Sintomas da Protusão Discal
É crucial saber os sintomas de protusão discal para buscar tratamento a tempo. Os sintomas mudam conforme o disco afetado e o grau de danos. A protusão é mais suave e focada em um lugar.
Os pacientes sentem desconforto que cresce com o tempo. A intensidade muda com as atividades do dia e a postura. Saber isso ajuda a identificar quando buscar ajuda médica.
Protusão Discal Lombar
A protusão discal lombar é a mais comum, afetando principalmente os discos L4-L5 e L5-S1. Essa área suporta muito peso e movimentos repetidos agravam os sintomas. Os pacientes sentem sensações que afetam o dia a dia.
Dor na Região Lombar
A dor lombar da protusão é diferente de outras condições. Ela se sente como peso ou pressão na parte inferior das costas. A dor varia de leve a moderada, raramente é tão forte como em hérnias discais.
Os sintomas pioram em situações específicas:
- Permanecer sentado por muito tempo, especialmente em cadeiras ruins
- Ficar em pé parado por mais de 30 minutos
- Fazer movimentos de flexão do tronco, como amarrar sapatos
- Levantar objetos leves do chão
- Ao acordar pela manhã, com rigidez que melhora com o tempo
A dor localizada raramente vai para as pernas, ficando na região lombar. Isso ajuda a diferenciar da hérnia, que causa dor nas pernas. Muitos sentem uma rigidez que limita o movimento.
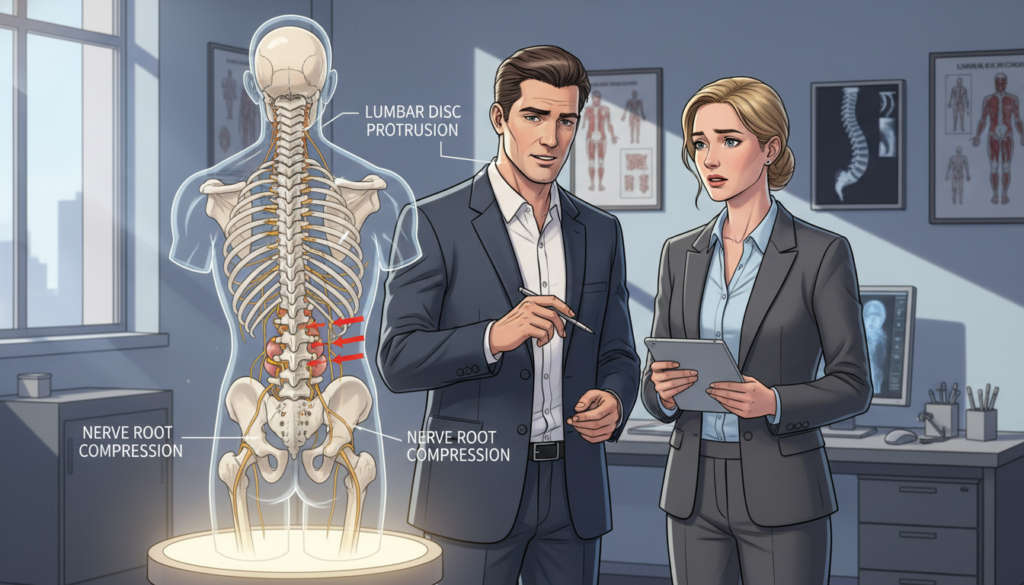
A restrição da mobilidade é comum em pacientes com protusão lombar. A rigidez matinal é um sintoma típico, com dificuldade para sair da cama. Essa rigidez diminui com movimento leve.
As limitações funcionais incluem:
- Dificuldade para inclinar o tronco lateralmente ou para frente
- Desconforto ao girar o corpo durante atividades rotineiras
- Necessidade de mudanças frequentes de posição ao sentar ou deitar
- Redução da flexibilidade ao realizar alongamentos simples
Muitos pacientes mudam seus movimentos para evitar desconforto. Isso pode causar tensão em outras partes da coluna. Reconhecer essas limitações ajuda a tratar antes que seja tarde.
Protusão em Outras Regiões da Coluna
Embora menos comuns, as protusões em outras partes da coluna têm sintomas próprios. A localização determina os sintomas e o impacto no dia a dia. Cada região requer diagnóstico específico.
Protusão Cervical
A protusão cervical afeta os discos do pescoço, principalmente entre C5-C6 e C6-C7. Os pacientes sentem dor e rigidez no pescoço que piora em certas posições. Quem trabalha muito com computador está mais suscetível.
Os sintomas incluem:
- Dor na nuca que pode ir até os ombros
- Cefaleia tensional na parte de trás da cabeça, especialmente ao final do dia
- Rigidez cervical ao girar ou inclinar a cabeça
- Desconforto ao manter posturas estáticas, como durante leitura
- Sensação de tensão muscular persistente no pescoço
Diferente das hérnias cervicais, a protusão raramente causa formigamento ou dormência nos braços. A dor fica na região cervical e nos ombros. Mudar a posição da cabeça pode aliviar.
Protusão Torácica
A protusão torácica é rara, afetando menos de 5% das pessoas. A região torácica tem menos mobilidade, o que torna os sintomas mais difíceis de identificar.
Quando sintomática, a protusão torácica se manifesta por:
- Dor entre as omoplatas (omoplatas) de intensidade variável
- Desconforto na parede torácica que pode parecer problemas cardíacos ou respiratórios
- Rigidez ao rotacionar o tronco
- Dor que piora com respirações profundas em alguns casos
Devido à raridade, muitos diagnósticos iniciais são errados. Pacientes podem passar por testes cardíacos ou pulmonares antes de serem corretamente diagnosticados. A ressonância magnética é crucial para confirmar.
Quando a Protusão Pode Ser Assintomática
Muitas vezes, a protusão discal não causa sintomas. Estudos mostram que 30% a 40% das pessoas com mais de 40 anos têm protusões sem sentir nada. Isso ocorre quando a protusão não pressiona estruturas nervosas.
Essa condição é uma mudança natural com o envelhecimento. A ausência de sintomas não significa que a protusão não seja um problema. A descoberta acidental de protusões em exames para outras condições é comum.
A descoberta acidental de protusões discais em exames de imagem realizados por outros motivos é extremamente comum e não deve causar preocupação quando não há sintomas associados.
Pacientes muitas vezes descobrem protusões em exames para outras condições. A ressonância magnética pode revelar protusões sem sintomas. Nesses casos, não é necessário tratar a protusão.
É importante entender que a presença de protusão em exames não significa que ela cause dor. A relação entre achados radiológicos e sintomas clínicos deve ser avaliada por um médico. Muitas vezes, a dor vem de outros lugares, como músculos ou articulações.
Para protusões sem sintomas, recomenda-se:
- Manter hábitos saudáveis e postura correta
- Fazer exercícios de fortalecimento do core regularmente
- Realizar avaliações médicas de vez em quando
- Evitar fatores de risco que possam piorar a condição
O acompanhamento preventivo ajuda a detectar mudanças na protusão. Pacientes sem sintomas devem ficar atentos a novos sintomas que possam indicar piora. Educar sobre cuidados com a coluna é essencial.
Sintomas da Hérnia de Disco
É crucial saber os sinais da hérnia de disco para buscar tratamento e evitar problemas maiores. A protusão de disco é diferente, pois afeta menos as estruturas nervosas. Os sintomas mudam conforme a parte do disco afetada e a pressão nas raízes nervosas.
A intensidade da dor depende da gravidade da lesão. Alguns sentem desconforto leve, enquanto outros têm dor muito forte que atrapalha o dia a dia.
Hérnia de Disco Lombar
A região lombar é a mais afetada por hérnias discais, cerca de 90% dos casos. Isso ocorre porque os discos lombares carregam mais peso durante o dia a dia. Os sintomas da hérnia de disco lombar podem começar de repente ou se desenvolver lentamente.
Dor Intensa na Região Lombar
A dor na região lombar é muito forte e limita o movimento. Muitos dizem que a dor é lancinante, aguda ou como choques elétricos. Essa dor piora com movimentos como flexionar o tronco, tossir ou espirrar.
Quem sente essa dor costuma ter mais desconforto sentado por um longo tempo. Alguns até acordam à noite com dor, especialmente ao mudar de posição na cama.
A dor da hérnia de disco lombar é persistente e piora com o tempo. O descanso absoluto não alivia completamente a dor.
Irradiação da Dor para Membros Inferiores
A dor da hérnia se espalha pelas pernas. Essa dor segue o caminho da raiz nervosa comprimida, podendo chegar até os pés. A forma como a dor se espalha depende do nível do disco afetado.
Quando a hérnia está entre L4-L5, a dor geralmente afeta a face lateral da coxa e perna. Já a hérnia entre L5-S1 causa dor na parte posterior da coxa, panturrilha e planta do pé.
Essa dor que se espalha não é a mesma que a dor muscular. A dor da hérnia segue um caminho específico e pode ser acompanhada de outros sintomas neurológicos.
Dor Ciática e Hérnia
A dor ciática e hérnia estão muito ligadas. O nervo ciático, que emerge da coluna lombossacra, é frequentemente afetado por hérnias discais. Isso causa a dor conhecida como ciatalgia ou lombociatalgia.
Quando o disco hernia comprime as raízes do nervo ciático, uma inflamação começa. Essa inflamação, junto com a pressão, causa sintomas ao longo do nervo. A dor ciática e hérnia estão intimamente ligadas nesse processo.
A dor ciática começa na região glútea e desce pela coxa. Em casos graves, a dor pode chegar até a perna, tornozelo e pé, seguindo um caminho específico.
A intensidade da dor ciática varia muito entre as pessoas. Alguns sentem dor moderada, enquanto outros têm dor tão forte que não conseguem caminhar ou ficar de pé.
Formigamento e Dormência nas Pernas
A compressão nervosa causa alterações sensíveis. Pacientes sentem formigamento e dormência nas pernas, como se estivessem sentindo agulhadas ou choques elétricos. Essas sensações seguem um caminho específico.
Quando a hérnia afeta a raiz L5, a dor geralmente se sente no dorso do pé e dedão. Já a raiz S1 causa dor na planta do pé, calcanhar e dedo mínimo.
Essas sensações podem ser intermitentes ou constantes. Alguns sentem que os sintomas pioram em certas posições ou atividades.
Sintomas Neurológicos Associados
Quando a compressão nervosa é grave, surgem sintomas neurológicos mais sérios. Esses sinais indicam que o problema está piorando. É importante que um médico veja o paciente rapidamente para evitar danos permanentes.
Fraqueza Muscular
A fraqueza muscular é um sinal de alerta na hérnia de disco. Pacientes têm dificuldade para fazer movimentos simples, como ficar na ponta dos pés ou levantar o pé. Essa fraqueza ocorre porque a compressão da raiz interrompe os sinais nervosos motores.
A fraqueza muscular segue um padrão específico. Compressão de L4 afeta o músculo quadríceps, dificultando a extensão do joelho. A raiz L5 controla os músculos que levantam o pé, e sua compressão causa dificuldade para caminhar sobre os calcanhares.
Quando a raiz S1 é afetada, os músculos da panturrilha enfraquecem. Isso se manifesta como dificuldade para ficar na ponta dos pés ou empurrar o pedal do acelerador ao dirigir.
Alterações nos Reflexos
O exame dos reflexos tendinosos profundos ajuda a entender qual raiz nervosa está comprometida. A diminuição ou ausência de reflexos confirma o diagnóstico e localiza o nível da hérnia. Essas alterações nos reflexos são detectadas durante o exame neurológico.
O reflexo patelar (joelho) avalia a integridade da raiz L4. Se diminuído ou ausente, indica compressão nesse nível. Já o reflexo aquileu (tornozelo) testa a raiz S1, sendo sua alteração comum em hérnias L5-S1.
| Raiz Nervosa | Área de Dormência | Fraqueza Muscular | Reflexo Alterado |
|---|---|---|---|
| L4 | Face interna da perna | Extensão do joelho | Patelar diminuído |
| L5 | Dorso do pé e dedão | Elevação do pé | Nenhum reflexo específico |
| S1 | Planta do pé e dedo mínimo | Flexão plantar | Aquileu diminuído |
Em casos raros, mas graves, pode surgir a síndrome da cauda equina. Essa emergência médica causa perda de controle da bexiga e intestino, dormência na região genital e fraqueza severa nas pernas. É necessário cirurgia imediata para evitar danos neurológicos permanentes.
É muito importante reconhecer esses sintomas neurológicos cedo. Quanto mais cedo o tratamento começar, melhores são as chances de recuperação completa e evitar sequelas duradouras.
Diagnóstico de Protusão Discal e Hérnia de Disco
Diferenciar protusão discal e hérnia de disco exige métodos diagnósticos específicos. A combinação de avaliação clínica e exames de imagem modernos é essencial. Assim, é possível determinar o tratamento mais adequado para cada paciente.
A jornada diagnóstica começa no consultório médico. Lá, o especialista realiza uma investigação detalhada dos sintomas. Um diagnóstico correto pode significar a diferença entre um tratamento eficaz e meses de desconforto desnecessário.
Exame Clínico e Avaliação Médica
A primeira consulta com um especialista em coluna é essencial. Durante esse encontro, o médico conduz uma investigação minuciosa. Ele busca compreender completamente o quadro clínico do paciente.
O exame clínico permite ao profissional identificar padrões que sugerem compressão neural. Ele observa a postura do paciente, sua marcha e a forma como se movimenta. Essas informações visuais já fornecem pistas importantes sobre a localização e gravidade do problema.
Histórico do Paciente
A coleta do histórico médico é uma etapa crucial. O especialista investiga a localização exata da dor, sua intensidade em diferentes momentos do dia, e o que a alivia ou piora. Esse mapeamento detalhado ajuda a distinguir entre diferentes condições da coluna.
O médico questiona sobre o tempo de evolução dos sintomas e tratamentos já realizados. Informações sobre atividades profissionais, práticas esportivas e hábitos de vida também são relevantes. Antecedentes médicos, cirurgias prévias e condições como diabetes ou osteoporose completam o quadro investigativo.
Perguntas específicas sobre irradiação da dor ajudam a identificar compressão de raízes nervosas. Por exemplo, dor que desce pela perna sugere envolvimento do nervo ciático. Formigamento, dormência ou sensação de choque elétrico são sintomas neurológicos que merecem atenção especial.
Testes Físicos e Neurológicos
Os testes físicos constituem a parte mais objetiva do exame clínico. O médico avalia a sensibilidade cutânea através de toque leve e picadas suaves em diferentes regiões. Cada área da pele corresponde a uma raiz nervosa específica, permitindo mapear exatamente qual nervo está comprometido.
A avaliação da força motora envolve solicitar movimentos específicos contra resistência. O paciente pode ser solicitado a caminhar na ponta dos pés, nos calcanhares, ou a empurrar e puxar contra a mão do examinador. Fraqueza muscular em padrões específicos indica compressão neural.
Os reflexos tendinosos são testados com um martelo neurológico em pontos estratégicos. Reflexos diminuídos ou ausentes sugerem comprometimento da raiz nervosa correspondente. Esse teste simples fornece informações valiosas sobre a integridade do sistema nervoso.
Manobras provocativas específicas reproduzem os sintomas do paciente de forma controlada. O teste de Lasègue envolve elevar a perna estendida do paciente deitado. Se essa manobra reproduz dor irradiada para a perna, indica compressão de raiz nervosa lombar.
Para problemas cervicais, o teste de Spurling é especialmente útil. O médico comprime e rotaciona a cabeça do paciente para o lado afetado. Reprodução de dor irradiada para o braço confirma compressão cervical.
Exames de Imagem: Ressonância Magnética e Tomografia
Embora o exame clínico forneça informações valiosas, os exames de imagem são essenciais para confirmação diagnóstica. Eles permitem visualizar diretamente as estruturas da coluna vertebral. A escolha do exame adequado depende de vários fatores clínicos e das condições do paciente.
As radiografias simples da coluna são frequentemente o primeiro exame solicitado. Embora não mostrem os discos intervertebrais, elas avaliam o alinhamento vertebral e identificam alterações ósseas. Condições como espondilolistese, escoliose ou fraturas podem ser detectadas nesse exame inicial.
Ressonância Magnética como Padrão Ouro
A ressonância magnética representa o método mais preciso para diagnóstico de condições discais. Este exame utiliza campos magnéticos e ondas de rádio para criar imagens detalhadas dos tecidos moles. A RM permite diferenciar claramente entre protusão discal e hérnia de disco.
O exame mostra com excelente resolução o núcleo pulposo, o anel fibroso e as raízes nervosas. É possível avaliar o grau de desidratação discal, a extensão do abaulamento ou ruptura, e o nível de compressão neural. Essas informações são fundamentais para planejar o tratamento.
A ressonância não utiliza radiação ionizante, sendo segura para a maioria dos pacientes. O procedimento dura entre 30 e 60 minutos, durante os quais o paciente permanece imóvel dentro de um túnel. Alguns centros médicos oferecem equipamentos abertos para pacientes claustrofóbicos.
A ressonância magnética revolucionou o diagnóstico das doenças da coluna, permitindo visualizar com precisão estruturas que antes só eram acessíveis durante cirurgias.
Tomografia Computadorizada
A tomografia computadorizada serve como alternativa quando a ressonância é contraindicada. Pacientes com marca-passo cardíaco, implantes metálicos ou claustrofobia grave podem necessitar deste exame. A TC utiliza raios-X para criar imagens transversais detalhadas da coluna.
Este exame oferece excelente visualização das estruturas ósseas. Fraturas, alterações articulares e estenose do canal vertebral são bem demonstradas. No entanto, a resolução para tecidos moles é inferior à ressonância magnética.
Em alguns casos, pode ser realizada mielotomografia, onde contraste é injetado no canal vertebral. Esse procedimento melhora a visualização de compressões neurais. O exame é mais rápido que a ressonância, durando geralmente de 10 a 15 minutos.
A eletroneuromiografia pode ser solicitada em situações específicas. Este exame avalia a função elétrica dos nervos e músculos. Ele confirma se há comprometimento neurológico e identifica quais nervos estão afetados.
Importância do Diagnóstico Preciso
Um diagnóstico preciso é a base para qualquer tratamento bem-sucedido de problemas discais. Ele permite diferenciar protusão de hérnia, determinar a gravidade da compressão neural, e excluir outras causas de dor nas costas. Condições como tumores, infecções ou doenças reumáticas podem simular problemas discais.
O diagnóstico correto orienta a escolha entre tratamento conservador e cirúrgico. Pacientes com protusão leve geralmente respondem bem a fisioterapia e medicamentos. Já hérnias com compressão severa podem necessitar intervenção cirúrgica.
A correlação entre achados clínicos e de imagem é fundamental. Estudos mostram que muitas pessoas sem sintomas apresentam alterações discais nos exames. Portanto, tratar apenas baseado em imagens, sem considerar os sintomas, pode levar a abordagens inadequadas.
O diagnóstico preciso também estabelece expectativas realistas para o paciente. Compreender a natureza e extensão do problema ajuda na adesão ao tratamento. Pacientes bem informados participam ativamente do processo de recuperação.
| Método Diagnóstico | Principais Vantagens | Limitações | Indicação Principal |
|---|---|---|---|
| Exame Clínico | Sem custo adicional, avalia função neurológica, orienta outros exames | Depende da experiência do médico, subjetivo | Primeira avaliação de todos os pacientes |
| Ressonância Magnética | Melhor visualização de discos e nervos, sem radiação, padrão ouro | Custo elevado, contraindicada em alguns pacientes, tempo prolongado | Confirmação diagnóstica de protusão e hérnia |
| Tomografia Computadorizada | Rápida, excelente para ossos, alternativa à RM | Usa radiação, resolução inferior para tecidos moles | Quando ressonância é contraindicada |
| Radiografia Simples | Rápida, baixo custo, avalia alinhamento ósseo | Não mostra discos ou nervos | Triagem inicial, detectar outras alterações ósseas |
Investir tempo e recursos no diagnóstico adequado economiza custos futuros com tratamentos inadequados. Um diagnóstico errado pode prolongar o sofrimento do paciente e gerar frustração. A medicina moderna oferece ferramentas precisas que devem ser utilizadas de forma racional e criteriosa.
A experiência do médico especialista faz toda diferença na interpretação dos resultados. Nem todas as alterações vistas nos exames necessitam tratamento. O julgamento clínico experiente integra história, exame físico e imagens para traçar o melhor plano terapêutico.
Tratamento Conservador
Muitos pacientes com hérnia de disco não precisam de cirurgia. O tratamento conservador é a primeira opção. Ele ajuda em até 90% dos casos. Apenas 10% precisam de cirurgia, mostrando que há várias opções sem intervenção cirúrgica.
Esse tratamento usa várias técnicas juntas. O objetivo é aliviar a dor, diminuir a inflamação e melhorar a função. Cada paciente recebe um plano especial, baseado em seus sintomas e saúde.
Medicamentos para Controle da Dor
Os medicamentos são essenciais no início do tratamento. Eles ajudam a reduzir a inflamação e aliviar a dor. A escolha do medicamento depende da dor e da resposta do paciente.
Anti-inflamatórios e Analgésicos
Os anti-inflamatórios não hormonais (AINEs) são a primeira escolha. Eles reduzem a inflamação e aliviam a dor. Medicamentos como ibuprofeno e naproxeno são comuns nesse caso.
Para dores leves, o paracetamol e a dipirona são boas opções. Eles não reduzem a inflamação, mas aliviam a dor. Em dores fortes, os médicos podem usar analgésicos opióides por um curto período.
Para dores neuropáticas, o gabapentina e pregabalina são eficazes. Eles mudam a forma como o corpo sente a dor, ajudando a reduzir sensações desagradáveis.
Relaxantes Musculares
Os relaxantes musculares ajudam a quebrar o ciclo de dor e tensão. Eles são úteis nas primeiras semanas do tratamento. Medicamentos como ciclobenzaprina e tizanidina são exemplos.
Usar relaxantes musculares com outros medicamentos pode aliviar mais a dor. Mas eles podem causar sonolência. É importante ajustar o dia a dia durante seu uso.
Fisioterapia e Exercícios Terapêuticos
A fisioterapia é essencial no tratamento conservador. Ela ajuda a mudar a forma como o corpo funciona a longo prazo. O programa de fisioterapia é feito sob medida para cada paciente.
Primeiro, técnicas como eletroterapia e terapia manual ajudam a aliviar a dor. Depois, o foco é em exercícios ativos para melhorar a função e prevenir novos problemas.
Fortalecimento da Musculatura Paravertebral
Fortalecer os músculos da coluna é crucial. Eles ajudam a estabilizar a coluna e reduzem a pressão nos discos. Exercícios específicos são parte do tratamento.
Exercícios de estabilização segmentar ensinam a ativar os músculos da coluna. Técnicas como o Pilates ajudam a fortalecer a musculatura abdominal e os músculos da coluna.
Alongamento e Flexibilidade
Programas de alongamento melhoram a mobilidade da coluna. Eles também reduzem a tensão muscular que pode causar dor. Exercícios de alongamento são essenciais para a saúde da coluna.
Exercícios de alongamento neural ajudam a reduzir a dor irradiada. Eles são úteis quando a dor afeta os membros. O fisioterapeuta ajusta o programa conforme necessário.
Outras Terapias não Cirúrgicas
Acupuntura e Quiropraxia
A acupuntura é eficaz no controle da dor lombar. Ela envolve a inserção de agulhas em pontos específicos do corpo. A acupuntura pode reduzir a dor e a inflamação.
A quiropraxia usa ajustes articulares para melhorar a mobilidade da coluna. Ela pode aliviar a dor e reduzir a irritação nervosa. A técnica deve ser feita por profissionais qualificados.
Infiltrações e Bloqueios
As infiltrações epidurais são úteis quando outros tratamentos não funcionam. Elas envolvem a injeção de medicamentos diretamente na área afetada. Isso ajuda a reduzir a inflamação e a dor.
Os bloqueios de raiz nervosa são usados para diagnosticar e tratar a dor. Eles podem evitar a cirurgia em muitos casos. A redução da inflamação permite que o paciente progrida na reabilitação.
| Modalidade Terapêutica | Mecanismo de Ação | Indicação Principal | Tempo para Resultados |
|---|---|---|---|
| Anti-inflamatórios (AINEs) | Redução da inflamação local | Fase aguda da dor | 3 a 7 dias |
| Fisioterapia e Exercícios | Fortalecimento e estabilização | Reabilitação e prevenção | 4 a 12 semanas |
| Acupuntura | Modulação da dor neural | Dor crônica refratária | 2 a 4 semanas |
| Infiltração Epidural | Anti-inflamatório localizado | Dor ciática intensa | 24 a 48 horas |
Muitos pacientes com hérnia de disco não precisam de cirurgia. O sucesso do tratamento conservador depende da adesão ao plano terapêutico. A colaboração entre profissionais de saúde e o paciente é essencial.
O acompanhamento regular permite ajustes no tratamento. Alguns pacientes melhoram rapidamente, outros precisam de mais terapias. A paciência e persistência são fundamentais para a recuperação completa.
Tratamento Cirúrgico
Muitos pacientes com problemas de disco melhoram sem precisar de cirurgia. Mas, um grupo específico precisa de intervenção cirúrgica. O tratamento de hérnia de disco cirúrgico é necessário em apenas 10% dos casos. Isso acontece quando o tratamento conservador não dá resultados ou quando surgem complicações graves.
A decisão de fazer cirurgia na coluna é muito importante. O objetivo é aliviar a pressão na raiz nervosa afetada. Isso ajuda a reduzir os sintomas debilitantes.
Quando a Cirurgia É Necessária
A cirurgia é indicada em casos específicos. A falha do tratamento conservador e a presença de sintomas neurológicos graves são as principais razões. Cada caso tem suas características que ajudam na decisão médica.
Falha do Tratamento Conservador
Se o tratamento conservador não traz melhora em 6 a 12 semanas, a cirurgia pode ser considerada. Esse período inclui medicamentos, fisioterapia e, às vezes, infiltrações terapêuticas.
A dor incapacitante que impede a realização de atividades diárias é um sinal de que a cirurgia pode ser necessária. O impacto na qualidade de vida é muito importante nessa decisão. Se a dor persistir mesmo com tratamento adequado, é hora de reavaliar a estratégia terapêutica.
Sintomas Neurológicos Graves
Algumas condições exigem cirurgia de imediato. O déficit motor progressivo, que causa perda de força muscular, exige atenção rápida para evitar sequelas permanentes.
A síndrome da cauda equina é uma emergência cirúrgica. Ela causa perda de controle esfincteriano, anestesia na região perineal e problemas sexuais. A cirurgia precoce pode evitar danos neurológicos irreversíveis.
O déficit neurológico agudo e severo também requer atenção imediata. Quanto mais rápido for a descompressão nervosa, maiores as chances de recuperação completa.
Tipos de Procedimentos Cirúrgicos
Vários tipos de cirurgias estão disponíveis para o tratamento de hérnia de disco. A escolha depende da localização da hérnia, do grau de compressão nervosa e das condições anatômicas do paciente. As técnicas minimamente invasivas oferecem bons resultados com menos trauma.
A microdiscectomia é o procedimento mais comum e eficaz para hérnias de disco que causam compressão severa. Ela consiste na remoção do fragmento de disco degenerado para descompressar a raiz nervosa.
O procedimento é feito por uma pequena incisão de 3 a 4 centímetros. O cirurgião usa um microscópio cirúrgico para visualizar as estruturas anatômicas. Isso permite remover o fragmento herniado sem danificar os tecidos adjacentes.
As vantagens da técnica minimamente invasiva incluem menos trauma tecidual, menos sangramento e recuperação mais rápida. A taxa de sucesso da microdiscectomia é alta, com alívio da dor irradiada em muitos pacientes.
Laminectomia e Artrodese
A laminectomia envolve a remoção de parte da lâmina vertebral para aumentar o espaço no canal medular. Este procedimento é indicado quando há estenose do canal vertebral associada à hérnia de disco. A descompressão ampla alivia a compressão múltipla.
A artrodese vertebral, ou fusão vertebral, é usada em casos de instabilidade da coluna. Neste procedimento, duas ou mais vértebras são fundidas cirurgicamente para estabilizar a coluna.
A artrodese geralmente é feita junto com a descompressão nervosa. Usam-se enxertos ósseos e dispositivos de fixação metálicos para garantir a fusão das vértebras.
Recuperação Pós-Operatória
A recuperação após tratamento de hérnia de disco cirúrgico é geralmente favorável. O paciente é mobilizado logo após o procedimento, sem necessidade de repouso prolongado. A mobilização precoce ajuda na recuperação rápida e previne complicações.
Na primeira semana após a cirurgia, até a retirada dos pontos, é importante evitar esforços físicos intensos. Também é preciso evitar flexão excessiva da coluna e levantamento de peso. Essas precauções protegem a área operada durante a cicatrização inicial.
A fisioterapia pós-operatória começa após o período inicial de cuidados. O programa terapêutico começa com exercícios leves de mobilização e alongamento suave. À medida que o paciente melhora, os exercícios se tornam mais intensos, fortalecendo a musculatura paravertebral e do core.
Em geral, os pacientes retornam a atividades leves em 2 a 4 semanas. O retorno completo às atividades habituais ocorre entre 6 e 12 semanas. É essencial respeitar o tempo de recuperação individual, pois cada pessoa reage de forma única ao processo de cicatrização.
Muitos pacientes sentem alívio da dor irradiada logo após a cirurgia. Embora o desconforto na região da incisão seja esperado nos primeiros dias, a melhora é imediata. O acompanhamento médico regular durante o pós-operatório garante uma recuperação adequada e permite ajustes no programa de reabilitação conforme necessário.
Prevenção e Cuidados com a Coluna Vertebral Lombar
Manter a coluna vertebral lombar saudável é essencial. A prevenção é a melhor estratégia para evitar problemas. Mudanças no estilo de vida, como exercícios e peso, afetam diretamente a saúde dos discos.
Evitar posições desconfortáveis e não carregar peso demais são passos importantes. Essas ações ajudam a prevenir lesões na região lombar.
Postura Adequada no Dia a Dia
Ter uma postura correta alivia a pressão nos discos da coluna lombar. Manter as curvaturas naturais protege as vértebras. A postura deve ser consciente em todos os momentos do dia.
Ergonomia no Trabalho
Um ambiente de trabalho ergonômico ajuda a evitar lesões. A cadeira deve ser ajustada para que os pés fiquem no chão. O monitor deve estar na altura dos olhos para evitar dores na região cervical.
Os braços devem descansar sobre a mesa, formando um ângulo reto. Para quem trabalha de pé, mudar de posição e usar apoio para os pés são boas práticas.
- Ajuste a altura da cadeira para apoio completo dos pés
- Posicione o monitor na linha dos olhos
- Mantenha os braços em ângulo de 90 graus
- Utilize suporte lombar no encosto da cadeira
- Faça pausas a cada 50 minutos para movimentação
Posição Correta ao Sentar e Dormir
Manter as costas apoiadas no encosto da cadeira é essencial. Não cruzar as pernas por muito tempo ajuda a evitar problemas musculares. Distribuir o peso igualmente sobre os ísquios protege a coluna.
Dormir de lado com um travesseiro entre os joelhos ou de barriga para cima com um travesseiro sob os joelhos é ideal. Dormir de bruços é prejudicial. Escolher um colchão com firmeza média é importante.
Exercícios para Fortalecimento da Coluna
Exercícios específicos fortalecem a musculatura da coluna lombar. O fortalecimento do core ajuda a estabilizar a coluna. Atividades físicas também melhoram a circulação para os discos.
Pilates e Alongamentos
O Pilates é muito eficaz para a saúde da coluna. Ele fortalece o core e melhora a consciência corporal. Exercícios controlados protegem os discos.
Alongamentos mantêm a flexibilidade. Reduzem tensões que sobrecarregam os discos. Dedique 15 minutos diários a alongamentos para prevenir problemas na coluna.
Natação e Caminhadas
A natação é ótima para a coluna lombar. Ela fortalece a musculatura sem impacto. Estilos como crawl e nado de costas são ideais.
Caminhar fortalece os músculos e melhora a circulação. 30 minutos diários são suficientes. Calçados adequados protegem a coluna.
| Atividade Física | Benefícios Principais | Frequência Recomendada |
|---|---|---|
| Pilates | Fortalecimento do core, controle motor, consciência corporal | 2 a 3 vezes por semana |
| Natação | Fortalecimento sem impacto, alongamento muscular equilibrado | 2 a 3 vezes por semana |
| Caminhadas | Fortalecimento cardiovascular, mobilidade articular | Diariamente, 30 minutos |
| Alongamentos | Flexibilidade muscular, redução de tensões | Diariamente, 15 minutos |
Hábitos Saudáveis para a Saúde da Coluna
Além da postura e exercícios, hábitos saudáveis são importantes. Combinações de fatores preventivos protegem a coluna. Pequenas mudanças diárias trazem grandes benefícios ao longo do tempo.
Controle de Peso
Cada quilo extra aumenta a pressão nos discos. A obesidade aumenta o risco de problemas na coluna. Manter o peso saudável é essencial para a saúde vertebral.
O IMC ideal é entre 18,5 e 24,9. Isso ajuda a distribuir o peso de forma adequada. Perder peso gradualmente reduz o estresse nos discos.
Hidratação Adequada
Beber água suficiente é crucial para a saúde dos discos. É recomendado beber pelo menos 2 litros de água por dia. Durante a noite, os discos se reidratam, recuperando sua elasticidade.
Evitar a desidratação crônica é importante. A nicotina, encontrada no tabaco, reduz a circulação para os discos, acelerando a degeneração.
- Mantenha peso corporal saudável através de alimentação balanceada
- Consuma pelo menos 2 litros de água diariamente
- Evite tabagismo e consumo excessivo de álcool
- Pratique técnicas adequadas ao levantar pesos, usando as pernas
- Realize pausas regulares durante atividades prolongadas
Levantar pesos corretamente protege os discos. Ao levantar, use as pernas e não a região lombar. Manter o objeto próximo ao corpo diminui a pressão nos discos.
Quando Procurar um Especialista em Dor
Muitas pessoas com dor nas costas e hérnia de disco adiam a consulta médica. Mas, alguns sintomas exigem atenção imediata. Reconhecer os sinais de alerta pode evitar problemas sérios.
Embora o repouso e cuidados básicos ajudem, há situações que precisam de avaliação especializada urgente. Ignorar esses sinais pode causar danos irreversíveis. Isso pode afetar sua qualidade de vida de forma permanente.
Sinais de Alerta que Requerem Atenção Médica
Certos sintomas indicam que sua condição na coluna vertebral precisa de avaliação profissional imediata. Esses sinais de alerta não devem ser ignorados. Eles podem indicar compressão neural significativa ou outras complicações graves.
Conheça os principais sinais que indicam necessidade de consultar um especialista em dor:
- Dor que persiste por mais de seis semanas mesmo com tratamento caseiro
- Perda de controle da bexiga ou do intestino
- Fraqueza muscular progressiva nos braços ou pernas
- Dormência na região genital ou entre as pernas
- Dor que piora progressivamente ao invés de melhorar
- Febre associada à dor nas costas
- Perda de peso não intencional
Dor Persistente por Mais de Seis Semanas
A dor nas costas que continua por mais de seis semanas indica necessidade de avaliação especializada. Esse período sugere que a condição não se resolverá espontaneamente. Ela pode requerer intervenção profissional específica.
Muitas pessoas esperam que a dor simplesmente desapareça com o tempo. No entanto, a dor crônica frequentemente indica problemas estruturais que necessitam tratamento direcionado. Quanto mais tempo você espera, maior o risco de a condição se tornar mais complexa e difícil de tratar.
A perda de controle da bexiga ou do intestino é uma emergência médica. Esse sintoma pode indicar síndrome da cauda equina, uma condição grave que requer tratamento cirúrgico urgente. A demora na intervenção pode resultar em sequelas neurológicas permanentes.
A retenção urinária, quando você não consegue urinar mesmo sentindo a bexiga cheia, também representa um sinal de alerta crítico. Procure atendimento de emergência imediatamente se apresentar esses sintomas. O tempo é essencial para prevenir danos irreversíveis aos nervos da região lombar.
Fraqueza Progressiva nos Membros
A fraqueza muscular que piora gradualmente nos braços ou pernas indica compressão neural significativa. Quando essa fraqueza afeta sua capacidade de realizar movimentos simples, você precisa de avaliação médica urgente.
Esse tipo de fraqueza progressiva sugere que os nervos estão sendo comprimidos de forma contínua. Sem tratamento adequado, a compressão prolongada pode causar danos permanentes. A intervenção precoce oferece as melhores chances de recuperação completa da função muscular.
Outros sintomas neurológicos que requerem atenção incluem dormência que se espalha ou intensifica, formigamento persistente em padrão específico, e dificuldade para realizar movimentos coordenados. Esses sinais indicam comprometimento da função nervosa que pode piorar sem tratamento especializado.
Importância do Acompanhamento Profissional
O acompanhamento com um especialista experiente oferece benefícios que vão muito além do simples alívio da dor. Um profissional qualificado pode diferenciar entre condições que melhoram espontaneamente e aquelas que requerem intervenção específica. Essa distinção é fundamental para evitar tanto tratamentos desnecessários quanto a progressão de problemas que necessitam atenção imediata.
A avaliação especializada permite diagnóstico preciso através de exame clínico detalhado e interpretação adequada de exames de imagem. Muitas vezes, os achados em exames como ressonância magnética não se correlacionam diretamente com os sintomas. Um especialista identifica exatamente qual estrutura está causando sua dor e desenvolve estratégias terapêuticas direcionadas.
Além disso, o acompanhamento profissional oferece acesso a tratamentos baseados em evidências científicas que não estão disponíveis em abordagens caseiras. Técnicas modernas e minimamente invasivas podem proporcionar alívio significativo quando tratamentos convencionais falham.
Avaliação Especializada com o Dr. Marcus Torres Lobo
O Dr. Marcus Torres Lobo oferece avaliação especializada focada em diagnóstico preciso e tratamento individualizado para condições da coluna vertebral. Com formação específica em medicina da dor e tratamentos minimamente invasivos, ele proporciona abordagem moderna que prioriza técnicas conservadoras avançadas antes de considerar opções cirúrgicas.
Durante a consulta, você recebe exame clínico completo que considera não apenas os achados de imagem, mas também seu histórico médico, estilo de vida e objetivos pessoais. Essa avaliação abrangente permite identificar as causas reais da sua dor e desenvolver estratégias terapêuticas eficazes.
A experiência do Dr. Marcus Torres Lobo em tratar tanto protusão discal quanto hérnia de disco garante que você receba orientação baseada nas melhores práticas médicas atuais. Ele utiliza protocolos validados cientificamente que aumentam significativamente as chances de sucesso terapêutico.
Tratamento Personalizado para Sua Condição
Cada paciente é único, e seu tratamento deve refletir essa individualidade. O Dr. Marcus Torres Lobo desenvolve planos terapêuticos personalizados que consideram suas necessidades específicas, condições médicas associadas e preferências pessoais. Essa abordagem individualizada aumenta a satisfação do paciente e melhora os resultados clínicos.
O tratamento personalizado pode incluir combinações de medicamentos específicos, técnicas intervencionistas minimamente invasivas, fisioterapia direcionada e orientações para modificação de hábitos. Todas as opções são discutidas em detalhes, permitindo que você participe ativamente das decisões sobre seu cuidado.
Não permita que a dor limite sua qualidade de vida. O primeiro passo para o alívio é buscar orientação profissional qualificada que possa oferecer diagnóstico preciso e opções de tratamento baseadas nas melhores evidências científicas disponíveis.
Agende uma consulta agora mesmo com o Dr. Marcus Torres Lobo, especialista em dor, neste link: https://form.respondi.app/45MWxiHe. Investir no cuidado adequado da sua coluna vertebral hoje significa prevenir complicações futuras e preservar sua capacidade de realizar as atividades que você ama.
Conclusão
Entender a diferença entre protusão e hérnia de disco ajuda a cuidar melhor da coluna. A protusão é quando o disco se deforma mas o anel fibroso não se rompe. Já a hérnia ocorre quando o anel se rompe e o núcleo pulposo sai.
Para muitos, o tratamento conservador ajuda muito. Usar medicamentos, fazer fisioterapia e mudar o estilo de vida são passos importantes.
Prevenir a dor na coluna é essencial. Manter uma boa postura, fazer exercícios e cuidar do peso são medidas importantes.
Se os sintomas não melhorarem, é hora de buscar ajuda médica. Não ignore sinais como fraqueza, formigamento ou perda de controle intestinal.
Hoje em dia, há tratamentos modernos para dor na coluna. O Dr. Marcus Torres Lobo usa técnicas avançadas para aliviar a dor de forma eficaz.
Sua vida não precisa sofrer com dor na coluna. Faça uma consulta com o Dr. Marcus Torres Lobo, especialista em dor. Acesse este link: https://form.respondi.app/45MWxiHe. Comece a viver sem dor com uma avaliação e acompanhamento qualificados.
Perguntas Frequentes sobre Protusão Discal e Hérnia de Disco
Qual é a principal diferença entre protusão discal e hérnia de disco?
A diferença está no anel fibroso. Na protusão, o anel está intacto, mas o disco sai dos limites normais. Na hérnia, o anel se rompe, permitindo que o disco saia. Isso faz a protusão ter sintomas leves, enquanto a hérnia pode causar mais dor.
Protusão discal sempre evolui para hérnia de disco?
Não sempre. Muitas protusões não evoluem para hérnia. Isso depende de fatores como o controle de peso e a atividade física. Com cuidados, é possível evitar a evolução para hérnia.
Posso ter protusão ou hérnia de disco sem sentir dor?
Sim, isso é comum. Muitas pessoas têm protusões ou hérnias sem dor. Com o avançar da idade, a maioria tem sinais de degeneração discal. Mas, nem sempre isso causa dor.
O que é abaulamento discal e como ele se relaciona com protusão?
Abaulamento discal é outro nome para protusão. É quando o disco sai dos limites normais, mas o anel fibroso fica intacto. Isso diferencia do anel rompido na hérnia de disco.
Por que a hérnia de disco lombar é tão comum?
A região lombar suporta muito peso e movimento. Isso torna os discos mais vulneráveis. Além disso, a pressão sobre os discos aumenta com atividades cotidianas.
O que causa dor ciática e qual sua relação com hérnia de disco?
A dor ciática ocorre quando o nervo ciático é pressionado. A hérnia de disco é uma causa comum. Isso pode causar dor na coxa, perna e pé, além de formigamento.
Quanto tempo leva para uma hérnia de disco melhorar com tratamento conservador?
A maioria melhora em 6 a 12 semanas. Cerca de 90% dos casos não precisam de cirurgia. A dor aguda geralmente diminui em 2 a 4 semanas.
Ressonância magnética sempre é necessária para diagnosticar protusão ou hérnia de disco?
Não sempre. Em casos de dor lombar aguda, o tratamento conservador é tentado primeiro. A ressonância é feita se houver sintomas neurológicos graves ou se o tratamento não der certo.
Quais exercícios são melhores para quem tem protusão ou hérnia de disco?
Exercícios que fortalecem o core são ideais. Pilates, natação e hidroginástica são ótimos. Evite exercícios de alto impacto e levantamento de peso.
Infiltração resolve definitivamente o problema da hérnia de disco?
As infiltrações não “curam” a hérnia, mas aliviam a dor. Isso permite que o paciente faça fisioterapia. Em alguns casos, o alívio pode durar meses.
Quando a cirurgia para hérnia de disco é realmente necessária?
A cirurgia é necessária em cerca de 10% dos casos. É indicada em casos de síndrome da cauda equina ou déficit motor progressivo. A decisão é individualizada, considerando a qualidade de vida do paciente.
A degeneração do disco intervertebral pode ser revertida?
A degeneração discal é irreversível. Os discos têm baixa capacidade de regeneração. No entanto, medidas conservadoras podem controlar a condição.
Posso continuar trabalhando com hérnia de disco?
Sim, especialmente após a fase aguda. Muitos podem retornar ao trabalho com adaptações. É importante evitar levantamento de peso excessivo e movimentos repetitivos.
Protusão discal lombar sempre causa dor nas costas?
Não, muitas protusões são assintomáticas. A dor lombar pode ocorrer, mas geralmente é leve. A protusão raramente causa dor irradiada para membros inferiores.
Qual a diferença entre hérnia extrusa e hérnia sequestrada?
A hérnia extrusa tem o material do disco saído, mas ainda conectado ao disco original. A hérnia sequestrada tem o material completamente separado. A sequestrada geralmente causa sintomas mais intensos.
O tratamento de hérnia de disco é o mesmo para todas as pessoas?
Não, o tratamento deve ser individualizado. Fatores como localização da hérnia, grau de compressão e sintomas influenciam o tratamento. Um plano terapêutico personalizado é essencial.
Existe relação entre obesidade e hérnia de disco?
Sim, a obesidade acelera a degeneração discal. O excesso de peso aumenta a pressão sobre os discos. Controle de peso é fundamental para a saúde da coluna.
Por que a hidratação é importante para os discos intervertebrais?
Os discos dependem da hidratação para manter-se saudáveis. A água é essencial para a consistência e capacidade de absorver impactos. Manter-se hidratado ajuda a preservar a saúde dos discos.
Quais são os sinais de que preciso procurar um médico imediatamente?
Sinais de emergência incluem perda de controle dos esfíncteres, fraqueza muscular progressiva e dor insuportável. Outros sinais urgentes incluem dor que piora, febre associada à dor e novos sintomas neurológicos.
Como o tabagismo afeta a coluna vertebral e os discos?
O tabagismo prejudica os discos intervertebrais. A nicotina reduz o fluxo sanguíneo para a coluna. Isso compromete a nutrição dos discos. Fumantes têm maior risco de degeneração discal e dor crônica.