A dor crônica na coluna pode afetar muito sua vida. Ter um especialista em coluna vertebral Pará ajuda muito no tratamento.
Marcus Torres Lobo é um neurocirurgião Belém com formação avançada. Ele ganhou o primeiro lugar na residência de Neurocirurgia no IAMSPE, um dos melhores hospitais do Brasil. Sua especialização pela USP RP em Cirurgia Endoscópica da Coluna é o mais moderno.
Ele foca em tratamentos minimamente invasivos para uma recuperação rápida. Como Membro Titular da Sociedade Brasileira de Neurocirurgia e membro AOSpine, ele traz padrões internacionais para o Norte.
Atualmente, ele coordena o grupo de coluna do Serviço de Neurocirurgia do Hospital Ophir Loyola. Ele combina tecnologia de ponta com atendimento humanizado, oferecendo soluções personalizadas para cada paciente. Seu objetivo é melhorar a qualidade de vida dos pacientes com técnicas modernas e seguras.
Principais Destaques
- Primeiro lugar na residência de Neurocirurgia no IAMSPE, hospital de referência nacional
- Especialização em Cirurgia Endoscópica da Coluna pela USP Ribeirão Preto
- Membro Titular da Sociedade Brasileira de Neurocirurgia (SBN) e membro AOSpine
- Coordenador do grupo de coluna no Hospital Ophir Loyola
- Foco em tratamentos minimamente invasivos com recuperação acelerada
- Atendimento com tecnologia de ponta disponível em Belém
- Abordagem humanizada que prioriza as necessidades individuais de cada paciente
Quem é o Dr. Marcus Torres Lobo
O Dr. Marcus Torres Lobo é um neurocirurgião especialista em coluna no Pará. Ele tem formação sólida e experiência reconhecida. Sua carreira é baseada em excelência acadêmica e dedicação aos pacientes.
Ele construiu sua carreira com educação de qualidade, aperfeiçoamento constante e dedicação aos pacientes. Isso o preparou para enfrentar os desafios da saúde da coluna vertebral.
Formação Acadêmica e Especialização em Ortopedia
A jornada do Dr. Marcus Torres começou na Universidade Potiguar (UNP), onde ele se formou em Medicina. Depois, ele se especializou em Neurocirurgia.
Ele fez residência em Neurocirurgia no IAMSPE, um dos melhores lugares para aprender. Lá, ele se destacou, mostrando habilidade técnica e dedicação.
Essa conquista mostra que ele pode aprender rápido, desenvolver habilidades cirúrgicas e trabalhar bem sob pressão.
Para se especializar ainda mais, o Dr. Marcus Torres fez treinamento em Cirurgia Endoscópica da Coluna pela USP de Ribeirão Preto. Isso o preparou para fazer cirurgias menos invasivas.
Essas técnicas permitem fazer intervenções precisas com menos trauma. Isso ajuda na recuperação rápida e diminui complicações pós-operatórias.
Trajetória Profissional e Experiência Clínica
Após se formar em São Paulo, o médico ortopedista coluna Pará decidiu voltar para o Norte. Ele queria trazer tratamentos avançados para a região.
Esse retorno permitiu que mais pessoas tivessem acesso a tratamentos complexos sem precisar viajar longe. O Dr. Marcus Torres trouxe conhecimento técnico e experiência de grandes hospitais para Belém.
Hoje, ele é o coordenador do grupo de coluna do Serviço de Neurocirurgia do Hospital Ophir Loyola em Belém. Essa posição mostra que ele é reconhecido por sua competência.
O Hospital Ophir Loyola é um dos principais hospitais do estado. Liderar o grupo de coluna significa gerenciar equipes e garantir qualidade nos atendimentos.
Sua experiência abrange desde casos simples até cirurgias complexas. Isso dá uma visão completa sobre tratamentos da coluna.
Dedicação ao Tratamento da Coluna Vertebral
O Dr. Marcus Torres ortopedista se dedica ao tratamento da coluna vertebral. Sua especialização focada permite que ele desenvolva habilidades cirúrgicas precisas.
Ele é Membro Titular da Sociedade Brasileira de Neurocirurgia (SBN). Essa certificação mostra sua qualificação técnica e ética.
Para ser membro da SBN, é necessário aprovação em exames, comprovação de experiência e atualização contínua.
Além disso, ele é membro da AOSpine, uma organização internacional de cirurgia da coluna vertebral. Isso mostra seu envolvimento com as novidades científicas.
Participar de sociedades médicas especializadas mantém o profissional atualizado. Isso beneficia os pacientes, que recebem tratamentos baseados nas melhores práticas.
A dedicação contínua ao aprendizado faz do Dr. Marcus Torres uma referência confiável para tratamentos da coluna no Pará e região Norte.
Por que Dr. Marcus Torres é Referência em Coluna no Pará
Dr. Marcus Torres é reconhecido como referência tratamento coluna Pará por várias razões. Ele tem uma grande experiência em procedimentos complexos. Também domina técnicas cirúrgicas avançadas e tem resultados que melhoram a vida dos pacientes.
Esses fatores juntos fazem com que pacientes de todo o Norte procurem seu tratamento. A combinação de conhecimento científico atualizado e prática clínica comprometida é rara. Poucos profissionais conseguem alcançar esse padrão de atendimento.
Experiência Comprovada em Cirurgia de Coluna
Dr. Marcus Torres formou-se em centros de excelência reconhecidos nacionalmente. Sua especialização em neurocirurgia pelo IAMSPE, onde conquistou o primeiro lugar, mostra sua competência técnica e dedicação aos estudos e à prática médica.
Antes de ser cirurgião de coluna Belém, ele acumulou experiência em hospitais de alta complexidade em São Paulo. Essa experiência o preparou para lidar com casos variados, desde hérnias de disco simples até deformidades vertebrais complexas e tumores da coluna.
Hoje, Dr. Marcus Torres coordena o grupo de coluna do Hospital Ophir Loyola, uma das principais instituições de saúde do Pará. Nessa posição, ele gerencia casos de todo o estado, muitos encaminhados por outros profissionais que reconhecem sua expertise em situações desafiadoras.
Dr. Marcus Torres realiza desde tratamentos conservadores até cirurgias de alta complexidade. Essa experiência permite que ele avalie cada caso individualmente e recomende a abordagem mais adequada, seja ela cirúrgica ou não.
Domínio de Técnicas Avançadas e Modernas
Dr. Marcus Torres é especialista em procedimentos minimamente invasivos e endoscópicos da coluna vertebral. Essas técnicas são o estado da arte no tratamento de patologias vertebrais, oferecendo benefícios significativos aos pacientes.
Sua especialização em técnicas endoscópicas pela USP de Ribeirão Preto consolidou seus conhecimentos em métodos que reduzem o trauma cirúrgico. Incisões menores, menor sangramento e recuperação mais rápida são vantagens concretas dessas abordagens modernas.
A atualização constante é prioridade na prática do Dr. Marcus Torres. Ele participa regularmente de congressos nacionais e internacionais, cursos de especialização e sociedades como a AOSpine. Isso garante que suas técnicas estejam alinhadas com os avanços mais recentes da medicina.
Na clínica de neurocirurgia especialista em coluna em, equipamentos modernos permitem aplicar essas técnicas avançadas com segurança e precisão. A combinação entre conhecimento atualizado e infraestrutura adequada resulta em tratamentos de excelência.
Reconhecimento Profissional e Resultados Consistentes
Dr. Marcus Torres é reconhecido como melhor médico de coluna Belém pelos resultados que obtém com seus pacientes. Depoimentos reais atestam a transformação que o tratamento adequado pode proporcionar na qualidade de vida das pessoas.
“Após anos sofrendo com dores intensas na coluna, encontrei no Dr. Marcus Torres não apenas um excelente profissional, mas alguém que realmente se importa com o bem-estar do paciente. Hoje consigo realizar atividades que antes eram impossíveis.”
Pacientes como Ronald Gomes, Margarida Reis e Gabriel Basílio compartilham experiências semelhantes. Todos destacam não apenas a competência técnica, mas também o atendimento humanizado e a comunicação clara sobre diagnósticos e opções de tratamento.
A titularidade em sociedades médicas nacionais e a coordenação de serviços em hospitais de referência evidenciam o reconhecimento dos pares. Esse respeito profissional reflete a seriedade e competência com que Dr. Marcus Torres exerce a medicina.
Os resultados consistentes alcançados em procedimentos diversos consolidam sua posição como referência tratamento coluna Pará. Taxas de sucesso elevadas em cirurgias minimamente invasivas e retorno rápido dos pacientes às atividades cotidianas comprovam a eficácia das técnicas empregadas.
A combinação entre formação sólida, experiência ampla, domínio técnico e compromisso genuíno com os pacientes explica por que profissionais de saúde e pessoas que buscam tratamento da coluna confiam no Dr. Marcus Torres. Esse conjunto de qualidades posiciona-o não apenas como um neurocirurgião competente, mas como uma referência regional que oferece esperança e soluções efetivas para quem sofre com problemas na coluna vertebral.
Principais Condições da Coluna Tratadas pelo Dr. Marcus Torres
O Dr. Marcus Torres tem grande experiência em várias doenças da coluna. Ele trata desde hérnias de disco até condições mais complexas. Na clínica de coluna vertebral Pará, cada paciente recebe um tratamento personalizado.
O especialista usa tecnologia avançada para diagnosticar a dor. Ele considera a idade, a gravidade dos sintomas e o que o paciente espera. Assim, cada caso é tratado de forma única.
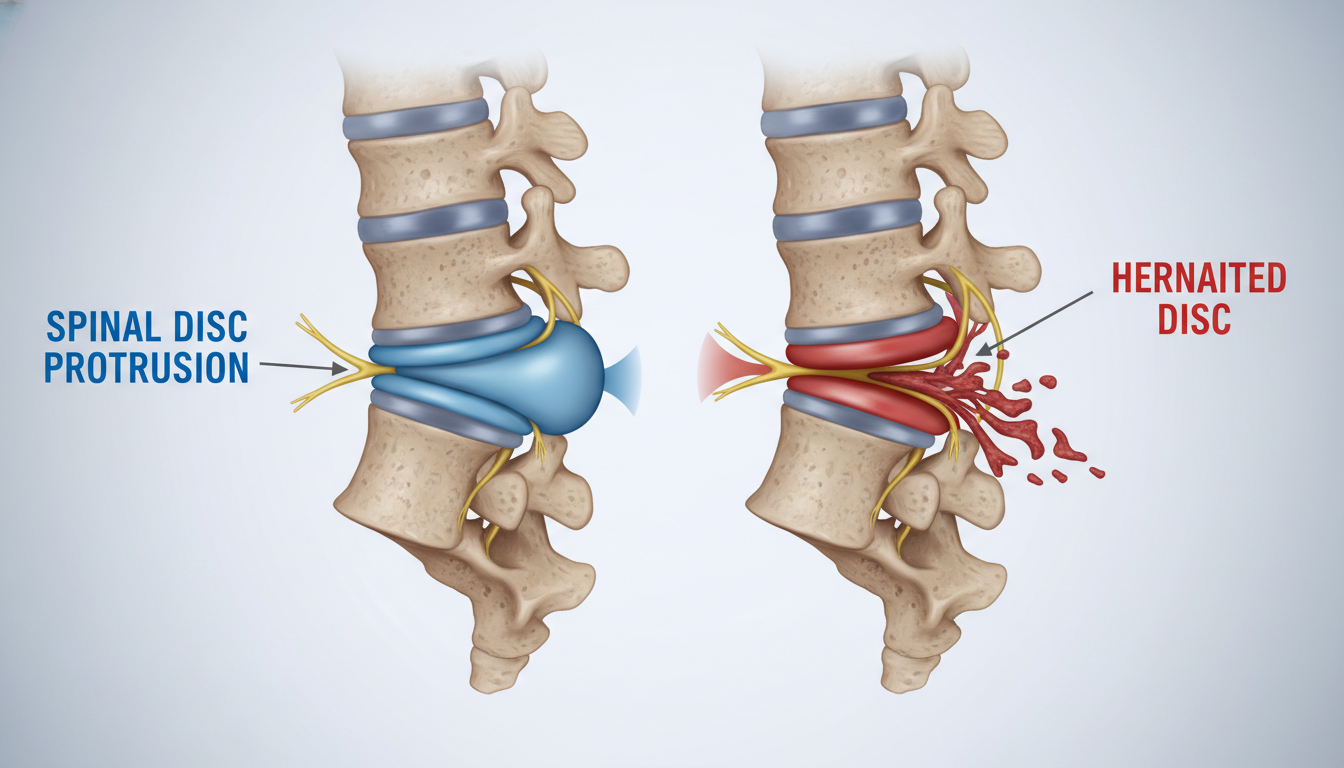
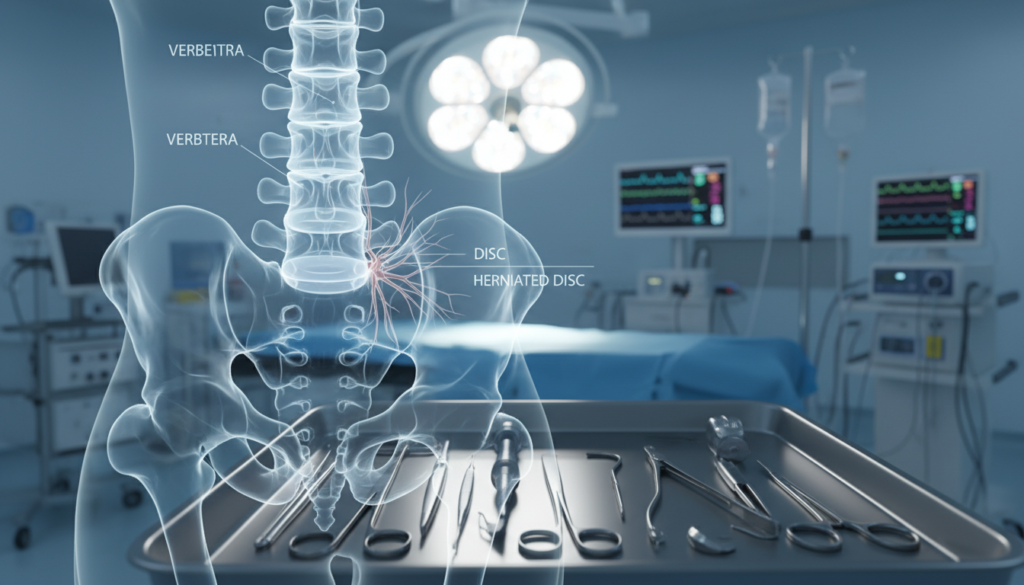
Hérnia de Disco: Diagnóstico e Tratamento
A hérnia de disco acontece quando o disco entre as vértebras se rompe. Isso pode causar dor e pressionar os nervos. Isso leva a sintomas como dor irradiada e fraqueza muscular.
Os sintomas incluem dor que se espalha pelas pernas ou braços. Também pode haver formigamento e dormência. A dor na coxa e no pé é comum em hérnias lombares.
O tratamento de hérnia de disco Belém começa com exames de imagem. Esses exames mostram onde e quanto o problema é grave. Assim, o tratamento pode ser mais eficaz.
Os tratamentos variam de pessoa para pessoa. Muitos melhoram com tratamento conservador, como medicamentos e fisioterapia. Em casos mais sérios, cirurgia endoscópica pode ser necessária.
A cirurgia endoscópica é um avanço. Ela remove o problema por pequenas incisões. Isso diminui o trauma e ajuda na recuperação.
Estenose do Canal Vertebral
A estenose é quando o canal da coluna se estreita. Isso geralmente acontece com o envelhecimento. A dor e a fraqueza são comuns.
Problemas como artrose e espessamento dos ligamentos contribuem para isso. Isso reduz o espaço para a medula espinhal. Assim, a dor e a dificuldade para caminhar aumentam.
O tratamento estenose canal vertebral depende do caso. Em casos leves, medicamentos e fisioterapia podem ajudar. Em casos graves, cirurgia é necessária para aliviar a pressão.
Escoliose e Deformidades da Coluna
A escoliose é quando a coluna vertebral se curva de forma anormal. Pode afetar qualquer idade. Cada caso é único.
Em jovens, a escoliose pode ser tratada com órteses. Em casos mais graves, cirurgia é necessária. O Dr. Marcus Torres usa técnicas modernas para estabilizar a coluna.
Adultos também podem desenvolver escoliose. O tratamento foca em aliviar a dor e manter a função. Cirurgia é usada quando necessário.
Doenças Degenerativas e Artrose da Coluna
O envelhecimento afeta a coluna de várias maneiras. Discos perdem hidratação e articulações desenvolvem artrose. Ligamentos podem calcificar.
Essas mudanças causam dor crônica e limitam a função. A intensidade dos sintomas varia. O tratamento começa com medicamentos e fisioterapia.
Se o tratamento clínico não ajudar, procedimentos mais invasivos podem ser necessários. Em casos refratários, cirurgia pode ser a solução.
Fraturas Vertebrais e Trauma da Coluna
Fraturas vertebrais são emergências que precisam de atenção imediata. Elas podem ser causadas por acidentes ou osteoporose. A gravidade varia.
Os sintomas incluem dor intensa e dificuldade de movimentação. Em casos sérios, pode haver perda de função nervosa. Exames de imagem ajudam a determinar o tratamento.
Tratamentos variam de acordo com a gravidade. Em casos leves, imobilização e controle da dor são suficientes. Em casos graves, cirurgia é necessária para evitar sequelas.
O Dr. Marcus Torres tem experiência em traumas da coluna. Ele trabalha com equipes multidisciplinares para um tratamento completo.
Técnicas Cirúrgicas Avançadas Utilizadas pelo Especialista
Quando a cirurgia da coluna é necessária, a escolha da técnica é crucial. O Dr. Marcus Torres Lobo é especialista em procedimentos avançados coluna vertebral. Essas técnicas modernas ajudam a recuperar mais rápido e com menos dor.
Ele personaliza cada cirurgia para atender às necessidades do paciente. Com tecnologia de ponta, os resultados são melhores. Isso traz mais satisfação aos pacientes.
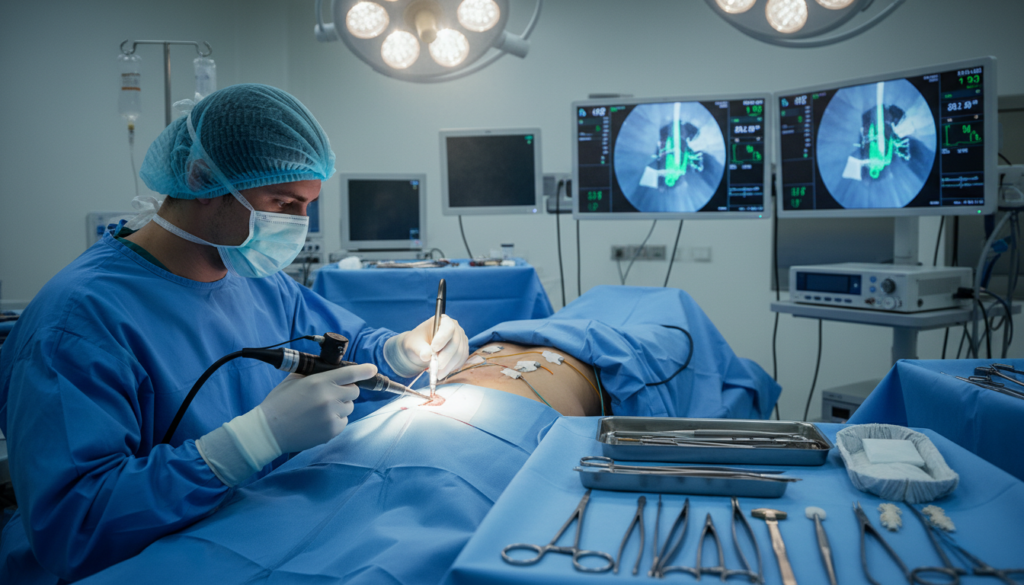
Cirurgia Minimamente Invasiva de Coluna: Benefícios e Indicações
A cirurgia minimamente invasiva coluna mudou o tratamento das patologias da coluna. Ela usa pequenas incisões e tecnologia avançada. Isso faz a cirurgia ser mais precisa e menos dolorosa.
Os benefícios são muitos:
- Menor sangramento durante a cirurgia
- Redução da dor pós-operatória em até 60%
- Cicatrizes menores, geralmente entre 1 e 3 centímetros
- Recuperação acelerada, alta hospitalar em 24 a 48 horas
- Retorno mais rápido às atividades cotidianas
Essa cirurgia é indicada para hérnias de disco e estenoses. Mas cada caso é avaliado cuidadosamente para a melhor escolha.
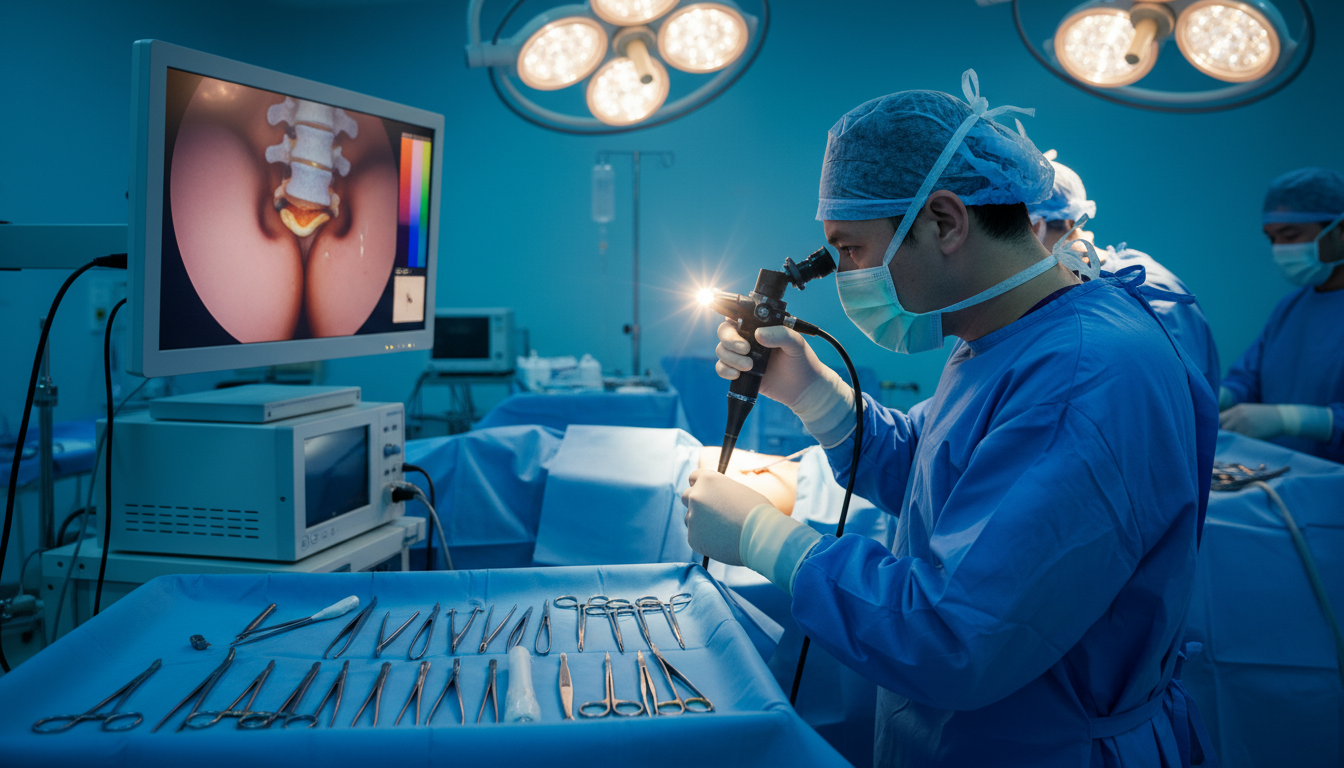
Procedimentos Endoscópicos da Coluna Vertebral
A cirurgia endoscópica coluna Belém é a mais avançada. Uma câmera minúscula é usada para ver as estruturas neurais. Isso permite a remoção precisa de hérnias ou descompressão de nervos.
O Dr. Marcus Torres é especialista em Cirurgia Endoscópica. Ele obteve essa especialização na USP de Ribeirão Preto. Essa formação garante que ele domine a técnica e suas indicações.
Os procedimentos endoscópicos têm sucesso em 90% dos casos. A recuperação é rápida, geralmente em dias, não semanas.
Artrodese e Técnicas de Estabilização Vertebral
Para instabilidades ou deformidades, a artrodese é necessária. Ela une vértebras para eliminar dor. Também alinha a coluna corretamente.
O Dr. Marcus Torres usa técnicas modernas de artrodese. Isso pode ser feito de forma minimamente invasiva. Os resultados são duradouros com menos dor.
As indicações incluem espondilolistese e instabilidade. A recuperação leva de 3 a 6 meses. O acompanhamento é rigoroso para garantir o sucesso.
Descompressão Neural e Laminectomia
A descompressão neural é importante para casos específicos. Ela remove porções ósseas que comprimem nervos. A laminectomia remove a lâmina vertebral para criar espaço.
Essa técnica clássica evoluiu com tecnologia moderna. Microscópios cirúrgicos e instrumentação de precisão permitem descompressão efetiva. É eficaz em estenoses severas.
A recuperação varia conforme o procedimento. Os pacientes sentem alívio imediato da dor. A fisioterapia ajuda na recuperação completa.
| Técnica Cirúrgica | Tamanho da Incisão | Tempo de Recuperação | Principais Indicações | Taxa de Sucesso |
|---|---|---|---|---|
| Cirurgia Minimamente Invasiva | 1 a 3 centímetros | 1 a 2 semanas | Hérnias de disco, estenoses leves a moderadas | 85-90% |
| Procedimentos Endoscópicos | 5 a 8 milímetros | 3 a 7 dias | Hérnias de disco contidas, estenoses focais | 88-92% |
| Artrodese Vertebral | 3 a 6 centímetros | 6 a 12 semanas | Instabilidade, espondilolistese, deformidades | 80-85% |
| Descompressão Neural | 3 a 5 centímetros | 3 a 6 semanas | Estenose severa, compressão medular | 82-88% |
A escolha da técnica depende de vários fatores. A condição do paciente, a extensão da patologia e os objetivos terapêuticos são considerados. O Dr. Marcus Torres analisa cada caso para a melhor escolha.
Suas habilidades em técnicas modernas permitem soluções personalizadas. Isso resulta em melhores resultados clínicos. O Dr. Marcus Torres é referência em cirurgia de coluna no Pará.
Tratamento Conservador: Quando a Cirurgia Não é Necessária
Muitos pacientes acreditam que precisam de cirurgia. Mas o Dr. Marcus Torres mostra que o tratamento conservador dor nas costas pode ser muito eficaz. Ele é especialista em cirurgia de coluna, mas não opera todos os casos. A abordagem responsável busca métodos menos invasivos sempre que possível.
O foco é no paciente. Cada caso é avaliado de forma individual. Isso inclui o estágio da doença, os sintomas e o que o paciente deseja. Assim, a cirurgia é usada apenas quando realmente é necessária.
Abordagem Clínica para Dor na Coluna
A análise para tratamento não cirúrgico coluna começa com o histórico médico do paciente. O Dr. Marcus Torres faz um exame físico completo e pede exames complementares. Isso ajuda a encontrar a causa da dor e decidir o melhor tratamento.
Muitas condições da coluna, especialmente no início, melhoram com tratamentos não cirúrgicos. As opções incluem:
- Medicações anti-inflamatórias para reduzir inflamação e dor
- Analgésicos específicos para o tipo e intensidade da dor
- Relaxantes musculares para espasmos
- Modificações de atividades para proteger a coluna
- Orientações posturais para evitar piora
Um diagnóstico preciso é crucial para o tratamento certo. Isso não significa adiar a cirurgia, mas evitar procedimentos desnecessários. Essa abordagem protege o paciente e melhora os resultados a longo prazo.
O tratamento conservador bem feito pode resolver até 80% dos casos de dor lombar. Isso evita cirurgias e suas complicações.
Infiltrações e Bloqueios Terapêuticos
A infiltração coluna Belém feita pelo Dr. Marcus Torres é um procedimento minimamente invasivo. Medicações são aplicadas diretamente nas áreas doloridas da coluna. Isso traz alívio prolongado e ajuda na reabilitação do paciente.
Os procedimentos de infiltração podem focar em diferentes áreas:
- Articulações facetárias: pequenas articulações entre as vértebras
- Espaços epidurais: região ao redor da medula espinhal
- Pontos gatilho musculares: áreas de tensão muscular crônica
- Raízes nervosas: quando há compressão ou inflamação neural
Todos os procedimentos de infiltração coluna Belém são feitos com orientação por imagem. Isso garante precisão na aplicação das medicações. A tecnologia aumenta a eficácia e segurança do procedimento.

As infiltrações combinam anestésicos locais com anti-inflamatórios. O anestésico alivia a dor imediatamente, enquanto o anti-inflamatório traz benefícios a longo prazo. Alguns pacientes sentem alívio por meses após um único procedimento.
Orientações sobre Fisioterapia e Reabilitação
A fisioterapia é essencial no tratamento conservador dor nas costas. Exercícios específicos fortalecem a musculatura que suporta a coluna. Isso ajuda a proteger estruturas comprometidas e previne recorrências futuras.
O Dr. Marcus Torres dá orientações detalhadas sobre programas de reabilitação personalizados. Ele trabalha com fisioterapeutas especializados em coluna. Essa colaboração melhora os resultados e acelera a recuperação do paciente.
Os benefícios da reabilitação bem feita incluem:
- Fortalecimento muscular: músculos mais fortes protegem melhor a coluna
- Melhora da flexibilidade: amplitude de movimento adequada previne lesões
- Correção postural: posturas corretas reduzem sobrecarga nas estruturas
- Educação em mecânica corporal: movimentos adequados no dia a dia
- Controle da dor: técnicas que reduzem dependência de medicações
Os exercícios terapêuticos são prescritos de forma progressiva e individualizada. O programa começa com atividades suaves e avança conforme a tolerância do paciente. Essa progressão garante segurança e eficácia no tratamento.
A reabilitação não acaba quando a dor desaparece. Manter exercícios de fortalecimento e alongamento previne novos episódios. O autocuidado orientado é essencial para resultados duradouros e qualidade de vida sustentável.
A abordagem do Dr. Marcus Torres para tratamento não cirúrgico coluna mostra que ser especialista cirúrgico não significa operar sempre. A cirurgia é considerada quando indicada ou quando tratamentos conservadores falham. Essa filosofia responsável coloca o melhor interesse do paciente em primeiro lugar.
Diferenciais do Dr. Marcus Torres no Atendimento aos Pacientes
A excelência no cuidado da coluna vertebral combina conhecimento médico avançado com uma abordagem centrada no paciente. O Dr. Marcus Torres entende que cada pessoa busca tratamento com sintomas físicos, medos e expectativas únicas. Por isso, desenvolveu uma filosofia de atendimento que valoriza tanto a precisão técnica quanto a conexão humana.
O melhor atendimento neurocirurgião Belém vai além do protocolo médico padrão. Cada consulta é uma chance de construir confiança e criar um plano terapêutico alinhado às necessidades do paciente. Esse compromisso com a individualização do cuidado resulta em melhores resultados e satisfação elevada.
Avaliação Personalizada e Diagnóstico Preciso
A consulta personalizada coluna começa com tempo dedicado a cada paciente. O Dr. Marcus Torres não faz consultas apressadas. Ele acredita que entender o histórico médico é essencial para um diagnóstico correto. Cada sessão é planejada para uma avaliação completa.
O processo de avaliação inclui várias etapas. Primeiro, uma anamnese detalhada investiga sintomas e seu impacto nas atividades diárias. Em seguida, um exame físico minucioso testa a função neurológica e mobilidade vertebral.
Exames complementares são solicitados com cuidado, baseados em evidências clínicas. Ressonâncias magnéticas, tomografias e estudos eletrofisiológicos são feitos apenas quando necessários. Essa abordagem evita exposição desnecessária e custos excessivos.
O diagnóstico é rigoroso e baseado em evidências sólidas. O Dr. Marcus Torres constrói suas conclusões com base em achados clínicos e resultados de imagem. Essa metodologia rigorosa garante que o tratamento seja direcionado à causa real do problema.
| Aspecto do Atendimento | Abordagem Convencional | Método Dr. Marcus Torres |
|---|---|---|
| Tempo de Consulta | 15-20 minutos | 40-60 minutos na primeira avaliação |
| Exame Físico | Avaliação básica | Exame neurológico completo e detalhado |
| Solicitação de Exames | Protocolo padronizado | Individualizada conforme necessidade clínica |
| Explicação do Diagnóstico | Termos técnicos resumidos | Linguagem acessível com recursos visuais |
Atendimento Humanizado e Escuta Ativa
O que torna um médico humanizado Pará diferenciado é sua capacidade de ouvir genuinamente. O Dr. Marcus Torres pratica a escuta ativa, dedicando atenção plena às preocupações dos pacientes. Ele entende que problemas na coluna trazem ansiedade e medo.
Essa abordagem acolhedora cria um ambiente seguro. Pacientes se sentem confortáveis para compartilhar todas as suas dúvidas. Nenhuma pergunta é considerada irrelevante ou trivial. O médico valida sentimentos e reconhece o impacto emocional das condições vertebrais na qualidade de vida.
“O Dr. Marcus me explicou tudo com tanta paciência e clareza. Pela primeira vez, entendi realmente o que estava acontecendo com minha coluna.”
Depoimentos como este refletem o compromisso com comunicação clara e empática. O Dr. Marcus Torres usa linguagem acessível, evitando jargão médico desnecessário. Quando termos técnicos são inevitáveis, ele fornece explicações simples que facilitam a compreensão.
O acolhimento se estende além da consulta inicial. Durante todo o processo terapêutico, o médico mantém canais abertos de comunicação. Pacientes se sentem apoiados e confiantes, sabendo que suas preocupações serão sempre ouvidas e consideradas seriamente.
Tomada de Decisão Compartilhada com o Paciente
A filosofia de cuidado do Dr. Marcus Torres baseia-se no princípio de que decisões médicas devem ser compartilhadas. O especialista atua como conselheiro experiente, mas respeita profundamente a autonomia e as preferências individuais. Nenhum tratamento é imposto unilateralmente.
Todas as opções terapêuticas disponíveis são apresentadas com transparência total. O médico explica benefícios esperados, riscos potenciais e limitações de cada abordagem. Essa honestidade permite que pacientes façam escolhas informadas sobre seu próprio corpo e saúde.
A educação do paciente é prioridade absoluta no processo. O Dr. Marcus Torres acredita que pessoas bem-informadas participam mais ativamente do tratamento e obtêm melhores resultados. Por isso, investe tempo explicando a anatomia vertebral, mecanismos da doença e fundamentos científicos das terapias propostas.
Recursos visuais são frequentemente utilizados para facilitar a compreensão. Modelos anatômicos, diagramas e imagens de exames ajudam pacientes a visualizar suas condições. Essa abordagem didática transforma consultas em verdadeiras sessões educativas.
As expectativas são sempre mantidas realistas e fundamentadas em evidências. O Dr. Marcus Torres não promete resultados impossíveis, mas estabelece metas alcançáveis baseadas em dados científicos e sua experiência clínica. Essa honestidade constrói confiança genuína na relação médico-paciente.
O resultado dessa abordagem integrada é uma experiência de cuidado onde excelência técnica e sensibilidade humana se complementam perfeitamente. Pacientes não são apenas tratados, mas verdadeiramente cuidados em todas as dimensões de sua condição. Como o próprio Dr. Marcus Torres enfatiza: “Seu bem-estar e a saúde da sua coluna em boas mãos”.
Tecnologia e Infraestrutura para Tratamento de Coluna em Belém
Dr. Marcus Torres une conhecimento especializado com tecnologia de ponta. Isso garante diagnósticos precisos e intervenções seguras. Em Belém, a infraestrutura médica avançada permite cuidados semelhantes aos grandes centros do país.
Investir em tecnologia mostra compromisso com excelência e segurança. Os recursos modernos resultam em melhores resultados e recuperação mais rápida. Em Belém, pacientes encontram estrutura completa para suas necessidades.
Equipamentos de Diagnóstico de Última Geração
Um diagnóstico preciso é essencial para o tratamento da coluna vertebral. Em Pará, a neurocirurgia utiliza equipamentos modernos. Eles permitem visualizar detalhadamente as estruturas envolvidas, identificando a origem dos sintomas.
A ressonância magnética de alta resolução mostra tecidos moles com clareza. Discos intervertebrais, medula espinhal e raízes nervosas são visíveis em detalhes milimétricos. Isso ajuda a identificar hérnias discais e compressões neurais com exatidão.
A tomografia computadorizada especializada foca nas estruturas ósseas. Sistemas modernos criam reconstruções tridimensionais das vértebras com grande precisão. Essas imagens 3D são cruciais para o planejamento cirúrgico.
Fraturas vertebrais e deformidades ósseas aparecem com nitidez excepcional. O médico planeja cada procedimento com exatidão milimétrica. A segurança do paciente aumenta significativamente com dados precisos.
Recursos Cirúrgicos Modernos
A tecnologia cirúrgica avançada mudou os procedimentos de coluna vertebral. Sistemas de navegação computadorizada guiam as intervenções em tempo real. Isso permite que o cirurgião veja exatamente onde cada instrumento está durante o procedimento.
Os endoscópios de alta definição revolucionaram as cirurgias minimamente invasivas. Câmeras minúsculas transmitem imagens ampliadas do interior da coluna. Isso permite ao médico trabalhar por incisões milimétricas sem perder a visão.
Microscópios cirúrgicos especializados oferecem magnificação excepcional. Estruturas neurais sensíveis são visíveis com clareza impressionante. Isso protege melhor os nervos e a medula espinhal durante as cirurgias.
A instrumentação de última geração permite procedimentos complexos com segurança máxima. Implantes modernos e parafusos especializados oferecem resultados superiores. Cada instrumento foi desenvolvido para maximizar precisão e reduzir riscos.
Parcerias com Hospitais de Referência no Pará
O Dr. Marcus Torres tem parcerias com principais hospitais do estado. O Hospital Ophir Loyola é um exemplo dessa colaboração. Lá, o especialista coordena o grupo de coluna da neurocirurgia.
Esses hospitais oferecem infraestrutura médica avançada para casos complexos. Centros cirúrgicos modernos com tecnologia de última geração garantem condições ideais. As instalações atendem aos mais rigorosos padrões de segurança e qualidade.
Unidades de terapia intensiva especializadas estão disponíveis para casos complexos. Equipes multidisciplinares completas oferecem suporte abrangente. Pacientes têm a tranquilidade de saber que recursos completos estão disponíveis.
A rede de parcerias garante cuidados contínuos em todas as etapas. Desde procedimentos ambulatoriais simples até cirurgias complexas, a estrutura atende completamente. Pacientes de outras cidades do Pará e da região Norte encontram recursos comparáveis aos grandes centros nacionais.
| Recurso Tecnológico | Aplicação Principal | Benefício para o Paciente | Disponibilidade em Belém |
|---|---|---|---|
| Ressonância Magnética 3 Tesla | Diagnóstico detalhado de tecidos moles e estruturas neurais | Identificação precisa da causa da dor | Hospital Ophir Loyola e clínicas parceiras |
| Tomografia Computadorizada Multislice | Reconstrução 3D de estruturas ósseas | Planejamento cirúrgico milimétrico | Principais hospitais de referência |
| Navegação Computadorizada Cirúrgica | Orientação em tempo real durante procedimentos | Maior segurança e precisão nas cirurgias | Centros cirúrgicos especializados |
| Endoscopia Espinhal HD | Cirurgias minimamente invasivas | Recuperação mais rápida e menos dor pós-operatória | Hospitais com estrutura avançada |
Escolher tratamento em Belém não significa abrir mão de recursos tecnológicos modernos. A infraestrutura disponível atende aos critérios mais elevados de excelência médica nacional. Pacientes podem receber cuidados de padrão internacional sem precisar viajar para outros estados.
Resultados e Recuperação: O que Esperar do Tratamento
A recuperação após cirurgias na coluna varia. Mas, com técnicas modernas, os resultados melhoraram muito. Saber o que esperar ajuda a planejar e diminui a ansiedade durante a recuperação cirurgia coluna.
Cada paciente recebe detalhes sobre o tempo de recuperação e o que fazer. Isso ajuda a ter mais confiança no tratamento. O Dr. Marcus Torres sempre fala claro sobre tudo.
Taxas de Sucesso nos Procedimentos de Coluna
Os procedimentos endoscópicos modernos têm sucesso acima de 90% para hérnias de disco. Isso significa menos dor e mais movimento para os pacientes. Os resultados tratamento coluna Belém do Dr. Marcus Torres são de alta qualidade.
Para estenose do canal vertebral, os resultados também são muito bons. A maioria dos pacientes sente menos problemas neurológicos. O sucesso depende de um bom diagnóstico e cirurgia.
Os resultados podem variar de pessoa para pessoa. Fatores como a gravidade da condição e a saúde geral influenciam. O Dr. Marcus Torres avalia cada caso para ter expectativas realistas.
Os principais sinais de sucesso incluem:
- Redução significativa da dor – melhora de 70% ou mais na escala de dor
- Recuperação da função – retorno às atividades diárias sem limitações importantes
- Melhora da qualidade de vida – capacidade de trabalhar, praticar atividades físicas e desfrutar do convívio social
- Satisfação do paciente – aprovação quanto aos resultados alcançados
- Baixo índice de complicações – segurança e técnicas minimamente invasivas reduzem riscos
Tempo de Recuperação e Retorno às Atividades
Procedimentos modernos e endoscópicos permitem alta hospitalar rápido. Isso é ótimo para quem quer voltar para casa logo. A recuperação pós-operatória rápida é um grande benefício.
O cronograma típico de retorno às atividades segue estas diretrizes:
- Primeiros dias – repouso relativo com caminhadas leves incentivadas desde o primeiro dia pós-operatório
- Uma a duas semanas – retorno a trabalhos sedentários e atividades cotidianas leves sem esforço físico
- Três a quatro semanas – progressão gradual de atividades com orientação médica e fisioterapêutica
- Quatro a seis semanas – retorno a atividades mais exigentes conforme liberação individual
- Três meses – liberação completa para atividades físicas intensas em casos sem complicações
Procedimentos mais extensos podem levar mais tempo para recuperação. Mas são usados apenas quando necessário. O retorno às atividades sempre leva em conta o ritmo de cada paciente.
Pacientes costumam ficar surpresos com a rapidez da recuperação. Histórias como a de Gabriel Basílio mostram os benefícios das técnicas avançadas. Cada caso é único, mas o objetivo de resultados excelentes é sempre o mesmo.
Acompanhamento Pós-Operatório e Reabilitação
O Dr. Marcus Torres acompanha de perto nos primeiros dias. Consultas de retorno ajudam a ver como o paciente está se recuperando. Esse acompanhamento médico é essencial para o sucesso.
O programa de reabilitação é feito sob medida para cada paciente. Inclui fisioterapia especializada para fortalecer a coluna. As sessões ajudam a melhorar a flexibilidade e a função.
Os pacientes aprendem a fazer as coisas de forma correta. Isso ajuda a evitar problemas futuros. As orientações são importantes para manter a saúde da coluna.
Os exercícios de fortalecimento são introduzidos gradualmente. O programa cresce conforme o paciente melhora, sempre com supervisão profissional. A reabilitação bem-sucedida exige técnica cirúrgica e comprometimento do paciente.
“Agradeço imensamente ao Dr. Marcus Torres pela qualidade de vida que recuperei após a cirurgia. Hoje posso realizar minhas atividades sem limitações.”
Depoimentos como o de Priscila Machado e Ronald Gomes mostram os resultados reais. Pacientes falam de alívio da dor e recuperação da qualidade de vida. Esses relatos reforçam o compromisso do Dr. Marcus Torres com a excelência no tratamento da coluna.
O acompanhamento continua após a recuperação inicial. Consultas regulares garantem que os resultados se mantenham. Essa atenção contínua faz toda a diferença no atendimento do especialista.
Localização e Acessibilidade do Consultório em Belém do Pará
O consultório neurocirurgião Belém está bem localizado em Belém do Pará. Isso facilita muito o acesso para quem mora na região Norte. A escolha da capital paraense foi pensada para oferecer um atendimento completo e confortável.
O consultório foi projetado para ser acolhedor e reduzir a ansiedade. Cada detalhe foi pensado para criar uma experiência positiva desde o início.
A acessibilidade não é só por causa da localização. Há facilidades práticas que tornam a viagem do paciente mais fácil e organizada.
Endereço e Como Chegar ao Consultório
A localização clínica coluna Belém Pará é ótima para quem mora na capital. O consultório está no centro, perto de lugares importantes. Isso facilita muito a chegada para quem mora em Belém ou vem de outras cidades.
Para quem vai de carro, há estacionamento disponível perto. A região é bem sinalizada e fácil de acessar por várias vias.
Quem prefere o transporte público tem várias opções. Há muitas linhas de ônibus que atendem a área. Isso facilita muito a chegada por diferentes meios.
| Meio de Transporte | Vantagens | Tempo Estimado |
|---|---|---|
| Veículo Particular | Flexibilidade de horário, estacionamento próximo | 15-30 minutos do centro |
| Transporte Público | Várias linhas disponíveis, economia | 25-40 minutos |
| Aplicativos de Transporte | Comodidade porta a porta, sem preocupação com estacionamento | 20-35 minutos |
| Táxi Convencional | Disponibilidade constante, conhecimento local | 20-35 minutos |
O endereço completo e orientações são dados no agendamento. A equipe ajuda a esclarecer dúvidas sobre como chegar.
Para quem vem de longe, o Dr. Marcus Torres neurocirurgião dá informações sobre pontos próximos. Isso facilita muito a localização.
Atendimento a Pacientes de Outras Cidades do Pará e Região Norte
O acesso especialista coluna região Norte é um grande diferencial. Antes, pacientes precisavam ir para o Sul e Sudeste. Agora, Belém oferece tratamentos avançados de forma mais acessível.
Pacientes de longe recebem orientação especializada para a viagem. Quando possível, agendam tudo de uma vez para evitar muitos deslocamentos.
Belém tem tudo o que é necessário para apoiar os pacientes. Há muitas opções de hospedagem, próximas ao consultório e hospitais.
“Vim de Santarém para ver o Dr. Marcus Torres. A equipe me ajudou muito antes. Isso fez toda a diferença.”
Belém é fácil de alcançar não só para o Pará. Pacientes do Amapá, Amazonas e Maranhão também acham fácil chegar. A capital é um centro de referência regional.
Para quem viaja longe, a equipe dá suporte extra. Dão informações sobre transporte aéreo, rodoviário e fluvial, conforme necessário.
O consultório neurocirurgião Belém está preparado para receber pacientes de qualquer lugar. O objetivo é que a distância não seja um obstáculo para tratamentos de qualidade.
A infraestrutura moderna e o atendimento acolhedor fazem do consultório uma referência na região Norte. Pacientes encontram não só expertise médica, mas também suporte logístico para tornar a viagem mais tranquila.
Como Agendar sua Consulta com o Dr. Marcus Torres Lobo
Se você está com dor na coluna, temos o tratamento especializado que você precisa. O processo de agendamento foi feito para ser fácil e rápido. Não é preciso esperar muito tempo ou enfrentar muita burocracia para ver um especialista.
O Dr. Marcus Torres sabe que a dor na coluna é urgente. Por isso, criou maneiras modernas e acessíveis para você marcar sua avaliação especializada facilmente. A tecnologia e o cuidado humano se unem para facilitar seu primeiro contato com o especialista.
Passo a Passo para Marcar sua Avaliação Especializada
Para agendar consulta neurocirurgião Belém com o Dr. Marcus Torres, é simples e rápido. Você pode escolher o método que melhor se encaixa na sua rotina.
A melhor maneira é pelo agendamento online. Esse sistema funciona o dia todo, permitindo que você escolha a data e hora que melhor lhe convém. Basta acessar o link, preencher algumas informações básicas e escolher o horário.
Se preferir, também pode marcar pelo telefone. A equipe administrativa está pronta para ajudar com dúvidas sobre documentos, convênios e orientações pré-consulta.
O Dr. Marcus Torres aceita uma ampla rede de convênios médicos. Isso ajuda muita gente no Pará a ter acesso ao tratamento sem gastar muito. Veja os principais planos aceitos:
- Planos Públicos: IASEP, FUSEX, GEAP, Aeronáutica
- Planos Privados: Bradesco Saúde, SulAmérica, Cassi
- Empresariais: Petrobrás, Vale, Correios
- Tribunais: TRE, TRF
- Regionais: Plano Amazônia Saúde, Conasf, CAPESP
Essa variedade de convênios mostra o compromisso do Dr. Marcus Torres em fazer o tratamento ser acessível para todos. Para saber mais sobre convênios e formas de pagamento, veja os links úteis no site.
O que Levar na Primeira Consulta
Preparar-se bem para a primeira consulta ajuda muito. Isso permite que o especialista faça uma avaliação completa. Você vai precisar de informações sobre seu histórico médico e condição atual.
Documentos essenciais que você deve levar:
- Documento de identidade com foto (RG ou CNH)
- Carteirinha do convênio médico atualizada (se aplicável)
- Exames de imagem anteriores da coluna (ressonâncias, tomografias, radiografias)
- Relatórios médicos prévios e prescrições anteriores
- Lista atualizada de todas as medicações que você usa regularmente
Ter exames anteriores disponíveis ajuda muito. Eles permitem comparar como sua condição mudou ao longo do tempo. Isso evita a necessidade de fazer exames desnecessários.
É também útil trazer anotações sobre seus sintomas. Anote quando a dor começou, quais situações a pioram ou melhoram, e quais tratamentos você já tentou. Essas informações ajudam muito no diagnóstico e tornam a consulta mais eficiente.
Durante a primeira consulta, o Dr. Marcus Torres vai entender completamente seu caso. Ele fará um exame físico detalhado e, se necessário, pedirá exames complementares para confirmar o diagnóstico.
Opções de Agendamento Online e Presencial
A flexibilidade no agendamento mostra o compromisso do Dr. Marcus Torres em atender cada paciente de forma individual. Você pode escolher entre métodos digitais modernos ou o atendimento presencial tradicional.
O agendamento online através do link direto https://form.respondi.app/45MWxiHe é muito conveniente. Você pode marcar consulta Dr. Marcus Torres a qualquer hora, quando for mais fácil para sua rotina.
O sistema digital confirma seu agendamento automaticamente e envia lembretes por mensagem. Isso diminui muito o risco de esquecimento e permite que você gerencie sua consulta por conta própria.
Para quem prefere o contato pessoal, o atendimento presencial na recepção ainda está disponível. Essa opção é ideal para situações especiais ou para quem tem dúvidas mais complexas sobre o processo.
| Método de Agendamento | Principais Vantagens | Melhor Para |
|---|---|---|
| Online (Link Direto) | Disponível 24h, confirmação imediata, lembretes automáticos | Quem busca praticidade e rapidez |
| Telefônico | Atendimento personalizado, esclarecimento de dúvidas em tempo real | Quem prefere orientação durante o processo |
| Presencial | Contato direto, resolução de casos especiais | Situações que requerem atenção específica |
Independentemente do método escolhido, o importante é não adiar o cuidado com sua saúde. Problemas na coluna podem piorar se não forem tratados adequadamente. Quanto mais cedo você buscar ajuda, melhores serão suas chances de recuperação completa.
Tome a decisão agora: agende sua consulta com o Dr. Marcus Torres Lobo e dê o primeiro passo para uma vida sem dor. O especialista está pronto para avaliar seu caso com toda a atenção e expertise que você merece.
O agendamento é o começo de uma jornada de tratamento personalizado. Durante sua consulta, você terá a chance de discutir todas as opções terapêuticas disponíveis. Assim, você pode construir um plano de tratamento que atenda às suas necessidades específicas.
Conclusão
Buscar um especialista em coluna em Pará exige foco em pontos essenciais. O Dr. Marcus Torres Lobo tem formação de topo no IAMSPE. Ele também se especializou em técnicas endoscópicas pela USP e lidera um grupo de coluna em um hospital de referência.
Em Belém, o tratamento de coluna mostra que não é preciso viajar longe. Pacientes locais têm acesso a procedimentos modernos e minimamente invasivos. Isso mostra que a capital oferece tecnologia de ponta e expertise.
A abordagem do Dr. Marcus Torres combina conhecimento científico com cuidado humano. Cada paciente recebe uma avaliação completa, um diagnóstico preciso e um plano terapêutico feito sob medida.
Viver com dor crônica ou limitações não é o fim. O primeiro passo para melhorar a vida é agendar uma consulta. Lá, você vai saber as melhores opções para sua situação.
O Dr. Marcus Torres está pronto para ajudar na sua recuperação. Agende sua consulta especializada e comece a viver sem dor e com mais funcionalidade.
Seu bem-estar merece cuidados de quem entende de coluna vertebral.
Perguntas Frequentes sobre Tratamento de Coluna com Dr. Marcus Torres
Por que o Dr. Marcus Torres é considerado referência em tratamento de coluna no Pará?
O Dr. Marcus Torres é reconhecido por sua formação excepcional. Ele foi o primeiro da sua turma na Neurocirurgia do IAMSPE. Também se especializou em técnicas endoscópicas na USP de Ribeirão Preto.
Sua experiência em São Paulo e como coordenador do grupo de coluna no Hospital Ophir Loyola mostram seu conhecimento. Ele se dedica ao atendimento humanizado e busca resultados consistentes.
Quais condições da coluna vertebral o Dr. Marcus Torres trata?
O Dr. Marcus Torres trata várias condições da coluna. Isso inclui hérnia de disco, estenose do canal vertebral e escoliose. Ele também cuida de doenças degenerativas, fraturas e tumores.
Além disso, ele trata instabilidade vertebral e patologias que causam dor crônica. Cada caso é avaliado individualmente para determinar o melhor tratamento.
Quais técnicas cirúrgicas minimamente invasivas o Dr. Marcus Torres utiliza?
O Dr. Marcus Torres usa técnicas cirúrgicas avançadas. Isso inclui procedimentos endoscópicos, onde incisões são muito pequenas. Isso permite tratar hérnias de disco e compressões nervosas de forma precisa.
Ele também realiza cirurgias minimamente invasivas. Isso resulta em menor trauma tecidual e recuperação mais rápida. Para estabilizar a coluna, ele usa técnicas modernas de artrodese.
Quando a cirurgia de coluna é realmente necessária?
A cirurgia é necessária em casos de comprometimento neurológico progressivo. Isso inclui fraqueza muscular e perda de sensibilidade. Também é necessária quando a dor incapacitante não melhora com tratamento conservador.
Instabilidade vertebral e deformidades progressivas também exigem cirurgia. O Dr. Marcus Torres busca sempre a melhor opção para o paciente.
Qual a diferença entre cirurgia endoscópica e cirurgia tradicional de coluna?
A cirurgia endoscópica usa incisões muito pequenas. Isso resulta em menos trauma tecidual e recuperação mais rápida. A dor pós-operatória também é reduzida.
A cirurgia tradicional, por outro lado, envolve incisões maiores. Ela pode ser necessária em casos mais complexos. O Dr. Marcus Torres escolhe a técnica mais adequada para cada caso.
Quanto tempo dura a recuperação após cirurgia minimamente invasiva de coluna?
A recuperação após procedimentos minimamente invasivos é rápida. Pacientes podem ser liberados no mesmo dia ou após 24 horas. Eles retomam atividades leves em poucos dias.
Para atividades mais exigentes, a recuperação leva de quatro a seis semanas. Cada caso é único, e o tempo de recuperação depende de vários fatores.
O Dr. Marcus Torres atende por quais convênios médicos?
O Dr. Marcus Torres atende muitos convênios. Isso inclui IASEP, Bradesco Saúde e SulAmérica. Ele também atende planos de tribunais e empresas.
Para saber se seu convênio está incluído, é melhor entrar em contato com o consultório. Você pode fazer isso pelo link https://form.respondi.app/45MWxiHe ou pelo telefone.
É possível tratar hérnia de disco sem cirurgia?
Sim, muitos casos de hérnia de disco podem ser tratados sem cirurgia. Isso inclui medicações, fisioterapia e mudanças no estilo de vida. O Dr. Marcus Torres avalia cada caso para decidir o melhor tratamento.
Se o tratamento conservador não funcionar, pode ser necessário procedimentos cirúrgicos. Isso depende da gravidade da condição e do comprometimento neurológico.
Pacientes de outras cidades do Pará podem se consultar com o Dr. Marcus Torres?
Sim, pacientes de todo o Pará podem se consultar com o Dr. Marcus Torres. Ele atende pacientes de várias cidades e estados da região Norte.
O consultório em Belém está preparado para receber pacientes de outras localidades. Eles podem agendar consultas e exames para minimizar deslocamentos.
Como é feita a avaliação na primeira consulta com o Dr. Marcus Torres?
A primeira consulta é detalhada. O Dr. Marcus Torres ouve a história clínica do paciente. Ele também faz exame físico e avalia a coluna.
Exames de imagem são revisados cuidadosamente. O Dr. Marcus Torres explica a condição e as opções de tratamento. Ele busca a melhor decisão para o paciente.
Qual a taxa de sucesso das cirurgias de coluna realizadas pelo Dr. Marcus Torres?
As cirurgias de coluna realizadas pelo Dr. Marcus Torres têm alta taxa de sucesso. Isso inclui procedimentos endoscópicos e minimamente invasivos.
Os pacientes experimentam alívio da dor e melhora da função. O Dr. Marcus Torres mantém registros rigorosos de seus resultados. Cada caso é único, e os resultados podem variar.
O que são infiltrações na coluna e quando são indicadas?
Infiltrações são procedimentos minimamente invasivos. Medicações são aplicadas em estruturas específicas da coluna para aliviar a dor.
Elas são indicadas para dor localizada que não melhora com tratamento conservador. O Dr. Marcus Torres avalia cada caso para decidir se infiltrações são apropriadas.
É necessário fazer ressonância magnética antes da consulta com o Dr. Marcus Torres?
Não é obrigatório ter ressonância magnética antes da consulta. O Dr. Marcus Torres realiza avaliação clínica completa na primeira consulta.
Se você já tem exames de imagem recentes, é bom trazê-los. Eles ajudam na avaliação. Mas não se preocupe se não tiver exames prévios.
Como agendar consulta com o Dr. Marcus Torres em Belém?
Agendar uma consulta com o Dr. Marcus Torres é fácil. Você pode fazer isso pelo link https://form.respondi.app/45MWxiHe ou pelo telefone.
Informar se você tem convênio médico ou se a consulta será particular ajuda na organização. A equipe do consultório dará todas as instruções necessárias.
O Dr. Marcus Torres realiza cirurgias em quais hospitais de Belém?
O Dr. Marcus Torres atua no Hospital Ophir Loyola. Ele também tem parcerias com outros hospitais de Belém.
Esses hospitais têm centros cirúrgicos modernos com tecnologia de última geração. A escolha do hospital depende do convênio do paciente e da complexidade do caso.
Qual a formação e especialização do Dr. Marcus Torres em cirurgia de coluna?
O Dr. Marcus Torres tem formação completa em tratamento de coluna. Ele se formou em Medicina pela Universidade Potiguar e fez residência em Neurocirurgia no IAMSPE.
Ele se especializou em cirurgia endoscópica da coluna na USP de Ribeirão Preto. É membro da Sociedade Brasileira de Neurocirurgia e da AOSpine.
Dor crônica na coluna sempre precisa de cirurgia?
Não, a dor crônica na coluna não sempre precisa de cirurgia. O Dr. Marcus Torres busca sempre o tratamento mais adequado para cada caso.
Ele adota uma abordagem conservadora, usando tratamentos não-cirúrgicos sempre que possível. A cirurgia é considerada quando o tratamento conservador falha.
Pacientes idosos podem realizar cirurgia de coluna com segurança?
Sim, pacientes idosos podem realizar cirurgia de coluna com segurança. O Dr. Marcus Torres avalia cada caso individualmente.
Ele considera a idade, as condições clínicas e a capacidade funcional do paciente. As técnicas minimamente invasivas e endoscópicas são seguras para pacientes idosos.
Como saber se minha dor na coluna é grave e precisa de avaliação especializada?
Você deve buscar avaliação especializada se tiver dor persistente na coluna. Isso inclui dor que não melhora com repouso ou tratamento conservador.
Se a dor irradia para braços ou pernas, ou se você tiver fraqueza muscular, é importante buscar ajuda. A dor crônica também pode ser um sinal de alerta.
O que diferencia o tratamento de coluna oferecido pelo Dr. Marcus Torres em Belém de outros centros?
O tratamento oferecido pelo Dr. Marcus Torres é único. Ele combina formação excepcional, domínio de técnicas avançadas e atenção personalizada.
Ele busca sempre a melhor opção para cada paciente. Isso torna desnecessário para pacientes da região Norte viajarem para Sul ou Sudeste em busca de tratamento especializado.