Ter que passar por uma cirurgia na coluna e ainda sentir dor é comum. Muitos brasileiros enfrentam essa situação. Eles sentem frustração e incerteza porque esperavam alívio.
Os sintomas podem voltar semanas ou meses depois da cirurgia. Pesquisas mostram que isso acontece mais do que se pensa. Muitos se questionam sobre alternativas menos invasivas.
A endoscopia de coluna é uma grande evolução no tratamento. É um procedimento que não é muito invasivo. Ele promete resultados bons para quem busca solução.
É crucial entender por que os sintomas voltam. Saber sobre as opções, como a endoscopia, ajuda a tomar decisões melhores. Vamos ver como essa tecnologia funciona e quando é usada.
Principais Pontos
- O retorno da dor após cirurgia de coluna é mais comum do que se imagina e afeta muitos pacientes brasileiros
- A endoscopia de coluna é um procedimento minimamente invasivo que representa uma evolução no tratamento
- Existem soluções modernas disponíveis para tratar problemas vertebrais com recuperação mais rápida
- Compreender as causas do retorno dos sintomas é essencial para escolher o tratamento adequado
- A técnica endoscópica oferece resultados promissores para quem busca alívio definitivo
Por que a dor na coluna volta mesmo após a cirurgia?
Entender por que a dor volta após a cirurgia de coluna é crucial. Muitos pacientes ficam frustrados quando os sintomas voltam. A coluna vertebral é muito complexa e pode ser difícil de tratar.
A dor nas costas após cirurgia afeta muitos pacientes. Há várias causas, não só o procedimento cirúrgico. Saber isso ajuda a tomar melhores decisões sobre tratamentos futuros.
Expectativas versus realidade cirúrgica
Pacientes geralmente esperam que a cirurgia resolva todos os problemas de coluna. Mas, às vezes, isso não acontece. O sucesso técnico da cirurgia não garante dor zero para sempre.
Corrigir uma alteração anatômica não é o mesmo que eliminar a dor. Mesmo com uma cirurgia bem-sucedida, outros fatores podem causar desconforto. A dor envolve aspectos físicos, neurológicos e emocionais.
Muitos pacientes não sabem o que esperar após a cirurgia. A falta de comunicação clara pode causar decepções. É importante entender que a cirurgia trata problemas específicos, mas não garante cura definitiva.
Fatores que contribuem para o retorno da dor
Vários fatores podem causar a falha na cirurgia de coluna ou o retorno da dor. Identificar essas causas é essencial para tratar adequadamente. Cada paciente tem uma combinação única de fatores que influenciam sua recuperação.
O processo de cicatrização inadequado é uma das principais causas de dor pós-operatória. Tecido cicatricial excessivo pode comprimir nervos e causar novos sintomas. A fibrose epidural pode ser tão problemática quanto a condição original.
As alterações biomecânicas da coluna também são importantes. Um segmento operado pode causar sobrecarga nos níveis adjacentes. Isso pode acelerar o processo degenerativo em outras vértebras.
Outros fatores significativos incluem:
- Hérnia recorrente: O disco operado pode apresentar nova protrusão ou extrusão no mesmo local
- Técnica cirúrgica inadequada: Em alguns casos, a abordagem inicial pode não ter sido a mais apropriada para aquela condição específica
- Progressão degenerativa: O envelhecimento natural da coluna continua mesmo após a cirurgia
- Fatores do paciente: Obesidade, tabagismo e sedentarismo comprometem a recuperação e aumentam riscos de complicações
- Instabilidade segmentar: A cirurgia pode inadvertidamente criar instabilidade na coluna vertebral
A dor nas costas após cirurgia pode estar relacionada a problemas não identificados antes do procedimento. Condições como síndrome miofascial ou artropatia facetária podem passar despercebidas. Se a cirurgia não aborda todas as fontes de dor, os sintomas podem persistir.
A taxa de insucesso nas cirurgias de coluna
Os dados estatísticos sobre cirurgias de coluna revelam uma realidade desconhecida por muitos pacientes. A falha na cirurgia de coluna ocorre em uma porcentagem considerável dos casos. Esses números refletem a complexidade da coluna vertebral, não erros médicos.
Estudos científicos indicam que entre 10% a 40% dos pacientes não melhoram ou apresentam retorno da dor. Essa condição é conhecida como “síndrome da cirurgia de coluna falida”. A taxa de insucesso varia de acordo com o tipo de cirurgia.
Procedimentos mais complexos, como fusões espinais extensas, têm taxas de insucesso mais altas. Cirurgias de revisão também apresentam resultados menos favoráveis. Quanto mais invasivo o procedimento inicial, maior o risco de complicações.
É importante ressaltar que a falha na cirurgia de coluna não implica negligência ou incompetência médica. A coluna vertebral é extremamente complexa. Fatores imprevisíveis e respostas individuais do organismo influenciam os resultados.
Compreender essas estatísticas ajuda pacientes a tomar decisões mais informadas. Antes de optar por uma cirurgia, é fundamental discutir as chances reais de sucesso com o médico. Essa conversa honesta ajuda a avaliar se os benefícios superam os riscos e se existem alternativas menos invasivas.
Síndrome pós-laminectomia: quando a cirurgia não resolve
Milhares de pacientes no Brasil enfrentam uma situação frustrante. Eles fizeram cirurgia de coluna, mas a dor continua ou piora. Isso não significa que o médico errou, mas sim que a condição é complexa e requer atenção especial.
A síndrome pós-laminectomia afeta entre 10% e 40% dos pacientes. Compreender suas características e causas é o primeiro passo para tratamento. Assim, é possível recuperar a qualidade de vida.
Essa condição não aparece de repente. Ela se desenvolve semanas ou meses após a cirurgia. Conhecer os sinais ajuda a agir rápido e eficazmente.
O que caracteriza a síndrome pós-laminectomia
A síndrome pós-laminectomia é um conjunto de dores que persistem ou aparecem após a cirurgia. Embora tenha começado com a laminectomia, hoje abrange qualquer cirurgia na coluna.
Os pacientes sentem dor lombar persistente, mas não é o único sintoma. A dor radicular, que vai para as pernas, também é comum.
Além disso, formigamento, queimação ou dormência são sintomas possíveis. A fraqueza muscular também pode aparecer, limitando as atividades diárias.
“A síndrome pós-laminectomia não define o fim das possibilidades de tratamento, mas sim o início de uma abordagem mais especializada e direcionada.”
A qualidade de vida é afetada. Muitos pacientes ficam frustrados, especialmente se esperavam que a cirurgia resolvesse a dor. A volta da dor gera ansiedade e dúvidas sobre o futuro.
Causas mais comuns da falha cirúrgica
Entender as causas da falha cirúrgica ajuda a escolher o tratamento certo. Três fatores principais são responsáveis pela maioria dos casos. Cada um requer uma abordagem terapêutica específica.
Conhecer esses mecanismos ajuda pacientes e familiares a entender por que a dor voltou. Isso facilita conversas com o médico sobre as opções disponíveis.
A fibrose epidural ocorre quando o corpo forma tecido cicatricial excessivo. Isso acontece ao redor das raízes nervosas e na cavidade epidural. Embora seja uma resposta natural à cirurgia, em alguns casos é desproporcional.
O tecido cicatricial não é tão flexível quanto os tecidos normais. Quando se forma ao redor dos nervos, pode comprimi-los, causando dor crônica.
As aderências cicatriciais fixam as estruturas nervosas aos tecidos adjacentes. Isso impede o movimento normal dos nervos durante os movimentos da coluna. O resultado é dor que piora com certas posições ou atividades.
Este fator representa um dos principais desafios em reoperações de coluna. O tecido cicatricial dificulta a visualização das estruturas anatômicas e aumenta os riscos de novas complicações.
Hérnia de disco recorrente ou residual
A hérnia de disco recorrente acontece quando novo material discal se projeta no mesmo nível já operado. Diferentemente da hérnia residual, que representa fragmentos não completamente removidos na primeira cirurgia, a recorrente surge posteriormente.
Os discos intervertebrais continuam sujeitos às mesmas forças mecânicas após a cirurgia. Se os hábitos posturais ou as atividades que contribuíram para a hérnia original não mudarem, o risco de recorrência aumenta significativamente.
Estudos mostram que entre 5% e 15% dos pacientes desenvolvem nova herniação no mesmo nível dentro de cinco anos. A taxa varia conforme a técnica cirúrgica utilizada e os cuidados pós-operatórios seguidos pelo paciente.
A hérnia residual, por sua vez, resulta de remoção incompleta do material discal. Pequenos fragmentos podem passar despercebidos durante a cirurgia e causar compressão nervosa contínua.
Instabilidade segmentar pós-operatória
A instabilidade segmentar surge quando a remoção cirúrgica de estruturas de suporte causa movimento anormal entre as vértebras. As cirurgias de descompressão às vezes necessitam remover partes de osso, ligamentos ou articulações.
Essas estruturas desempenham papel fundamental na estabilização da coluna. Quando removidas em excesso, os segmentos vertebrais adjacentes podem deslizar de forma anormal durante os movimentos.
O movimento excessivo gera dor mecânica que piora com atividades físicas. Os pacientes frequentemente relatam sensação de “coluna frouxa” ou medo de realizar determinados movimentos.
A instabilidade também acelera o processo degenerativo nos níveis adjacentes. Isso pode criar um ciclo de deterioração progressiva que afeta a qualidade de vida a longo prazo.
Como identificar os sintomas dessa síndrome
Reconhecer os sinais da síndrome pós-laminectomia permite buscar ajuda especializada no momento adequado. Certos padrões de sintomas indicam que algo não está evoluindo conforme o esperado após a cirurgia.
A dor que não melhora após o período normal de recuperação levanta o primeiro alerta. A maioria dos pacientes experimenta melhora gradual entre três e seis meses após a cirurgia. A ausência dessa evolução positiva merece investigação.
A piora progressiva após melhora inicial também preocupa. Alguns pacientes sentem alívio nas primeiras semanas, mas depois a dor retorna ou intensifica-se. Esse padrão sugere desenvolvimento de complicações pós-operatórias.
Os principais sintomas que exigem atenção incluem:
- Dor persistente ou recorrente na região lombar ou nas pernas após seis meses de cirurgia
- Novos sintomas neurológicos como formigamento, dormência ou fraqueza que não existiam antes
- Dor com características diferentes da apresentada antes da cirurgia, seja em localização ou intensidade
- Limitações funcionais significativas que impedem atividades diárias básicas
- Dor que piora progressivamente em vez de melhorar com o tempo
A localização da dor fornece pistas importantes. Dor predominantemente lombar sugere causas diferentes de dor que irradia para as pernas. A primeira pode indicar instabilidade ou problemas mecânicos, enquanto a segunda aponta para compressão nervosa.
A intensidade e o caráter da dor também importam. Dor em queimação ou choque elétrico geralmente indica irritação nervosa. Dor surda e constante pode sugerir problemas musculares ou de estabilização.
Fatores que agravam ou aliviam os sintomas ajudam no diagnóstico. Dor que piora ao sentar sugere problemas discais, enquanto dor que aumenta ao caminhar pode indicar estenose ou compressão nervosa.
O impacto na qualidade de vida não deve ser subestimado. Dificuldades para dormir, impossibilidade de trabalhar ou dependência de medicações analgésicas fortes indicam necessidade urgente de reavaliação médica.
Documentar esses sintomas com precisão facilita a consulta com especialistas. Anotar quando a dor surgiu, o que a piora ou melhora, e como ela afeta as atividades diárias fornece informações valiosas para o planejamento terapêutico.
Cirurgia de coluna sem resultado: sinais de que algo não está certo
Se a cirurgia de coluna não traz os resultados esperados, alguns sinais podem indicar um problema. A maioria dos pacientes melhora após o procedimento. Mas é crucial reconhecer quando a recuperação não segue o esperado.
Identificar cedo os sinais de uma cirurgia de coluna sem resultado ajuda a buscar ajuda especializada. Veja os principais sinais que precisam de atenção médica.
Dor persistente além do período de recuperação
Dor após uma cirurgia de coluna é normal nas primeiras semanas. O desconforto no local da incisão e fraqueza são parte do processo de cicatrização.
No entanto, a dor deve diminuir progressivamente com o tempo. Se a dor permanecer alta ou piorar após 3 a 6 meses, isso pode indicar complicações.
Os sinais de dor persistente problemática incluem:
- Dor intensa que não responde às medicações analgésicas convencionais prescritas
- Desconforto que piora progressivamente ao invés de melhorar com o tempo
- Dor neuropática (queimação, formigamento constante) que se mantém após 6 meses
- Necessidade crescente de aumentar as doses de analgésicos para obter o mesmo alívio
- Dor que impede o retorno às atividades básicas após o período adequado de recuperação
É importante distinguir a dor incisional normal da dor neuropática persistente. A dor neuropática pode indicar problemas como infecção ou compressão neural não resolvida.
Novos sintomas neurológicos após a cirurgia
O surgimento de sintomas neurológicos novos ou o agravamento dos existentes é um sinal de alerta importante. Esses sintomas podem aparecer durante a recuperação inicial ou desenvolver-se gradualmente.
Quando uma cirurgia de coluna sem resultado está em curso, o sistema nervoso frequentemente manifesta sinais específicos. A detecção precoce desses sintomas permite intervenção antes que danos permanentes ocorram.
Os sintomas neurológicos que exigem avaliação médica imediata incluem:
- Formigamento novo ou intensificado em braços, pernas ou outras áreas do corpo
- Fraqueza muscular progressiva que dificulta movimentos antes possíveis
- Perda de sensibilidade em regiões específicas ou dormência persistente
- Alterações no controle de esfíncteres (bexiga ou intestino) – sinal de emergência médica
- Reflexos anormais ou ausentes detectados durante exame neurológico
- Dificuldade crescente para caminhar ou manter o equilíbrio
Essas manifestações podem indicar compressão neural não resolvida pela cirurgia, lesão nervosa durante o procedimento ou desenvolvimento de nova compressão por fibrose cicatricial.
Limitação funcional que não melhora
A recuperação funcional segue cronogramas estabelecidos na maioria dos casos de cirurgia de coluna sem resultado. Pacientes tipicamente retornam às atividades básicas em 2 a 3 semanas e às atividades completas entre 2 e 3 meses após o procedimento.
Quando essas limitações persistem significativamente além desses períodos, podem sinalizar que o problema original não foi completamente resolvido. A avaliação cuidadosa dessas restrições funcionais ajuda a identificar a necessidade de abordagens terapêuticas adicionais.
A tabela abaixo compara a evolução funcional esperada com sinais preocupantes:
| Período | Evolução Normal Esperada | Sinais de Alerta |
|---|---|---|
| 2-3 semanas | Retorno a autocuidado e caminhadas curtas | Incapacidade de realizar higiene pessoal ou caminhar até o banheiro |
| 6-8 semanas | Atividades domésticas leves e caminhadas moderadas | Dependência total de terceiros para tarefas básicas diárias |
| 2-3 meses | Retorno ao trabalho e atividades habituais | Impossibilidade de trabalhar ou realizar funções profissionais anteriores |
| 6 meses | Recuperação funcional completa ou próxima | Limitações severas sem melhora progressiva documentada |
As limitações funcionais problemáticas incluem incapacidade de caminhar distâncias curtas sem dor intensa, dificuldade persistente para sentar ou permanecer em pé por períodos normais, e impossibilidade de retomar o trabalho após o período adequado de recuperação. Essas restrições podem indicar que novas complicações surgiram ou que a abordagem cirúrgica não atingiu os objetivos terapêuticos planejados.
“Operei a coluna e a dor voltou”: a endoscopia pode ajudar?
A endoscopia de coluna é uma solução moderna para quem não teve sucesso com tratamentos anteriores. Ela traz esperança para quem sofre com dor crônica após cirurgias.
Muitos se perguntam se há solução quando a cirurgia falha. A resposta é sim, com tecnologias que são precisas e menos invasivas.
O que é a endoscopia de coluna
A endoscopia de coluna é um avanço na cirurgia da coluna. Ela usa um endoscópio, um tubo fino com câmera de alta definição, para tratar problemas na coluna.
É chamada de “cirurgia por buraco de fechadura”. O cirurgião vê tudo em um monitor, o que ajuda a ser muito preciso.
As incisões são pequenas, geralmente de 7 a 8 milímetros. Isso diminui muito o trauma aos tecidos ao redor.
A microcâmera de alta definição ajuda a ver bem o que está doente. Os instrumentos cirúrgicos pequenos conseguem chegar exatamente ao lugar certo.
Como a técnica minimamente invasiva trata dores recorrentes
A endoscopia é ótima para quem já passou por cirurgia. O grande benefício é o trauma mínimo aos tecidos, o que evita mais cicatrizes.
Elas permitem remover fibrose epidural que aperta os nervos. Essa fibrose é comum após cirurgias e causa dor.
A técnica também remove fragmentos de disco que não saíram bem da primeira vez. Isso é muito útil para quem precisa de uma segunda cirurgia.
Pacientes se recuperam rápido e sem dor. Eles voltam à rotina em alguns dias, muito antes das cirurgias tradicionais.
A descompressão neural é feita de forma eficaz sem danificar estruturas importantes. Isso mantém a coluna vertebral estável.
Diferenças entre endoscopia e cirurgia aberta tradicional
Existem grandes diferenças entre os dois métodos. Essas diferenças ajudam os pacientes a entender por que a endoscopia é melhor.
| Aspecto | Cirurgia Aberta | Endoscopia |
|---|---|---|
| Tamanho da incisão | 8 a 12 cm ou mais | Menos de 1 cm |
| Impacto muscular | Dissecção extensa | Preservação quase total |
| Tempo de internação | 2 a 5 dias | Alta no mesmo dia |
| Recuperação completa | 3 a 6 meses | 2 a 4 semanas |
| Sangramento | Maior volume | Mínimo |
A cirurgia tradicional usa parafusos e hastes. A endoscopia não precisa disso, preservando a estabilidade da coluna.
A cirurgia aberta causa mais dor pós-operatória. A endoscopia reduz muito esse desconforto.
Quando a endoscopia é a melhor opção
Existem situações em que a endoscopia é a melhor escolha. Cada caso é avaliado para ver se é a melhor opção.
Hérnias de disco recorrentes no mesmo nível são tratadas muito bem com essa técnica. Ela é muito precisa e não piora a situação.
A compressão neural por fibrose pós-operatória também é tratada com sucesso. A visualização ampliada ajuda a remover o tecido cicatricial.
Pacientes com fragmentos de disco que ainda causam dor também se beneficiam. A técnica localiza e remove esses fragmentos com segurança.
Outras situações em que a endoscopia é a melhor escolha incluem:
- Estenose foraminal que se desenvolveu após cirurgia anterior
- Pacientes que não querem mais cirurgia aberta extensa
- Necessidade de preservar a estabilidade da coluna
- Pessoas com múltiplas cirurgias anteriores na mesma região
- Condições médicas que aumentam os riscos de procedimentos abertos
Para quem se pergunta “a endoscopia pode ajudar?”, a resposta depende de um diagnóstico preciso. Um especialista experiente avalia cada caso para decidir se é a melhor opção.
A técnica oferece uma nova chance para quem perdeu a confiança em tratamentos cirúrgicos. Com menos trauma e recuperação rápida, é uma segunda chance de viver sem dor.
Vantagens da endoscopia minimamente invasiva sobre a reoperação tradicional
A endoscopia minimamente invasiva traz benefícios importantes quando comparada às reoperações tradicionais. Para quem já passou por uma cirurgia sem sucesso, escolher o método para a segunda cirurgia é crucial. A endoscopia minimamente invasiva reduz riscos e ajuda na recuperação.
Entender essas diferenças ajuda a tomar decisões melhores sobre o tratamento. As vantagens vão além da menor incisão.
Preservação máxima das estruturas anatômicas
A preservação das estruturas anatômicas é uma grande vantagem da endoscopia. Em reoperações tradicionais, o cirurgião remove tecido ósseo e ligamentar. Isso afeta a estabilidade da coluna.
A endoscopia é mais conservadora:
- Mantém os músculos paravertebrais, essenciais para a coluna
- Preserva ligamentos e cápsulas articulares, importantes para a estabilidade
- Evita a remoção desnecessária de estrutura óssea (laminectomia)
- Protege as facetas articulares, permitindo movimentos controlados
- Mantém a arquitetura natural sem a necessidade de fusão vertebral em muitos casos
Essa preservação é especialmente crítica em reoperações. A anatomia já foi comprometida pela primeira cirurgia, tornando cada estrutura remanescente valiosa para a função e estabilidade da coluna.
Menor trauma aos músculos e tecidos
O trauma tecidual é importante na recuperação pós-operatória. Em reoperações tradicionais, a dissecção através de tecido cicatricial da cirurgia anterior causa sangramento e trauma adicional.
A técnica endoscópica minimiza esse trauma. O cirurgião acessa a coluna através de planos teciduais naturais, separando músculos ao invés de cortá-los. Isso traz benefícios concretos para o paciente.
As vantagens do menor trauma incluem:
- Dor pós-operatória reduzida
- Recuperação funcional mais rápida e completa
- Menor necessidade de analgésicos opioides
- Redução do risco de complicações relacionadas ao trauma cirúrgico
- Menor perda sanguínea durante o procedimento
Muitos pacientes relatam que a experiência pós-operatória da endoscopia é radicalmente diferente da primeira cirurgia aberta. A diferença no nível de desconforto costuma surpreender positivamente.
Redução significativa do tempo de internação
O tempo de internação hospitalar afeta a qualidade de vida e os custos do tratamento. Cirurgias endoscópicas de coluna são frequentemente feitas em regime ambulatorial ou com internação de até 24 horas. Isso contrasta com os 3 a 7 dias necessários em reoperações abertas tradicionais.
A internação reduzida oferece múltiplos benefícios:
- Menor risco de infecções hospitalares
- Redução significativa no custo total do tratamento
- Retorno mais rápido ao ambiente familiar e confortável
- Menor impacto psicológico e emocional
- Preservação da rotina familiar com menos interrupção
Muitos pacientes submetidos à endoscopia minimamente invasiva são liberados no mesmo dia do procedimento. Alguns conseguem caminhar poucas horas após a cirurgia, uma realidade muito diferente das reoperações tradicionais.
Menor risco de nova fibrose cicatricial
A fibrose cicatricial epidural é uma das principais causas de falha cirúrgica e dor crônica pós-operatória. Cada cirurgia aberta gera formação de tecido cicatricial que pode comprimir estruturas nervosas e causar dor persistente. Esse problema torna-se ainda mais grave em reoperações sucessivas.
A capacidade da endoscopia de minimizar o trauma cirúrgico resulta em significativamente menos formação de tecido cicatricial. Essa característica quebra o ciclo vicioso que muitos pacientes enfrentam.
Os benefícios da redução de fibrose incluem:
- Menor probabilidade de desenvolver síndrome pós-laminectomia após a segunda cirurgia
- Redução do risco de necessitar de novas intervenções futuras
- Preservação da mobilidade das raízes nervosas
- Melhor prognóstico a longo prazo
- Interrupção do ciclo de cirurgias sucessivas
Para pacientes que já vivenciaram falha cirúrgica anterior, essa vantagem pode ser decisiva. A técnica endoscópica oferece uma oportunidade de tratamento efetivo sem agravar o problema de fibrose que pode ter causado a falha inicial.
Essas vantagens combinadas fazem da endoscopia uma opção superior para a maioria dos casos de reoperação de coluna. A abordagem representa não apenas uma técnica menos invasiva, mas uma filosofia de tratamento que prioriza a preservação tecidual e a recuperação funcional completa.
Como funciona o procedimento de endoscopia de coluna
O procedimento endoscópico usa tecnologia avançada para tratar dores na coluna. Conhecer cada etapa ajuda a entender melhor o tratamento. Isso reduz a ansiedade e aumenta a confiança.
Este método usa instrumentos precisos e câmeras de alta definição. O sucesso depende da técnica e do planejamento. Cada caso é avaliado para encontrar a melhor abordagem.
Avaliação e planejamento pré-operatório
A endoscopia de coluna começa com uma consulta detalhada. O médico revisa o histórico do paciente e faz um exame físico. Isso ajuda a entender melhor o problema.
Testes neurológicos são feitos para avaliar a força muscular e sensibilidade. Esses testes ajudam a identificar o que precisa ser examinado mais de perto.
Exames de imagem necessários
A ressonância magnética recente é crucial para ver tecidos moles e hérnias. O exame deve ser feito em menos de três meses para refletir a situação atual da coluna. Isso ajuda a identificar problemas como fibrose epidural e inflamação.
A tomografia computadorizada é importante para ver estruturas ósseas com precisão. Ela ajuda a planejar o caminho cirúrgico seguro. Em casos complexos, permite ver osteófitos e calcificações que podem dificultar o acesso.
Radiografias dinâmicas em flexão e extensão avaliam a estabilidade da coluna. Esse exame simples detecta movimentos anormais entre as vértebras. Em alguns casos, mielografia ou tomografia pós-mielografia são solicitadas.
| Exame de Imagem | Principais Indicações | Informações Fornecidas | Tempo de Validade |
|---|---|---|---|
| Ressonância Magnética | Avaliação de tecidos moles e nervos | Hérnias, fibrose, compressão neural, inflamação | Até 3 meses |
| Tomografia Computadorizada | Análise de estruturas ósseas | Anatomia óssea, forame neural, planejamento cirúrgico | Até 6 meses |
| Radiografias Dinâmicas | Avaliação de estabilidade vertebral | Movimentos anormais, instabilidade segmentar | Até 6 meses |
| Mielografia/Mielo-TC | Casos complexos e dúvidas diagnósticas | Visualização detalhada do canal medular | Conforme necessidade |
Identificação precisa da causa da dor
A correlação entre sintomas, exame físico e exames de imagem identifica a causa da dor. O cirurgião determina se o problema é hérnia recorrente, fibrose epidural, estenose foraminal ou fragmento discal residual. Essa precisão é essencial para o planejamento cirúrgico.
Em alguns casos, infiltrações diagnósticas são feitas antes do procedimento definitivo. Essas aplicações de anestésico local em pontos específicos confirmam se aquela estrutura é realmente a causadora dos sintomas. A resposta positiva ao bloqueio aumenta significativamente as chances de sucesso com a endoscopia.
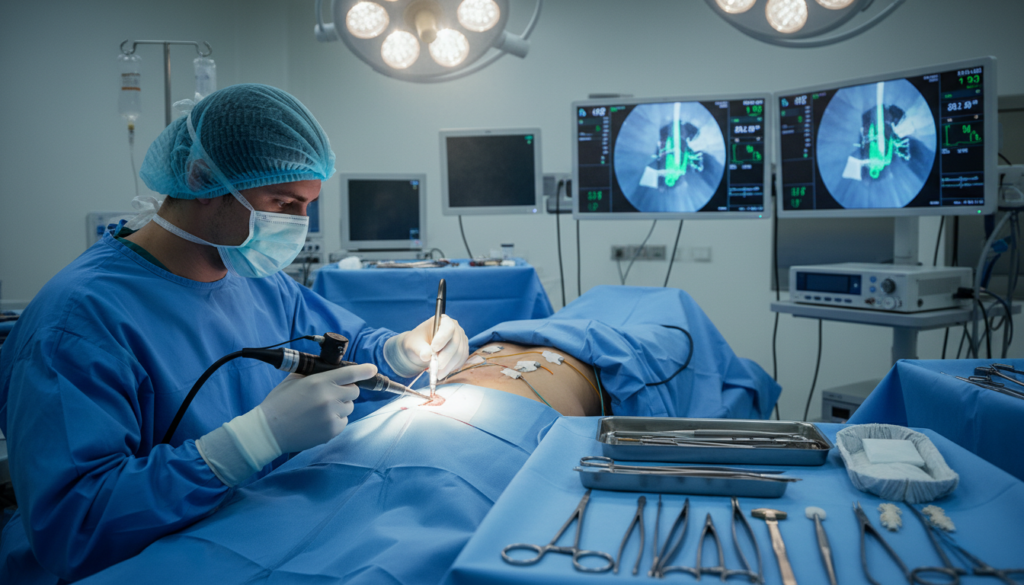
O passo a passo da cirurgia endoscópica
O procedimento endoscópico segue um protocolo rigoroso para maximizar segurança e eficácia. Cada etapa é executada com precisão milimétrica sob visualização direta em alta definição. A tecnologia moderna permite ao cirurgião trabalhar através de uma incisão mínima, preservando estruturas saudáveis.
A duração total varia conforme a complexidade do caso e a localização do problema. Procedimentos mais simples podem levar 45 minutos, enquanto casos complexos exigem até duas horas. O tempo cirúrgico é significativamente menor comparado às reoperações tradicionais.
Acesso minimamente invasivo
O paciente é posicionado cuidadosamente na mesa cirúrgica, geralmente de bruços ou de lado. Essa posição depende da abordagem escolhida e da localização exata do problema. O posicionamento adequado facilita o acesso e reduz riscos durante o procedimento.
Uma pequena incisão de apenas 7 a 8 milímetros é realizada na pele. O endoscópio é então guiado até o alvo anatômico usando fluoroscopia, um tipo de raio-X em tempo real. Essa orientação por imagem garante que o trajeto seja o mais direto e seguro possível.
Três abordagens principais podem ser utilizadas dependendo da localização da patologia. A via interlaminar acessa o canal vertebral entre as lâminas ósseas. A abordagem transforaminal passa através do forame neural, ideal para hérnias laterais. A técnica extraforaminal trata compressões na região mais externa do forame.
Visualização em alta definição
A câmera endoscópica de alta definição oferece magnificação de 10 a 15 vezes superior à visão natural. Essa ampliação permite identificar estruturas neurais delicadas, vasos sanguíneos e tecido patológico com clareza excepcional. A visualização supera em muito o que seria possível a olho nu em cirurgia aberta tradicional.
O sistema de irrigação contínua mantém o campo cirúrgico limpo durante todo o procedimento. O fluxo constante de solução salina remove sangue e pequenos fragmentos de tecido. Essa limpeza permanente garante visibilidade perfeita em todas as etapas da cirurgia.
A iluminação LED integrada ao endoscópio proporciona luz brilhante diretamente no local de trabalho. Diferentes ângulos de visão permitem ao cirurgião examinar estruturas de múltiplas perspectivas. Essa versatilidade é especialmente útil ao trabalhar ao redor de nervos e raízes nervosas.
Remoção ou descompressão do tecido problemático
Instrumentos especializados miniaturizados são introduzidos através do endoscópio até o local exato do problema. Pinças microcirúrgicas removem cuidadosamente fragmentos de hérnia discal que comprimem nervos. Cada movimento é executado sob visualização direta contínua para máxima segurança.
Quando fibrose epidural é a causa da dor, o tecido cicatricial é ressecado delicadamente liberando as estruturas neurais. O cirurgião trabalha com precisão milimétrica para separar o tecido fibrótico dos nervos. Essa liberação cuidadosa restaura o espaço adequado ao redor das raízes nervosas.
Osteófitos ósseos são removidos quando necessário usando instrumentos específicos de alta rotação. A proteção das estruturas neurais é mantida durante todo o processo de descompressão. Ao final, o cirurgião confirma que o nervo está completamente livre de compressão antes de concluir o procedimento.
Anestesia e duração do procedimento
A escolha da anestesia depende da complexidade do caso e da localização do problema tratado. Anestesia local com sedação consciente é frequentemente preferida, pois permite feedback do paciente durante o procedimento. Essa comunicação ajuda a evitar qualquer irritação inadvertida de estruturas nervosas.
Bloqueio espinal ou anestesia geral são utilizados em casos mais complexos ou quando maior conforto é necessário. O anestesiologista avalia cada situação individualmente considerando condições clínicas do paciente. A segurança e o conforto são priorizados em todas as decisões sobre manejo anestésico.
A duração típica da endoscopia de coluna varia entre 45 minutos e duas horas. Procedimentos mais simples, como remoção de fragmento discal isolado, tendem ao limite inferior. Casos complexos envolvendo múltiplos níveis ou fibrose extensa exigem mais tempo para execução meticulosa e segura.
Situações em que a endoscopia apresenta melhores resultados
Quatro situações clínicas destacam a endoscopia como tratamento para dor pós-operatória na coluna. Ela oferece vantagens sobre outras abordagens. Identificar essas situações é crucial para saber se você pode se beneficiar do procedimento endoscópico.
Exames de imagem detalhados ajudam o especialista a encontrar a causa da dor. Isso melhora o planejamento cirúrgico e aumenta as chances de sucesso.
Nova herniação no mesmo segmento previamente operado
A hérnia de disco recorrente no mesmo lugar da cirurgia anterior é uma indicação forte para endoscopia. Isso ocorre quando o disco continua a degenerar ou quando o estresse biomecânico causa nova protrusão.
A endoscopia oferece vantagens importantes nesses casos. O cirurgião acessa o disco diretamente, sem precisar repetir a laminectomia extensa da primeira operação. Isso evita desestabilizar mais o segmento vertebral.
O procedimento remove o fragmento herniado, preservando o anel fibroso remanescente. A irrigação contínua e a magnificação visual permitem um tratamento preciso sem aumentar a fibrose local. Estudos clínicos mostram taxas de sucesso entre 85% e 92% nestes casos.
Aprisionamento nervoso causado por tecido cicatricial
A compressão nervosa por fibrose epidural é um dos maiores desafios após cirurgia de coluna. O tecido cicatricial se forma durante a cicatrização, mas em alguns casos, envolve e comprime as raízes nervosas, causando dor intensa.
Esta condição geralmente não responde a tratamentos conservadores. A endoscopia permite visualizar com precisão absoluta o tecido fibrótico das estruturas neurais delicadas. Essa visão superior é essencial para cirurgia segura em áreas previamente operadas.
O procedimento endoscópico remove cuidadosamente a fibrose, liberando os nervos comprimidos sem causar mais trauma. A irrigação contínua facilita a dissecção em áreas com aderências cicatriciais. O menor trauma cirúrgico reduz o risco de formação de nova fibrose.
Esta situação frequentemente se beneficia mais da abordagem endoscópica como tratamento para dor pós-operatória na coluna. Pacientes que antes enfrentavam poucas opções agora podem obter alívio duradouro com essa técnica avançada.
Estreitamento do canal de saída do nervo
A estenose foraminal pós-operatória ocorre quando o forame neural se estreita após a cirurgia inicial. Isso pode resultar de colapso do espaço discal, formação de osteófitos ou alterações degenerativas aceleradas.
A endoscopia permite descompressão foraminal direcionada através de abordagem transforaminal específica. O cirurgião remove osteófitos e tecido que estreita o forame sem necessidade de facetectomia extensa. Essa preservação das articulações facetárias mantém a estabilidade segmentar.
A técnica endoscópica acessa o forame diretamente pelo caminho mais curto e anatômico. Isso minimiza manipulação de estruturas adjacentes e reduz o tempo de recuperação comparado a reoperações abertas tradicionais.
Material discal não removido completamente
Fragmentos discais residuais ocorrem quando a cirurgia inicial não remove completamente o material herniado. Esses fragmentos continuam comprimindo estruturas neurais, perpetuando os sintomas dolorosos que motivaram a cirurgia original.
A endoscopia identifica e remove esses fragmentos com precisão milimétrica. A técnica é valiosa para fragmentos em localizações de difícil acesso, como migração posterior ao corpo vertebral ou lateral ao forame neural.
Nessas localizações desafiadoras, a visualização endoscópica frequentemente supera a visão obtida em cirurgia aberta tradicional. A câmera pode ser posicionada diretamente junto ao fragmento, oferecendo visão ampliada e iluminação superior. Isso permite remoção completa mesmo em situações anatomicamente complexas.
O tratamento para dor pós-operatória na coluna causada por fragmentos residuais apresenta excelentes resultados quando realizado através de endoscopia. A abordagem minimamente invasiva evita a necessidade de exposição cirúrgica ampla, preservando tecidos saudáveis e acelerando a recuperação.
Taxa de sucesso e o que esperar do tratamento endoscópico
Entender as taxas de sucesso da endoscopia ajuda pacientes a tomar decisões informadas. A endoscopia minimamente invasiva tem resultados comprovados para dor recorrente após cirurgia de coluna. Conhecer esses dados traz segurança e expectativas realistas.
Essa técnica oferece uma alternativa eficaz quando outros procedimentos não aliviam a dor. A literatura médica internacional confirma os benefícios. Centros especializados ao redor do mundo validam essa abordagem para síndrome pós-laminectomia.
Evidências científicas sobre eficácia
Estudos científicos rigorosos mostram a eficácia da endoscopia minimamente invasiva. Pesquisas comparando essa técnica com a microdiscectomia aberta tradicional mostram resultados favoráveis. Essas investigações foram publicadas em revistas médicas de alto impacto.
Revisões sistemáticas da literatura mostram redução significativa de complicações em comparação com reoperações abertas. Metanálises indicam menor formação de fibrose epidural após procedimentos endoscópicos. Essa característica é importante para prevenir novos episódios de dor.
Estudos de longo prazo acompanharam pacientes por 5 a 10 anos após o procedimento. Os resultados mostram durabilidade consistente do alívio sintomático. Sociedades médicas especializadas em coluna vertebral reconhecem essa técnica como opção válida para casos selecionados.
Percentual de pacientes com melhora significativa
Os dados estatísticos mostram o que esperar do tratamento endoscópico. Entre 80% e 90% dos pacientes com hérnia de disco recorrente experimentam melhora significativa da dor radicular. Esses números refletem resultados de centros especializados.
Para casos de fibrose epidural, entre 70% e 85% dos pacientes relatam alívio satisfatório dos sintomas. Quando há fragmento discal residual, a taxa de resolução sintomática alcança 85% a 92% dos casos. Pacientes com estenose foraminal obtêm descompressão adequada em 75% a 80% das situações.
É importante entender o que significa “melhora significativa” nesses estudos. Os critérios incluem redução de pelo menos 50% na escala de dor. Além disso, deve haver melhora funcional nas atividades diárias do paciente.
Um exemplo real ilustra esses resultados positivos. Uma paciente submetida ao procedimento endoscópico teve recuperação rápida e tranquila. Ela retornou à sua rotina completa em poucos dias, sentindo-se feliz por poder fazer tudo que a dor havia impedido. Em menos de três meses após a cirurgia, ela já praticava exercícios físicos regularmente novamente.
Expectativas realistas de alívio da dor
Embora os resultados sejam encorajadores, é fundamental manter expectativas adequadas. A endoscopia trata causas específicas como hérnia, fibrose ou estenose. Contudo, ela não reverte completamente alterações degenerativas já estabelecidas na coluna vertebral.
A melhora dos sintomas pode ser gradual ao longo de semanas ou meses. Nem sempre o alívio é imediato logo após o procedimento. Algum grau de desconforto residual pode persistir, especialmente quando há degeneração em múltiplos níveis da coluna.
A técnica oferece alívio sintomático mas não previne completamente a degeneração futura. O compromisso com reabilitação física adequada é essencial para resultados duradouros. Modificações no estilo de vida complementam o tratamento cirúrgico para manutenção dos benefícios.
- O procedimento alivia sintomas específicos identificados nos exames
- A recuperação funcional depende também da reabilitação pós-operatória
- Hábitos saudáveis prolongam os benefícios obtidos com a cirurgia
- Acompanhamento médico regular ajuda a monitorar a evolução
Fatores que influenciam os resultados
Diversos elementos impactam diretamente o sucesso do tratamento endoscópico. A duração dos sintomas antes da cirurgia é um fator importante. Quadros mais recentes tendem a responder melhor ao procedimento do que dores muito antigas.
A presença de alterações estruturais adicionais pode limitar os benefícios. Degeneração em múltiplos níveis da coluna torna o prognóstico mais reservado. Condições de saúde geral como diabetes ou tabagismo afetam negativamente a cicatrização dos tecidos.
O número de cirurgias prévias influencia diretamente os resultados esperados. Múltiplas reoperações anteriores geralmente apresentam prognóstico mais cauteloso. A identificação precisa da causa exata da dor através dos exames pré-operatórios é crucial para o sucesso.
| Fator | Impacto nos Resultados | Recomendação |
|---|---|---|
| Duração dos sintomas | Sintomas recentes respondem melhor | Procurar tratamento precocemente |
| Número de cirurgias prévias | Múltiplas operações reduzem taxa de sucesso | Avaliação criteriosa antes de reoperar |
| Aderência à reabilitação | Determina durabilidade dos resultados | Seguir rigorosamente o programa prescrito |
| Condições de saúde geral | Afeta cicatrização e recuperação | Controlar diabetes, cessar tabagismo |
Fatores psicossociais como depressão ou processos judiciais pendentes também influenciam os desfechos. O índice de massa corporal elevado pode dificultar tanto o procedimento quanto a recuperação. A aderência disciplinada ao programa de reabilitação pós-operatória é determinante para consolidar os ganhos obtidos.
Recuperação após endoscopia: o que muda em relação à primeira cirurgia
Quem passou por cirurgia de coluna antes pode se surpreender com a recuperação da endoscopia. A diferença é grande, tanto em desconforto quanto em tempo para voltar à rotina.
As cirurgias abertas costumam levar semanas para se recuperar. Já a endoscopia permite a alta no mesmo dia ou no dia seguinte.
A abordagem minimamente invasiva da endoscopia causa menos trauma. Isso resulta em menos dor e um retorno mais rápido às atividades diárias.
Primeiros dias: o que é normal sentir
No início, pode haver um leve desconforto na incisão. Essa dor é significativamente menor que a de cirurgias abertas.
Alguns sentem cansaço no primeiro dia, devido à anestesia. Pode haver dor muscular, mas ela desaparece rápido.
Náuseas leves, tontura e fraqueza podem ocorrer. Mas são mínimos após a endoscopia. A dor nas costas após cirurgia aberta é muito maior.
É possível caminhar poucas horas após o procedimento. Muitos andam no mesmo dia, o que é muito diferente das cirurgias convencionais.
A recuperação da endoscopia foi completamente diferente da minha primeira cirurgia. Voltei para casa andando no mesmo dia e retomei minha rotina em poucos dias, algo que não imaginava ser possível.
Cronograma de retorno às atividades diárias
A recuperação da endoscopia segue etapas progressivas. Cada fase permite aumentar as atividades sem prejudicar os resultados.
Dias 1 a 3: Repouso com caminhadas curtas em casa. Evite flexões e torções da coluna.
Dias 4 a 7: Aumente a mobilidade com caminhadas de 10 a 15 minutos. Pode começar a fazer atividades leves.
Semanas 2 a 3: Caminhadas de até 30 minutos. Pode começar a fazer atividades domésticas leves e dirigir.
Semanas 4 a 6: Retorne gradualmente às atividades normais. Inicie exercícios de reabilitação com fisioterapeuta.
Semanas 8 a 12: Volte completamente às atividades habituais. Este é o momento da recuperação funcional total.
Este cronograma é consideravelmente mais rápido que o das cirurgias abertas. Pacientes endoscópicos geralmente retomam a rotina completa em menos de três meses.
Cuidados essenciais para otimizar a recuperação
Seguir as orientações pós-operatórias ajuda na cicatrização. Esses cuidados são cruciais para os melhores resultados da endoscopia.
- Manter o curativo limpo e seco, trocando a cada dois dias
- Não submergir em água até a remoção dos pontos
- Não levantar objetos pesados nas primeiras semanas
- Evitar flexões e torções bruscas da coluna
- Manter boa postura ao sentar e em pé
Beber bastante água e comer alimentos ricos em proteínas ajuda na cicatrização. Vitamina C e zinco são importantes para a recuperação.
Tomar as medicações prescritas é essencial. Evite anti-inflamatórios não prescritos nas primeiras semanas.
Evitar o tabagismo ajuda na cicatrização. Fazer exercícios leves ajuda a prevenir trombose venosa profunda.
Os pontos são retirados entre 10 e 20 dias. Começa-se o programa de fisioterapia para fortalecimento e recuperação funcional.
Quando voltar ao trabalho e exercícios físicos
O retorno ao trabalho depende do trabalho. Para atividades administrativas ou sem esforço físico, o retorno é entre 7 e 14 dias.
Para atividades que exigem esforço físico, o afastamento é de 4 a 6 semanas. Isso garante a cicatrização adequada e evita recidivas.
| Tipo de Atividade | Tempo para Retorno | Observações Importantes |
|---|---|---|
| Caminhadas leves | Imediato (mesmo dia) | Iniciar com trajetos curtos e aumentar progressivamente |
| Trabalho administrativo | 7 a 14 dias | Fazer pausas regulares para movimentação |
| Natação e hidroginástica | 3 a 4 semanas | Apenas após cicatrização completa e liberação médica |
| Musculação leve | 6 semanas | Sob supervisão profissional e com progressão gradual |
| Esportes de impacto | 3 meses | Necessária liberação médica formal e condicionamento adequado |
Exercícios de baixo impacto podem começar imediatamente. Isso ajuda na circulação sanguínea e evita rigidez muscular.
Atividades aquáticas são liberadas após 3 a 4 semanas. A hidroginástica é ótima para fortalecimento sem sobrecarregar a coluna.
Este cronograma é individualizado e deve ser ajustado conforme a evolução de cada paciente. A dor nas costas após cirurgia endoscópica é mínima, permitindo um retorno mais rápido.
Siga sempre as orientações do seu médico. Voltar às atividades prematuramente pode prejudicar os resultados e aumentar o risco de complicações.
Alternativas para dor lombar crônica quando a cirurgia falhou
Existem várias maneiras de tratar a dor lombar crônica mesmo após uma cirurgia falhar. Não todos podem ou querem fazer endoscopia. Há tratamentos conservadores, procedimentos minimamente invasivos e programas de reabilitação.
Uma paciente tentou fisioterapia, acupuntura e medicamentos antes da endoscopia. Ela não sentiu melhora. Isso mostra que cada pessoa reage de forma diferente aos tratamentos.
Tratamentos conservadores baseados em evidências
As opções não cirúrgicas são a primeira escolha para muitos. A fisioterapia especializada fortalece os músculos da coluna e do core.
Terapia manual pode ser útil em alguns casos. Programas de educação sobre dor ajudam a entender melhor os sintomas.
A terapia cognitivo-comportamental dá ferramentas para lidar com a dor crônica. Medicamentos otimizados incluem analgésicos e anti-inflamatórios.
Esses tratamentos podem não acabar com a dor, mas ajudam alguns pacientes. Quem tem dor miofascial ou sensibilização central pode se beneficiar mais.
Bloqueios anestésicos e infiltrações guiadas
Procedimentos intervencionistas são uma opção intermediária. Os bloqueios epidurais com corticosteroides reduzem a inflamação ao redor das raízes nervosas.
Infiltrações facetárias tratam a dor nas articulações da coluna. Bloqueios de raiz servem para diagnóstico e tratamento.
A rizotomia por radiofrequência alivia a dor crônica. Infiltrações no espaço sacroilíaco abordam uma fonte comum de dor lombar.
Esses procedimentos são feitos com orientação de fluoroscopia ou ultrassom. São realizados fora do hospital e podem trazer alívio temporário ou prolongado.
Neuromodulação e estimulação medular
Tecnologias avançadas de neuromodulação são para casos difíceis. A estimulação medular espinhal modula os sinais de dor antes de chegar ao cérebro.
A estimulação de gânglio da raiz dorsal trata a dor neuropática. Sistemas de administração intratecal liberam analgésicos diretamente no líquido espinhal.
Essas opções são para pacientes com dor severa que não responderam a outros tratamentos. Requerem avaliação cuidadosa e teste antes da implantação.
Embora não curem a causa da dor, podem aliviar muito a dor. Muitos pacientes sentem redução de 50% ou mais na dor.
Reabilitação funcional especializada
Programas de reabilitação multidisciplinares oferecem tratamento abrangente. A reabilitação funcional intensiva é supervisionada por uma equipe especializada.
O retreinamento de movimento corrige hábitos prejudiciais. O condicionamento físico progressivo aumenta a capacidade funcional sem riscos.
A abordagem biopsicossocial integra aspectos físicos, emocionais e sociais da dor. Programas de retorno ao trabalho e atividades significativas fazem parte do programa de recuperação.
A reabilitação não é apenas exercícios. É uma abordagem completa para restaurar função e qualidade de vida. Programas bem estruturados podem trazer resultados duradouros mesmo com falhas anteriores.
Cada paciente reage de forma diferente aos tratamentos. A escolha deve ser personalizada, levando em conta características individuais e preferências do paciente.
Quando procurar um especialista em tratamento de dor pós-operatória na coluna
Saber quando buscar um especialista em dor pós-operatória na coluna é crucial. Isso pode fazer toda a diferença na sua recuperação. Muitos pacientes não sabem quando os sintomas indicam a necessidade de uma avaliação profissional.
É difícil saber a diferença entre desconfortos normais e complicações sérias. Por isso, entender os sinais de alerta é essencial. Assim, você pode receber o acompanhamento especializado necessário para sua recuperação.
Sinais de alerta que exigem avaliação imediata
Alguns sintomas após cirurgia na coluna exigem avaliação médica urgente. Reconhecer esses sinais cedo ajuda a evitar problemas graves.
Febre acima de 38°C é um sinal de alerta. Ela pode indicar infecção na ferida operatória ou em estruturas mais profundas, exigindo tratamento imediato.
A dor que não melhora com os medicamentos prescritos também merece atenção. Se a dor não responder aos tratamentos habituais, pode ser um sinal de complicação.
Mudanças na dor também são preocupantes. Se a dor mudar de característica, intensidade ou localização, é hora de buscar orientação médica.
Novos déficits neurológicos são emergências médicas. Perda de força em perna ou braço, ou alterações de sensibilidade, exigem avaliação imediata.
Perda de controle urinário ou intestinal é uma emergência absoluta. Essa condição, chamada síndrome da cauda equina, requer intervenção urgente para evitar sequelas permanentes.
Sinais de infecção na ferida operatória incluem vermelhidão, calor, inchaço e secreção purulenta. Qualquer saída de grande quantidade de secreção ou odor desagradável deve ser relatado ao médico.
Sintomas de trombose venosa profunda merecem atenção: perna inchada, avermelhada, quente e dolorosa. Esta complicação pode ter consequências graves se não tratada prontamente.
Dor súbita e intensa após queda ou esforço físico pode indicar complicação mecânica. Fraturas, deslocamentos ou lesões nas estruturas operadas requerem avaliação urgente.
| Sintomas Urgentes | O que pode indicar | Ação necessária |
|---|---|---|
| Febre acima de 38°C | Possível infecção | Procurar pronto atendimento |
| Perda de controle urinário/intestinal | Síndrome da cauda equina | Emergência médica imediata |
| Perda de força ou sensibilidade | Comprometimento neurológico | Avaliação urgente necessária |
| Sinais de infecção na ferida | Infecção cirúrgica | Contatar cirurgião imediatamente |
Além dos sinais urgentes, algumas situações justificam avaliação eletiva programada. Dor persistente além de três a seis meses sem melhora adequada indica necessidade de reavaliação.
Limitações funcionais que impedem atividades diárias ou trabalho merecem atenção especializada. Quando a qualidade de vida permanece significativamente comprometida, é hora de buscar novas opções terapêuticas.
Importância da abordagem multidisciplinar
O tratamento para dor pós-operatória na coluna raramente alcança resultados ótimos com abordagem unidimensional. A abordagem multidisciplinar trata o paciente como um todo, não apenas a patologia anatômica isolada.
A equipe multidisciplinar ideal pode incluir diversos profissionais complementares. O médico especialista em dor ou neurocirurgião lidera o tratamento, definindo estratégias terapêuticas e realizando procedimentos quando necessário.
O fisioterapeuta especializado em coluna desempenha papel fundamental. Ele desenvolve programa de exercícios específicos, técnicas de controle da dor e estratégias de retorno funcional seguro.
O acompanhamento psicológico beneficia muitos pacientes com dor crônica. Estratégias de enfrentamento, manejo do estresse e tratamento de ansiedade ou depressão associadas melhoram significativamente os resultados.
O terapeuta ocupacional pode ser necessário em casos específicos. Ele auxilia com adaptações no ambiente de trabalho e atividades diárias, facilitando a reintegração funcional.
O farmacêutico clínico contribui otimizando o regime medicamentoso. Ele identifica interações medicamentosas, ajusta dosagens e propõe alternativas mais seguras ou eficazes.
Esta integração entre profissionais permite visão completa e holística da condição. Cada membro da equipe contribui com sua expertise específica, resultando em tratamento mais efetivo e personalizado.
O papel do médico especialista em dor crônica
O especialista em dor crônica possui expertise específica essencial para casos complexos. Sua formação diferenciada permite diagnóstico preciso e tratamento abrangente de condições dolorosas persistentes.
A capacidade de correlação clínico-radiológica refinada distingue o especialista. Ele identifica precisamente a causa da dor recorrente, correlacionando sintomas com achados de exames de imagem.
O conhecimento de opções terapêuticas completas é fundamental. O especialista domina desde tratamentos conservadores até procedimentos minimamente invasivos e cirurgias avançadas, podendo oferecer a melhor opção para cada caso.
A habilidade em procedimentos intervencionistas diferencia o tratamento. Técnicas como endoscopia de coluna, bloqueios anestésicos guiados por imagem e neuromodulação ampliam as possibilidades terapêuticas.
A compreensão dos mecanismos de dor crônica é crucial. O especialista entende fenômenos como sensibilização central, dor neuropática e componentes psicossociais que influenciam a experiência dolorosa.
A experiência com casos complexos e reoperações é valiosa. Pacientes com dor pós-operatória recorrente frequentemente apresentam anatomia alterada e histórico cirúrgico que exigem abordagem experiente.
A abordagem centrada no paciente foca em restaurar função e qualidade de vida. O objetivo vai além de apenas tratar a dor, buscando reintegração às atividades significativas e melhora do bem-estar geral.
Agende uma consulta com especialista
Buscar ajuda especializada é o primeiro passo para recuperar sua qualidade de vida. A avaliação profissional detalhada permite diagnóstico preciso e plano terapêutico individualizado.
A consulta com especialista oferece oportunidade de esclarecer todas as suas dúvidas. Você poderá entender completamente sua condição, conhecer as opções de tratamento disponíveis e participar ativamente das decisões sobre seu cuidado.
Não permita que a dor continue limitando suas atividades e felicidade. Quanto mais precoce a intervenção adequada, melhores tendem a ser os resultados do tratamento.
Dr. Marcus Torres Lobo: expertise em dor pós-operatória
O Dr. Marcus Torres Lobo é especialista em tratamento de dor crônica com vasta experiência em casos complexos. Sua abordagem combina conhecimento técnico atualizado com cuidado humanizado centrado no paciente.
Sua expertise inclui manejo de dor pós-operatória na coluna, utilizando técnicas modernas e minimamente invasivas. O Dr. Marcus está familiarizado com os desafios específicos enfrentados por pacientes que não obtiveram sucesso com cirurgias anteriores.
A abordagem multidisciplinar e individualizada garante tratamento completo. Cada paciente recebe plano terapêutico personalizado, baseado em evidências científicas e focado em restaurar qualidade de vida.
O compromisso com tratamentos baseados em evidências assegura os melhores resultados possíveis. As recomendações seguem protocolos atualizados e práticas reconhecidas internacionalmente na medicina da dor.
Como agendar sua avaliação: acesse https://form.respondi.app/45MWxiHe
Agende uma consulta agora mesmo com o Dr. Marcus Torres Lobo através deste link: https://form.respondi.app/45MWxiHe. O processo de agendamento é simples, rápido e seguro.
Durante a consulta, você receberá avaliação completa da sua condição. O Dr. Marcus realizará exame físico detalhado, revisará seus exames anteriores e histórico cirúrgico para compreender totalmente sua situação.
Você terá discussão detalhada sobre opções de tratamento disponíveis. Todas as alternativas terapêuticas serão explicadas claramente, incluindo benefícios esperados, possíveis riscos e tempo de recuperação.
Um plano terapêutico personalizado será desenvolvido especificamente para você. Este plano considerará suas necessidades individuais, objetivos de tratamento e preferências pessoais.
O primeiro passo para a solução é procurar ajuda especializada. Não adie mais sua recuperação. Acesse o link de agendamento e inicie sua jornada rumo ao alívio da dor e retorno às atividades que você ama.
Conclusão
Experimentar dor persistente após uma cirurgia de coluna é frustrante. Muitos pacientes enfrentam essa situação. Ela pode ser causada por várias razões, como a síndrome pós-laminectomia ou hérnias recorrentes.
Porém, a falha na cirurgia de coluna não é o fim do mundo. A endoscopia de coluna é uma alternativa moderna e eficaz. Ela oferece tratamento com menos danos ao tecido e ajuda na recuperação rápida.
Não todos podem se beneficiar da endoscopia. Mas, existem outras opções baseadas em evidências científicas. O mais importante é buscar ajuda de um especialista experiente em dor pós-operatória.
Os avanços médicos recentes abrem novas possibilidades. Técnicas modernas e uma melhor compreensão da dor crônica ajudam. Além disso, abordagens multidisciplinares oferecem caminhos para alívio e melhor qualidade de vida.
Não é necessário aceitar a dor como inevitável. Buscar ajuda especializada é o primeiro passo. Assim, é possível explorar todas as opções disponíveis. Uma avaliação individualizada pode encontrar a melhor estratégia terapêutica para cada caso.
O primeiro passo é marcar uma consulta com um profissional qualificado. Ele pode oferecer um diagnóstico preciso e um plano de tratamento personalizado.

