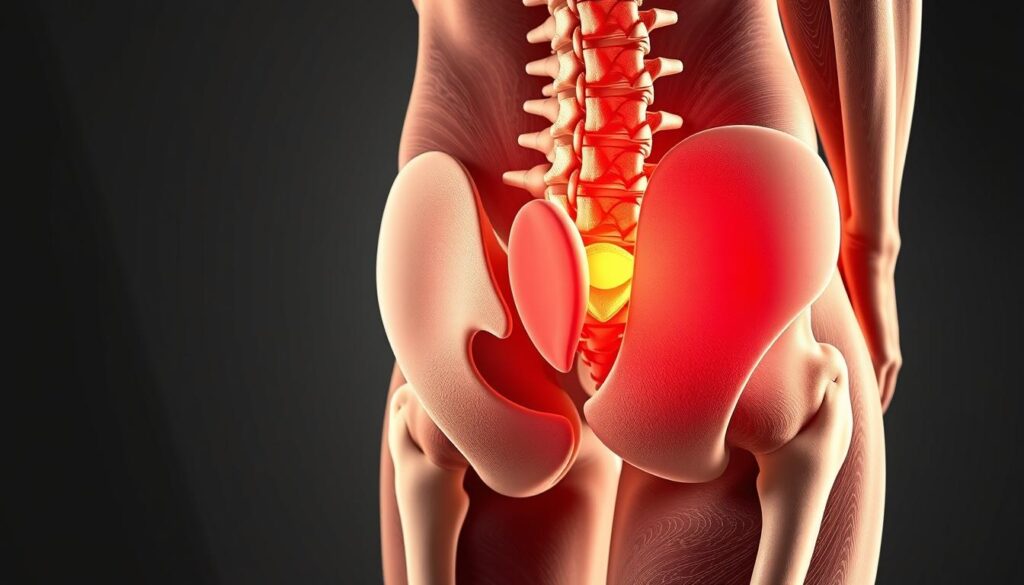
Sentir dificuldade para mover a perna pode parecer apenas cansaço. Mas, se essa fraqueza não passa, o corpo está enviando um alerta importante. Isso pode indicar que a coluna está pressionando nervos essenciais para os movimentos.
Na medicina, chamamos essa diminuição da capacidade muscular de déficit motor. É um sinal neurológico que aponta para compressão nervosa por problemas na coluna. A região L5-S1 da coluna lombar é comummente afetada pela hérnia de disco, causando esse sintoma.
Embora 90% dos casos de problemas discais melhorem com tratamentos conservadores, a fraqueza muscular exige atenção especial. Esse sintoma aumenta a gravidade da condição. Quando sinais de alerta como diminuição da capacidade de movimentar a perna aparecem, é crucial consultar um especialista.
O Dr. Marcus Torres Lobo ajuda pacientes a recuperarem sua qualidade de vida. Ele usa abordagens modernas e minimamente invasivas.
Principais Pontos Sobre Fraqueza Muscular e Hérnia de Disco
- A diminuição da capacidade muscular em uma perna é um sintoma neurológico que indica compressão de nervos pela coluna vertebral
- Este sintoma representa um indicativo de alerta que exige avaliação médica com especialista em coluna
- A região lombar L5-S1 é a localização mais comum para hérnias que causam fraqueza nas pernas
- Aproximadamente 90% dos casos evoluem favoravelmente com tratamentos conservadores quando acompanhados adequadamente
- A avaliação especializada determina a gravidade através de exame neurológico e exames de imagem
- Tratamentos modernos e minimamente invasivos estão disponíveis para casos que necessitam intervenção
- O diagnóstico precoce e acompanhamento adequado melhoram significativamente as chances de recuperação funcional completa
O que é a hérnia de disco?
Entender a hérnia de disco é o primeiro passo para reconhecê-la. Ela afeta milhões de brasileiros, causando desconfortos até sintomas graves. Conhecer a anatomia ajuda a identificar sinais precoces.
Definição e causas
A hérnia de disco ocorre quando o disco intervertebral se rompe ou enfraquece. Os discos atuam como amortecedores naturais entre as vértebras.
O disco tem duas partes: o núcleo pulposo e o anel fibroso. O núcleo pulposo é a parte gelatinosa que absorve impactos. O anel fibroso é a camada externa, feita de fibras que protegem o núcleo.
A hérnia acontece quando o núcleo pulposo sai do anel fibroso. Esse material pode pressionar os nervos próximos, causando dor e outros sintomas.
As principais causas incluem:
- Envelhecimento natural: Os discos perdem água e elasticidade com o tempo
- Movimentos repetitivos: Atividades que exigem flexão ou torção constante da coluna aumentam o desgaste
- Cargas excessivas: Levantamento de peso inadequado ou sobrecarga contínua acelera a degeneração discal
- Sedentarismo: Músculos enfraquecidos oferecem menos suporte à coluna vertebral
- Fatores genéticos: Predisposição hereditária pode influenciar a resistência dos discos
A degeneração discal é um processo gradual que começa geralmente após os 30 anos. Os discos vão perdendo hidratação progressivamente, reduzindo sua capacidade de amortecimento.
Sintomas comuns
Os sintomas variam conforme a localização e gravidade da hérnia. Nem toda hérnia causa sintomas imediatos, mas quando há compressão nervosa, os sinais se tornam evidentes.
A dor é o sintoma mais frequente, podendo ser localizada na região da coluna afetada ou irradiar para outras áreas. Quando a hérnia ocorre na região lombar, a dor frequentemente desce pela perna, caracterizando a ciática.
Os sintomas mais comuns incluem:
- Dor localizada: Desconforto na região da coluna onde está a hérnia
- Dor irradiada: Dor que percorre o trajeto do nervo comprimido, chegando até os pés
- Formigamento: Sensação de “agulhadas” ou “formigamento” nas pernas ou pés
- Dormência: Perda ou redução da sensibilidade em áreas específicas
- Fraqueza muscular: Dificuldade para movimentar a perna ou o pé, sinal de comprometimento mais grave
- Alterações reflexas: Reflexos diminuídos ou ausentes durante exame clínico
Os sintomas de hérnia L5-S1 incluem dor na parte baixa das costas que irradia pela parte posterior da coxa. Pode haver fraqueza para elevar o pé ou ficar nas pontas dos dedos.
O diagnóstico de hérnia discal considera tanto os sintomas clínicos quanto exames de imagem. A avaliação médica é fundamental para determinar a gravidade e o tratamento adequado.
Tipos de hérnia de disco
Existem diferentes classificações de hérnia baseadas na extensão do dano ao anel fibroso e à posição do material discal. Cada tipo apresenta gravidade e riscos distintos.
| Tipo de Hérnia | Característica Anatômica | Gravidade | Sintomas Típicos |
|---|---|---|---|
| Protrusão | Disco se abulta mas o anel fibroso permanece intacto | Leve a moderada | Dor localizada, desconforto leve, sintomas intermitentes |
| Extrusão | Núcleo pulposo rompe o anel mas permanece conectado ao disco | Moderada a severa | Dor intensa irradiada, formigamento, dormência progressiva |
| Sequestro | Fragmento do núcleo se solta completamente do disco original | Severa | Dor incapacitante, perda de força significativa, risco de dano nervoso permanente |
A protrusão discal representa o estágio inicial, onde há abaulamento sem ruptura completa. Muitas pessoas convivem com protrusões sem sintomas graves, respondendo bem a tratamentos conservadores.
A extrusão indica comprometimento mais sério, com material discal penetrando além dos limites normais. Este tipo frequentemente causa compressão nervosa significativa e requer atenção médica especializada.
O sequestro discal é a forma mais grave, onde fragmentos livres podem migrar no canal vertebral. Este tipo apresenta maior risco de causar déficits neurológicos permanentes e pode necessitar intervenção cirúrgica.
A classificação precisa do tipo de hérnia é essencial para definir a abordagem terapêutica mais adequada. Exames de ressonância magnética permitem visualizar detalhadamente essas diferenças anatômicas.
Relacionamento entre hérnia de disco e perda de força
A perda de força nas pernas está ligada à hérnia de disco. A compressão das estruturas nervosas leva ao enfraquecimento muscular. Saber disso ajuda a identificar quando é necessário buscar ajuda médica.
O corpo humano tem um sistema complexo de comunicação entre o cérebro e os músculos. Quando uma hérnia interrompe essa comunicação, o corpo sofre. A fraqueza muscular é um sinal de que algo está errado com os nervos.
Como a hérnia afeta os nervos
O canal vertebral protege as estruturas nervosas delicadas. Esse espaço é limitado, projetado para acomodar a medula espinhal e as raízes nervosas. Uma hérnia de disco ocupa parte desse espaço, causando pressão.
As raízes nervosas são muito sensíveis à pressão. Mesmo uma leve compressão pode causar sintomas graves. Na região lombar, especialmente no nível L5-S1, essas estruturas controlam músculos das pernas e pés.
A compressão nervosa L5-S1 é comum devido ao peso que essa região suporta. Os nervos da região são responsáveis por movimentos importantes. Quando pressionados, esses nervos não conseguem transmitir os comandos do cérebro.
A transmissão motora depende de impulsos elétricos que viajam do cérebro aos músculos. Uma hérnia pressionando um nervo atua como obstáculo. Isso leva a uma perda de força muscular.
Essa fraqueza não é apenas consequência da dor. Muitos evitam movimentos por desconforto. Mas a verdadeira perda de força ocorre quando o nervo está muito comprimido.
A dor lombar que irradia para perna acompanha a fraqueza. Essa dor segue o caminho do nervo comprimido. A combinação de dor e fraqueza indica compressão nervosa grave.
Sinais de alerta
Alguns sintomas exigem atenção médica imediata. Reconhecer esses sinais pode evitar sequelas permanentes. A progressão rápida dos sintomas é um sinal de alerta.
Sintomas que exigem atenção imediata:
- Pé caído: dificuldade para levantar a parte da frente do pé ao caminhar
- Incapacidade de ficar nas pontas dos pés: sinal de comprometimento do nervo S1
- Dificuldade para apoiar nos calcanhares: indica compressão do nervo L5
- Fraqueza ao subir escadas: esforço desproporcional que não existia antes
- Sensação de “perna frouxa”: instabilidade ao caminhar ou levantar objetos
- Alterações no controle urinário ou intestinal: emergência médica conhecida como síndrome da cauda equina
- Formigamento na região genital ou perianal: sinal de compressão grave de múltiplas raízes nervosas
A progressão dos sintomas é importante. Fraqueza que piora rapidamente exige avaliação neurológica imediata. O tempo é crucial para evitar danos permanentes.
“A compressão nervosa prolongada pode levar a alterações irreversíveis nas fibras nervosas. A janela terapêutica ideal para intervenção é limitada, especialmente em casos de deficit motor progressivo.”
Muitos pacientes notam a fraqueza começando de forma sutil. Pequenas dificuldades, como tropeçar mais ou cansar rápido, são sinais. Prestar atenção a essas mudanças ajuda a buscar tratamento antes que o problema se agravar.
| Nível de Compressão | Músculos Afetados | Sintomas Principais | Teste Clínico |
|---|---|---|---|
| L4 | Quadríceps femoral | Dificuldade para estender o joelho, fraqueza ao descer escadas | Incapacidade de agachar e levantar |
| L5 | Tibial anterior, extensores dos dedos | Pé caído, dificuldade para caminhar nos calcanhares | Impossibilidade de levantar o dedão do pé |
| S1 | Gastrocnêmio, glúteo máximo | Fraqueza para ficar nas pontas dos pés, dificuldade ao subir escadas | Incapacidade de elevar o calcanhar repetidamente |
| Múltiplas raízes | Vários grupos musculares | Fraqueza generalizada, alterações esfincterianas | Déficit motor combinado, perda de reflexos |
Avaliar um profissional ajuda a identificar a raiz nervosa comprometida. Cada nível de compressão causa um padrão específico de fraqueza. Essa precisão orienta o tratamento mais adequado.
Ignorar os sinais de alerta pode prolongar a compressão nervosa. Quanto mais tempo um nervo está sob pressão, maior o risco de dano permanente. Tratar cedo, seja com tratamentos conservadores ou cirúrgicos, aumenta as chances de recuperação.
Sintomas da perda de força nas pernas
Identificar a fraqueza muscular nas pernas é crucial para o tratamento da hérnia de disco. Muitos não percebem os primeiros sinais, achando que a dor é o problema. Mas a verdadeira fraqueza indica um problema neurológico que precisa de atenção médica.
Os sintomas podem aparecer de várias maneiras. Eles podem ser lentos ou súbitos. A intensidade varia conforme a pressão no nervo espinhal.
Identificação dos sinais
Reconhecer os sintomas cedo ajuda a evitar danos permanentes. Os sintomas de hérnia L5-S1 têm características específicas que ajudam a identificá-los.
Os principais sinais motores incluem:
- Pé caído: dificuldade para levantar a ponta do pé ao caminhar, causando uma marcha arrastada característica
- Incapacidade postural: impossibilidade de ficar nas pontas dos dedos ou apoiar-se apenas nos calcanhares
- Fraqueza ao subir escadas: necessidade de apoio nas pernas ou corrimão para vencer degraus
- Instabilidade: sensação de que a perna “falha” ou “não obedece” durante movimentos simples
- Tropeços frequentes: perda de equilíbrio em superfícies irregulares ou ao caminhar rapidamente
- Limitações funcionais: dificuldade para dirigir (pressionar pedais) ou praticar atividades físicas
Estes sintomas motores frequentemente aparecem com manifestações sensitivas. A lombalgia com formigamento no pé é uma combinação comum que indica problema no nervo ciático.
As alterações sensitivas características incluem:
- Formigamento persistente seguindo o trajeto do nervo, da lombar pela parte posterior da coxa até o pé
- Dormência em áreas específicas, especialmente na lateral ou dorso do pé
- Sensação de queimação ou agulhadas que pioram com determinados movimentos
- Perda de sensibilidade ao toque ou temperatura em regiões do membro inferior
A presença de sintomas motores e sensitivos juntos aumenta a gravidade do problema. Isso indica que o nervo está sendo pressionado.
Diferença entre fraqueza e dor
É importante saber a diferença entre fraqueza e dor. Isso ajuda a decidir quando buscar ajuda médica.
A limitação pela dor ocorre quando o músculo pode contraí-lo normalmente. O paciente evita o movimento por desconforto. Neste caso, o sistema nervoso está intacto.
Já a verdadeira fraqueza acontece quando o músculo não responde aos comandos do cérebro. Isso causa uma perda de força que não depende da dor. Este é o déficit motor real.
“A diferença fundamental está na capacidade de contração muscular: dor limita o movimento por desconforto, enquanto fraqueza neurológica impede o movimento por perda da função nervosa.”
Os médicos usam testes para avaliar essa diferença. Eles pedem que o paciente faça movimentos contra resistência manual. A força muscular é avaliada de forma objetiva.
- Grau 0: paralisia completa, ausência total de contração
- Grau 1: contração muscular visível, mas sem movimento
- Grau 2: movimento possível sem resistência da gravidade
- Grau 3: movimento contra a gravidade, mas não contra resistência
- Grau 4: movimento contra resistência moderada
- Grau 5: força normal, movimento contra resistência máxima
A presença de déficit motor, mesmo leve, é um sinal de alerta. Diferentemente da dor, a fraqueza indica um dano neurológico.
O pé caído é um exemplo de déficit motor grave. Sem tratamento, pode se tornar permanente. Este sintoma dos sintomas de hérnia L5-S1 exige atenção médica imediata.
Entender a diferença entre fraqueza e dor ajuda o paciente a buscar ajuda no momento certo. A lombalgia com formigamento no pé associada à fraqueza é uma emergência que não deve ser ignorada.
Diagnóstico da hérnia de disco
A investigação de uma possível hérnia de disco começa com a história clínica. Depois, se aprofunda com exames específicos. O diagnóstico de hérnia discal preciso usa tecnologia de ponta e experiência clínica do especialista. Essa abordagem integrada garante que o tratamento seja direcionado exatamente para o problema identificado.
Muitos pacientes ficam surpresos ao descobrir que nem sempre o exame mais caro é o mais informativo. A correlação entre sintomas, achados clínicos e resultados de imagem forma a base de um diagnóstico confiável. Por isso, cada etapa do processo diagnóstico desempenha um papel fundamental.
Exames de Imagem Recomendados
O raio-X simples frequentemente representa o primeiro passo na investigação. Mas possui limitações importantes. Este exame visualiza apenas estruturas ósseas como vértebras e espaços entre elas. Como a hérnia é formada por material não ósseo, o raio-X não consegue mostrar o disco herniado.
A ressonância magnética é considerada o padrão-ouro para diagnóstico. Este exame fornece imagens detalhadas do disco intervertebral, do núcleo pulposo herniado e das raízes nervosas comprimidas. Além disso, a ressonância magnética identifica sinais de inflamação e edema nervoso que ajudam a entender a gravidade do quadro.
Quando a ressonância magnética não pode ser realizada, a tomografia computadorizada surge como alternativa viável. Pacientes com marcapasso cardíaco, implantes metálicos ou claustrofobia severa podem se beneficiar deste exame. A tomografia computadorizada também oferece melhor visualização de estruturas ósseas e calcificações.
Em casos específicos, a Eletroneuromiografia complementa a investigação diagnóstica. Este exame avalia objetivamente a condução elétrica nervosa e a resposta muscular. Quando há perda de força nas pernas, a Eletroneuromiografia quantifica o grau de comprometimento nervoso com precisão.
| Exame | Principais Vantagens | Limitações | Indicação Principal |
|---|---|---|---|
| Raio-X | Rápido, acessível, avalia alinhamento vertebral | Não visualiza discos, nervos ou tecidos moles | Avaliação inicial e triagem |
| Ressonância Magnética | Imagens detalhadas de discos e nervos, sem radiação | Custo elevado, contraindicado em alguns implantes | Padrão-ouro para diagnóstico definitivo |
| Tomografia Computadorizada | Excelente visualização óssea, rápida execução | Exposição à radiação, menor detalhe de tecidos moles | Alternativa quando RM é contraindicada |
| Eletroneuromiografia | Avalia função nervosa objetivamente, quantifica déficit | Pode causar desconforto, requer especialista | Casos com perda de força ou dormência |
Avaliação Clínica
O exame físico neurológico realizado por especialista experiente frequentemente revela mais informações que os próprios exames de imagem. Muitas pessoas apresentam hérnias em exames mas não sofrem sintomas. Outras, com hérnias aparentemente menores, experimentam dor intensa e limitações significativas.
A conversa detalhada com o paciente representa um pilar essencial do diagnóstico. O médico investiga quando começaram os sintomas e como evoluíram ao longo do tempo. Fatores que melhoram ou pioram a dor oferecem pistas valiosas sobre a localização e gravidade da compressão nervosa.
Durante o exame físico, o especialista testa a força muscular usando a escala de força muscular de 0 a 5. Nesta escala, zero representa paralisia completa e cinco indica força normal. Cada grau intermediário fornece informações sobre o nível de comprometimento nervoso.
A avaliação inclui também testes de reflexos tendinosos profundos. Reflexos diminuídos ou ausentes indicam compressão nervosa em níveis específicos da coluna. Os testes de sensibilidade mapeiam áreas de dormência ou formigamento em dermátomos característicos.
Manobras provocativas como o teste de elevação da perna estendida (Lasègue) ajudam a confirmar o diagnóstico. Quando este teste reproduz a dor irradiada para a perna, indica compressão da raiz nervosa. A intensidade e localização precisa dos sintomas durante o teste orientam o planejamento terapêutico.
A correlação entre sintomas clínicos, achados do exame físico e alterações nos exames de imagem é fundamental. Esta integração de informações permite ao especialista confirmar o diagnóstico de hérnia discal com segurança. Mais importante ainda, identifica quais pacientes realmente se beneficiarão de cada tipo de tratamento disponível.
Opções de tratamento para hérnia de disco
Quando descobrem que têm hérnia de disco, muitos se perguntam como recuperar sua qualidade de vida. A resposta varia de pessoa para pessoa. Felizmente, aproximadamente 90% dos pacientes melhoram muito sem precisar de cirurgia, desde que sigam um tratamento adequado e tenham acompanhamento médico regular.
O tratamento para hérnia de disco deve ser feito de acordo com cada caso. Cada pessoa tem características únicas que influenciam a escolha do tratamento. A intensidade da dor, o grau de comprometimento neurológico e a resposta ao tratamento inicial são essenciais para decidir.
Tratamentos conservadores
A terapia conservadora é a primeira opção para a maioria dos pacientes. Este método não cirúrgico deve ser tentado primeiro, exceto em casos de emergência. O objetivo é controlar a dor, reduzir a inflamação e promover a recuperação funcional de maneira natural.
O tratamento conservador tem várias fases. Na fase aguda, é recomendado um repouso relativo, evitando movimentos que pioram os sintomas. É importante não ficar imóvel por muito tempo, pois isso enfraquece os músculos.
Na fase inicial, medicamentos anti-inflamatórios e analgésicos ajudam a aliviar a dor. Em casos específicos, podem ser prescritos corticoides orais por um período limitado. Compressas frias nas primeiras 48 horas seguidas de calor local também ajudam a aliviar a dor.
Na fase subaguda, a fisioterapia começa gradualmente. Técnicas manuais, alongamentos suaves e modalidades como TENS ajudam na recuperação. Este período é crucial para preparar o corpo para a próxima etapa.
A fase de reabilitação foca no fortalecimento progressivo. A musculatura da coluna é trabalhada com exercícios específicos. Atividades de baixo impacto, como natação e hidroginástica, são recomendadas.
Para alguns casos, a infiltração epidural é uma opção valiosa. Este procedimento minimamente invasivo aplica medicação anti-inflamatória diretamente perto da raiz nervosa inflamada. Os benefícios podem durar semanas a meses, ajudando na reabilitação.
| Modalidade Conservadora | Fase do Tratamento | Duração Típica | Objetivo Principal |
|---|---|---|---|
| Medicação e repouso relativo | Aguda | 1-2 semanas | Controle da dor e inflamação |
| Fisioterapia inicial | Subaguda | 3-6 semanas | Recuperação da mobilidade |
| Fortalecimento muscular | Reabilitação | 6-12 semanas | Estabilização e prevenção |
| Infiltração epidural | Variável | Efeito de 4-12 semanas | Alívio sintomático prolongado |
Intervenções cirúrgicas
Quando a terapia conservadora não dá resultados, a cirurgia pode ser necessária. A cirurgia é indicada em casos específicos que exigem atenção especializada. A decisão de fazer cirurgia é baseada em critérios médicos objetivos.
As principais indicações cirúrgicas incluem:
- Déficit motor progressivo que persiste apesar do tratamento adequado por 6 a 12 semanas
- Síndrome da cauda equina (considerada emergência médica com alterações urinárias ou intestinais)
- Dor incapacitante que não responde aos métodos conservadores
- Recorrências frequentes que comprometem significativamente a qualidade de vida
A microdiscectomia é o procedimento cirúrgico mais comum. Ela usa uma pequena incisão e um microscópio para remover o fragmento herniado. Os resultados são eficazes, com alta taxa de sucesso na resolução dos sintomas.
As técnicas minimamente invasivas são uma grande evolução. Com incisões menores e menos trauma aos tecidos, esses procedimentos promovem recuperação mais rápida. O paciente pode voltar às atividades habituais mais cedo do que com técnicas convencionais.
A cirurgia endoscópica de coluna é o avanço tecnológico mais significativo. Com uma incisão de apenas 8mm, o cirurgião vê a hérnia através de uma câmera de alta definição. A remoção é feita com grande precisão, preservando as estruturas saudáveis.
Os benefícios da cirurgia endoscópica são grandes. A recuperação é muito rápida, com muitos pacientes sendo liberados no mesmo dia. O retorno às atividades cotidianas é gradual mas consistente.
A escolha entre as diferentes técnicas cirúrgicas depende de vários fatores. Características anatômicas específicas, localização da hérnia e tipo de hérnia influenciam essa decisão. A experiência do cirurgião com cada método também é crucial para o sucesso do procedimento.
É essencial ter expectativas realistas. Muitos pacientes melhoram com tratamentos conservadores, mas alguns precisam de cirurgia. O importante é que cada paciente receba o tratamento mais adequado para sua situação.
Importância da fisioterapia
A fisioterapia é muito importante para quem tem hérnia de disco. Ela ajuda a recuperar a força muscular e a estabilidade da coluna. O paciente deve participar ativamente para melhores resultados.
Os benefícios da fisioterapia vão além do alívio da dor. Ela ajuda o corpo a se proteger e se recuperar. Pacientes que seguem o tratamento têm menos chance de ter novas hérnias.
O papel da fisioterapia no tratamento
A fisioterapia tem vários objetivos no tratamento de hérnia de disco. Ela começa com técnicas para controlar a dor e fazer movimentos suaves. Depois, vem o fortalecimento muscular e a melhora da postura.
Um dos primeiros passos é relaxar os músculos tensos. Isso ajuda a aliviar a dor e aumenta a mobilidade. O fisioterapeuta usa técnicas específicas para isso.
Fortalecer o core é essencial. Esse grupo muscular protege a coluna durante o movimento. Exercícios como prancha e ponte ajudam muito nisso.
Corrigir a postura também é importante. Muitas vezes, a hérnia de disco vem de posturas erradas. O fisioterapeuta ensina como fazer as coisas de forma correta.
A reeducação do movimento é muito importante. Pacientes aprendem a fazer movimentos sem dor. Isso ajuda a prevenir novas lesões.
“A fisioterapia individualizada, progressiva e supervisionada por profissional especializado em disfunções vertebrais representa o caminho mais seguro para recuperação completa da hérnia de disco.”
Exercícios recomendados
Os exercícios para hérnia lombar são feitos de forma gradual. Cada etapa tem seus objetivos e exercícios. Avançar muito rápido pode ser perigoso.
Na fase inicial, os exercícios são alongamentos suaves. Isso ajuda a reduzir a dor e a inflamação. Exercícios respiratórios também são importantes nessa fase.
Na fase intermediária, o foco é no fortalecimento do core. Exercícios como prancha e “bird dog” ajudam muito. Esses exercícios são essenciais para a recuperação.
Na fase avançada, o objetivo é o fortalecimento dinâmico. O pilates terapêutico é muito eficaz nessa etapa. Exercícios funcionais ajudam o paciente a voltar às suas atividades normais.
Atividades aquáticas são muito recomendadas. A hidroginástica e a natação são ótimas para movimento sem impacto. Muitos pacientes conseguem fazer exercícios na água que não podem em terra.
A yoga terapêutica adaptada também é importante. Com orientação adequada, a yoga pode fortalecer a musculatura e melhorar a consciência corporal. Mas é crucial escolher posturas adequadas para quem tem hérnia de disco.
| Fase do Tratamento | Objetivos Principais | Condutas Fisioterapêuticas | Duração Aproximada |
|---|---|---|---|
| Fase Aguda | Controle da dor e redução da inflamação | Repouso relativo, medicação, modalidades físicas, técnicas manuais suaves | 1-3 semanas |
| Reabilitação Inicial | Restaurar mobilidade e amplitude de movimento | Alongamentos suaves, mobilizações articulares, hidroterapia, exercícios respiratórios | 3-6 semanas |
| Fortalecimento | Prevenir recorrências e retornar às atividades | Exercícios de fortalecimento do core, pilates terapêutico, natação, atividades funcionais | 6-12 semanas |
| Manutenção | Condicionamento contínuo e prevenção | Programa de exercícios domiciliares, atividades físicas regulares, avaliações periódicas | Permanente |
É muito importante fazer os exercícios corretamente. Exercícios mal feitos podem piorar a situação. Por isso, é essencial ter um profissional qualificado.
Cada paciente é único e precisa de um tratamento personalizado. O fisioterapeuta cria um plano que atende às necessidades do paciente. Isso ajuda a obter melhores resultados.
É importante ouvir o corpo durante o tratamento. Se houver dor intensa ou fraqueza, é preciso parar e falar com o fisioterapeuta. A dor leve é normal, mas a dor forte não é.
Fazer os exercícios regularmente é fundamental. Sessões curtas e frequentes são melhores do que sessões longas e esporádicas. É recomendado fazer pelo menos três sessões semanais de fisioterapia.
Como prevenir a hérnia de disco?
Cuidar da saúde da coluna é essencial para evitar a hérnia de disco. Genética e envelhecimento dos discos são fatores que não podemos controlar. Mas, mudanças nos hábitos diários podem ajudar muito na prevenção de hérnia discal.
Adotar medidas preventivas diminui os riscos. Pequenas mudanças na rotina podem ter um grande impacto positivo na saúde da coluna a longo prazo.
Dicas de cuidados posturais
A ergonomia postural é fundamental para proteger os discos intervertebrais. Manter a coluna em posições adequadas ajuda a distribuir melhor as cargas e previne a sobrecarga nos discos.
Ao ficar em pé, distribua o peso igualmente entre os dois pés. Evite inclinar o corpo para um lado por períodos prolongados. Se permanecer muito tempo parado, alterne o apoio dos pés ou use um apoio para elevar um dos pés alternadamente.
Ao sentar-se, escolha cadeiras com bom suporte lombar. Mantenha os pés completamente apoiados no chão, usando apoio se necessário. Posicione a tela do computador na altura dos olhos para evitar flexão cervical excessiva.
Os joelhos devem ficar no mesmo nível ou ligeiramente acima dos quadris. Levante-se e movimente-se a cada 30-45 minutos. Evite permanecer com carteira no bolso traseiro, pois isso causa assimetria pélvica.
Ao dormir, utilize colchão de firmeza média, nem muito mole nem muito duro. A melhor posição é de lado com travesseiro entre os joelhos, ou de costas com travesseiro sob os joelhos para reduzir a lordose lombar. Evite dormir de bruços, pois essa posição hiperextende a coluna.
Ao dirigir, ajuste o banco para alcançar os pedais sem esticar as pernas completamente. Use suporte lombar e faça pausas regulares em viagens longas para alongar-se.
As técnicas para levantar peso são cruciais para a prevenção. Aproxime-se do objeto, flexione os joelhos mantendo as costas retas (agache, não incline o tronco). Segure o objeto próximo ao corpo e levante usando a força das pernas, não das costas.
Nunca torça o tronco enquanto carrega peso. Para objetos muito pesados, peça ajuda ou use equipamentos adequados. Essas técnicas corretas protegem os discos da compressão excessiva e irregular.
| Situação | Técnica Correta | Erro Comum | Risco Evitado |
|---|---|---|---|
| Levantar objetos | Agachar flexionando joelhos, costas retas | Inclinar tronco com pernas estendidas | Compressão excessiva dos discos lombares |
| Sentar-se por horas | Pausas a cada 30-45 minutos, suporte lombar | Permanecer imóvel, postura curvada | Pressão prolongada nos discos posteriores |
| Dormir | De lado com travesseiro entre joelhos | De bruços sem apoio adequado | Hiperextensão e torção da coluna |
| Carregar peso | Objeto próximo ao corpo, sem torção | Objeto afastado, girando o tronco | Forças de cisalhamento nos discos |
Estratégias de fortalecimento muscular
O fortalecimento do core é essencial para estabilizar a coluna vertebral. Músculos abdominais e lombares fortes funcionam como um colete natural que protege os discos intervertebrais.
Exercícios isométricos são especialmente eficazes e seguros. A prancha (começando com versões modificadas nos joelhos) fortalece toda a musculatura estabilizadora. A ponte glútea ativa glúteos e paravertebrais sem sobrecarga discal.
Exercícios de estabilização em quatro apoios desenvolvem coordenação e força. Evite abdominais tradicionais que flexionam excessivamente a coluna, preferindo variações isométricas.
Os exercícios para hérnia lombar preventivos incluem atividades aeróbicas de baixo impacto. Caminhada regular (30 minutos, cinco vezes por semana) fortalece sem impacto excessivo. A natação é excelente porque elimina completamente o impacto gravitacional.
O ciclismo também beneficia, desde que a bicicleta esteja ajustada corretamente. A hidroginástica combina fortalecimento com relaxamento muscular em ambiente seguro.
Alongamentos regulares mantêm a flexibilidade muscular essencial. Isquiotibiais, quadríceps, psoas e piriforme devem ser alongados diariamente. Mantenha cada posição por 20-30 segundos sem movimentos bruscos.
Pilates e yoga, quando praticados com instrutor qualificado que conheça limitações vertebrais, oferecem benefícios significativos. Essas modalidades combinam fortalecimento, flexibilidade e consciência corporal.
Controlar o peso corporal é essencial, pois cada quilo extra aumenta a carga sobre os discos lombares. Obesidade representa fator de risco importante e modificável para degeneração discal.
A cessação do tabagismo também contribui para a prevenção. A nicotina prejudica a irrigação sanguínea dos discos, acelerando a degeneração. Ex-fumantes apresentam melhor saúde discal comparados aos fumantes ativos.
A alimentação equilibrada, rica em nutrientes que favorecem a saúde do tecido conectivo, sustenta a integridade discal. Proteínas adequadas, vitamina C, cálcio e magnésio são especialmente importantes.
A hidratação adequada merece atenção especial. Os discos intervertebrais dependem de hidratação para manter sua função amortecedora. Beba água regularmente ao longo do dia.
Essas estratégias combinadas criam uma proteção abrangente para a coluna vertebral. A consistência nas práticas preventivas determina os resultados a longo prazo, muito mais que esforços intensos e esporádicos.
Quando procurar um especialista?
Não todos os casos de dor lombar que irradia para perna precisam de atenção imediata. Mas, há sinais que não podem ser ignorados. Saber quando buscar ajuda médica é crucial para evitar danos neurológicos.
Na maioria das vezes, a dor lombar melhora com tratamento conservador. Mas, alguns sintomas indicam um problema sério que precisa de atenção médica rápido.
Sinais de gravidade
Os sinais de alerta para hérnia de disco variam. Reconhecer essas diferenças ajuda a tomar decisões corretas sobre buscar ajuda médica.
Emergências absolutas precisam de atendimento imediato. Um pronto-socorro com equipe neurocirúrgica é a melhor opção. A síndrome da cauda equina é a situação mais grave, com sintomas como:
- Perda do controle urinário, seja incapacidade de urinar ou incontinência urinária súbita
- Perda do controle intestinal com incontinência fecal
- Dormência ou formigamento na região genital, perianal ou face interna das coxas
- Fraqueza progressiva e bilateral nas pernas
- Dificuldade súbita para caminhar
A síndrome da cauda equina é uma emergência neurocirúrgica. Se não tratada em 24 a 48 horas, pode causar sequelas permanentes. A intervenção cirúrgica é essencial para tratar o comprometimento dos nervos.
Situações urgentes precisam de avaliação neurológica urgente com especialista em coluna. Estes sinais indicam déficit motor progressivo que pode causar lesão permanente:
- Perda de força progressiva em uma perna, com dificuldade crescente para levantar o pé ou subir escadas
- Pé caído, caracterizado pela incapacidade de levantar a ponta do pé
- Fraqueza que piora apesar do tratamento conservador inicial
- Ciática lombar intensa que não responde a analgésicos comuns após uma a duas semanas
O déficit motor progressivo sinaliza compressão nervosa significativa. Quanto mais prolongada a compressão, maior o risco de dano neurológico irreversível.
Situações que justificam avaliação especializada programada dentro de duas a quatro semanas incluem:
- Dor lombar com irradiação persistente para a perna por mais de quatro semanas
- Dormência ou formigamento persistente seguindo trajeto específico
- Recorrências frequentes de ciática lombar limitando atividades habituais
- Dor que acorda à noite repetidamente
- História de trauma significativo precedendo os sintomas
- Sintomas associados a perda de peso inexplicada ou febre
Estes sinais podem indicar causas não-mecânicas que exigem investigação detalhada. Perda de peso e febre associadas sugerem processos infecciosos ou tumorais que exigem abordagem diferenciada.
Importância da avaliação médica
O diagnóstico preciso por especialista experiente em coluna vertebral vai muito além de identificar uma hérnia de disco. Nem toda dor lombar que irradia para perna tem origem discal.
Diversas condições podem mimetizar sintomas semelhantes aos da hérnia de disco. Estenose de canal, tumores, infecções, síndrome do piriforme e problemas no quadril frequentemente apresentam manifestações parecidas, mas exigem tratamentos completamente diferentes.
A avaliação neurológica urgente permite ao especialista correlacionar sintomas clínicos com achados de exames de imagem. Esta correlação determina se há comprometimento neurológico real, quantifica o déficit motor quando presente e estabelece prognóstico baseado em evidências científicas.
O planejamento terapêutico individualizado considera múltiplos fatores que influenciam a escolha do tratamento. Idade, condição física geral, atividades profissionais, expectativas funcionais, comorbidades e resposta a tentativas terapêuticas prévias moldam a estratégia mais adequada para cada paciente.
Intervenção apropriada no momento certo previne que dor aguda evolua para dor crônica de difícil manejo. A cronificação da dor envolve alterações neuroplásticas no sistema nervoso central que tornam o tratamento subsequente muito mais desafiador.
Compressão nervosa prolongada pode causar lesão irreversível das fibras nervosas. A avaliação especializada identifica situações de risco que exigem intervenção mais precoce para prevenir dano neurológico permanente.
É razoável iniciar tratamento conservador por conta própria em casos específicos: dor lombar leve a moderada sem irradiação para pernas, sem déficit motor, em pessoas jovens sem fatores de risco, respondendo a repouso relativo e analgésicos simples.
Porém, mesmo nestas situações, a ausência de melhora significativa em duas a três semanas indica necessidade de avaliação especializada. Procrastinar a busca por orientação médica adequada pode transformar problemas potencialmente simples em condições complexas de difícil resolução.
Dr. Marcus Torres Lobo: Especialista em dor
Se você está com dificuldade para andar devido a uma hérnia de disco, é crucial ter um especialista em coluna vertebral ao seu lado. Escolher bem o profissional garante um diagnóstico preciso e um tratamento personalizado. Esse tratamento é baseado nas melhores práticas científicas.
Experiência e credenciais
O Dr. Marcus Torres Lobo tem formação médica sólida e especialização em medicina da dor. Essa área exige conhecimento profundo das estruturas do corpo e dos mecanismos que causam dor. Ele se destaca no tratamento de hérnia de disco e outras condições da coluna.
Sua abordagem inclui todas as opções de tratamento. Isso vai desde medicamentos e procedimentos minimamente invasivos até a avaliação de cirurgias. Ele busca sempre as soluções menos invasivas.
Ele acredita que, sempre que possível, devemos optar por tratamentos conservadores. Mas reconhece que, às vezes, é necessário fazer mais para evitar danos permanentes.
O Dr. Marcus Torres Lobo tem experiência em casos complexos. Isso inclui hérnias discais graves, síndrome da cauda equina e dor crônica difícil de tratar.
- Hérnias discais com déficit motor significativo
- Síndrome da cauda equina e outras emergências neurológicas
- Recorrências após tratamentos prévios sem sucesso
- Dor crônica refratária que compromete a qualidade de vida
- Casos que exigem abordagem multidisciplinar coordenada
Cada paciente recebe um tratamento personalizado. Isso leva em conta a condição clínica e as necessidades pessoais. O objetivo é ajudar o paciente a voltar às atividades normais e melhorar sua qualidade de vida.
Como agendar uma consulta
Se você está com sintomas de hérnia de disco, como perda de força nas pernas, estou aqui para ajudar. Para começar seu tratamento, basta agendar online.
Agende sua consulta diretamente através deste link: https://form.respondi.app/45MWxiHe
Na sua primeira consulta, você receberá uma avaliação completa. Isso inclui exame clínico, revisão de exames de imagem e discussão sobre seus sintomas. Você também saberá sobre todas as opções de tratamento, incluindo tratamento minimamente invasivo.
Importante: leva todos os exames anteriores à consulta. Isso ajuda na avaliação precisa e evita procedimentos desnecessários.
Não se preocupe com o tempo que você já está com os sintomas. O objetivo é avaliar sua situação e encontrar o melhor caminho para sua recuperação. Se você acha que tem um problema sério, não espere para buscar ajuda médica.
Sua saúde e qualidade de vida merecem cuidados especializados. O primeiro passo para aliviar a dor e recuperar a função é uma avaliação médica adequada.
Conclusão: A importância da atenção à saúde
A perda de força na perna pode ser um sinal de alerta. Isso pode indicar que há algo errado com as raízes nervosas. É crucial fazer uma avaliação especializada para entender melhor o problema.
Resumo dos principais pontos
A fraqueza muscular é diferente da dor. Ela mostra que há pressão nos nervos. Para diagnosticar, é preciso fazer uma análise clínica e exames de imagem.
Para muitos, o tratamento conservador ajuda muito. Fisioterapia, medicamentos e exercícios são essenciais. Em casos graves, pode ser necessário cirurgia.
Manter uma boa postura e fortalecer os músculos ajuda a prevenir problemas. Isso diminui o risco de complicações.
Ação contra a dor e recuperação
Com o tratamento correto, o prognóstico é bom. A maioria dos pacientes volta a fazer o que gosta de novo.
A recuperação é possível com a ajuda certa. O momento em que se busca ajuda é crucial. Ignorar os sintomas pode afetar a qualidade de vida.
Se você está sentindo fraqueza, procure um especialista. Agende uma consulta com Dr. Marcus Torres Lobo, especialista em dor, aqui. Com o diagnóstico certo e o tratamento adequado, a recuperação é possível para muitos.
FAQ – Perguntas Frequentes sobre Hérnia de Disco e Perda de Força
A perda de força na perna sempre indica uma hérnia de disco grave?
Não sempre. A perda de força muscular é um sinal importante que precisa de atenção rápida. A dor pode ser leve em hérnias menores. Mas a fraqueza muscular mostra que o nervo está pressionado.
Um especialista vai ver se você tem hérnia e como grave ela é. Cerca de 90% das pessoas melhoram com tratamento conservador. Mas a fraqueza é um sinal de alerta para cuidados especiais.
Quanto tempo devo esperar antes de procurar um médico se estou com fraqueza na perna?
Não espere muito tempo. Se a fraqueza na perna piorar, procure um médico logo. Sinais de emergência são perda de controle urinário, dormência genital e fraqueza nas pernas.
Esses sinais podem indicar uma síndrome da cauda equina. É uma emergência que precisa de atenção rápida para evitar danos permanentes.
Qual é a diferença entre hérnia de disco L5-S1 e outras hérnias lombares?
A hérnia L5-S1 é a mais comum, afetando 45-50% das pessoas. Ela pressiona os nervos que controlam o pé e tornozelo. Isso causa dificuldade para levantar o pé e fraqueza.
Outras hérnias também podem causar problemas nas pernas. Mas o padrão de fraqueza e dormência varia de acordo com o nervo afetado.
A ressonância magnética sempre mostra a hérnia de disco?
A ressonância magnética é o melhor exame para ver hérnias. Mas é importante que o médico veja os resultados junto com seus sintomas. Muitas vezes, pessoas com hérnias menores sentem dor, mas outras com hérnias maiores não sentem nada.
Um especialista vai analisar tudo para saber a gravidade da sua hérnia. Isso ajuda a decidir o melhor tratamento.
Quanto tempo devo esperar antes de procurar um médico se estou com fraqueza na perna?
Não espere muito tempo. Se a fraqueza na perna piorar, procure um médico logo. Sinais de emergência são perda de controle urinário, dormência genital e fraqueza nas pernas.
Esses sinais podem indicar uma síndrome da cauda equina. É uma emergência que precisa de atenção rápida para evitar danos permanentes.
Qual é a diferença entre hérnia de disco L5-S1 e outras hérnias lombares?
A hérnia L5-S1 é a mais comum, afetando 45-50% das pessoas. Ela pressiona os nervos que controlam o pé e tornozelo. Isso causa dificuldade para levantar o pé e fraqueza.
Outras hérnias também podem causar problemas nas pernas. Mas o padrão de fraqueza e dormência varia de acordo com o nervo afetado.
A ressonância magnética sempre mostra a hérnia de disco?
A ressonância magnética é o melhor exame para ver hérnias. Mas é importante que o médico veja os resultados junto com seus sintomas. Muitas vezes, pessoas com hérnias menores sentem dor, mas outras com hérnias maiores não sentem nada.
Um especialista vai analisar tudo para saber a gravidade da sua hérnia. Isso ajuda a decidir o melhor tratamento.
Como diferenciar a limitação de movimento causada pela dor da verdadeira fraqueza muscular?
A dor pode limitar o movimento, mas não é a fraqueza muscular. A fraqueza muscular é quando o músculo não responde ao cérebro. O médico vai testar isso com movimentos específicos.
Se você não consegue fazer o movimento, isso indica fraqueza muscular. Isso é um sinal de alerta para cuidados especiais.
A cirurgia de hérnia de disco é sempre necessária quando há perda de força?
Não sempre. Muitas vezes, tratamento conservador ajuda. Mas a fraqueza muscular pode precisar de cirurgia. O especialista vai decidir o melhor caminho.
Se você tiver déficit motor progressivo, a cirurgia pode ser necessária. Ela pode ajudar a evitar danos neurológicos permanentes.
Quanto tempo leva para recuperar a força muscular após tratamento de hérnia de disco?
O tempo de recuperação varia. Depende da gravidade da hérnia e da resposta ao tratamento. Alguns melhoram em semanas, outros em meses.
Após a cirurgia, a recuperação leva de 3 a 6 meses. O nervo precisa de tempo para se recuperar. O acompanhamento com especialista é essencial.
Infiltração na coluna é segura e realmente funciona para hérnia de disco?
As infiltrações epidurais são seguras quando feitas por especialista. Elas reduzem a inflamação ao redor do nervo. Isso pode aliviar a dor por semanas a meses.
Elas não removem a hérnia, mas ajudam na reabilitação. A infiltração é feita com precisão, usando fluoroscopia ou ultrassom.
Posso fazer exercícios se tenho hérnia de disco com perda de força na perna?
Sim, mas com cuidado. A atividade física ajuda no tratamento. Mas é importante fazer exercícios adequados e com supervisão de fisioterapeuta.
Evite exercícios que possam piorar a hérnia. Exercícios de baixo impacto são recomendados. Isso ajuda na recuperação.
A hérnia de disco pode voltar após o tratamento?
Sim, há risco de recorrência. Cerca de 5-15% das pessoas têm recorrência após tratamento conservador. E 5-10% após cirurgia.
Manter a musculatura da coluna forte ajuda a prevenir recorrência. O acompanhamento com especialista é importante para monitorar a recorrência.
Tratamentos alternativos como acupuntura e quiropraxia funcionam para hérnia de disco?
Sim, mas com cautela. A acupuntura pode ajudar a controlar a dor. Mas a quiropraxia pode ser arriscada, especialmente em casos graves.
É importante falar com o médico antes de tentar tratamentos alternativos. Eles não substituem o tratamento médico em casos sérios.
Quanto tempo leva para recuperar a força muscular após tratamento de hérnia de disco?
O tempo de recuperação varia. Depende da gravidade da hérnia e da resposta ao tratamento. Alguns melhoram em semanas, outros em meses.
Após a cirurgia, a recuperação leva de 3 a 6 meses. O nervo precisa de tempo para se recuperar. O acompanhamento com especialista é essencial.
Medicamentos para dor causam dependência quando usados para hérnia de disco?
O risco de dependência varia. Medicamentos como paracetamol não causam dependência. Mas opioides podem ser problemáticos.
É importante usar medicamentos com cuidado. O tratamento de dor deve ser feito sob supervisão médica.
Qual a taxa de sucesso do tratamento conservador para hérnia de disco com ciática lombar?
Cerca de 90% das pessoas melhoram com tratamento conservador. Isso inclui medicação, fisioterapia e mudanças no estilo de vida.
Os resultados podem variar. Mas o tratamento conservador é a primeira opção. Cirurgia é considerada quando necessário.
Posso continuar trabalhando se tenho hérnia de disco com perda de força?
Isso depende do seu trabalho e da gravidade da hérnia. Trabalhos sedentários podem ser mantidos com mudanças. Mas atividades físicas intensas podem precisar de pausa.
É importante discutir com o médico como adaptar o trabalho. Assim, você pode continuar trabalhando sem riscos.
Hérnia de disco tem relação com idade ou pode afetar pessoas jovens?
Hérnia de disco pode ocorrer em qualquer idade. Mas as causas variam. Em jovens, é mais comum por trauma ou esforço excessivo.
Em idosos, a hérnia é mais comum por degeneração. Mas pessoas muito idosas têm menos hérnias agudas. Sintomas neurológicos precisam de atenção especial.
Existe relação entre peso corporal e risco de desenvolver hérnia de disco?
Sim, o peso excessivo aumenta o risco. Cada quilograma extra pressiona mais os discos. Isso acelera a degeneração.
Manter o peso saudável ajuda a prevenir hérnias. E também melhora a recuperação.
O tabagismo realmente influencia a saúde dos discos intervertebrais?
Sim, o tabagismo acelera a degeneração dos discos. A nicotina reduz o fluxo sanguíneo para a coluna. Isso prejudica a nutrição dos discos.
Fumantes têm maior risco de dor crônica e hérnias. Parar de fumar ajuda a prevenir piora da degeneração.