Muitas pessoas em Belém sofrem de dor nas costas. Isso é um grande motivo para procurar ajuda médica. A dor crônica limita o dia a dia, afetando a vida e a independência.
As clínicas especializadas em Belém têm soluções modernas para a dor nas costas. Elas usam tecnologia avançada e conhecimento médico. Assim, oferecem tratamentos feitos sob medida para cada caso.
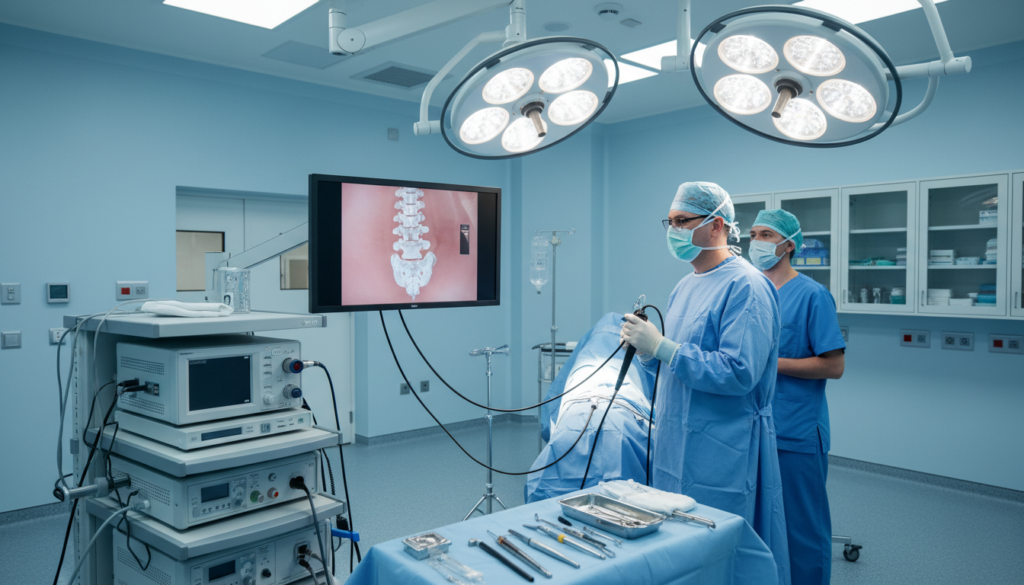
Uma técnica popular é a endoscopia minimamente invasiva. Ela usa uma pequena incisão, de 5-8mm. Isso ajuda a recuperar rápido, muitas vezes no mesmo dia.
Agende uma consulta agora mesmo com o Dr. Marcus Torres Lobo, especialista em dor. Você pode fazer isso neste link: https://form.respondi.app/45MWxiHe. Este artigo fala sobre as causas, como se diagnosticar e as opções de tratamento na região.
Principais Pontos sobre Tratamento de Dor nas Costas
- Belém tem clínicas com tecnologia de ponta para diagnóstico e tratamento
- As técnicas minimamente invasivas usam incisões pequenas, diminuindo o trauma cirúrgico
- A recuperação é rápida, permitindo alta hospitalar logo após o procedimento
- Pacientes mais velhos podem fazer cirurgia endoscópica, com avaliação adequada
- Os tratamentos são personalizados, combinando terapias conservadoras e procedimentos avançados
- Os especialistas em dor focam em melhorar a qualidade de vida dos pacientes
O que causa a dor nas costas?
As causas da dor nas costas são variadas. Elas incluem aspectos físicos, mecânicos e degenerativos que afetam a coluna. É crucial entender a origem do problema para escolher o tratamento certo. Cada caso é único, exigindo uma avaliação especializada.
Conhecer as causas ajuda a identificar sinais de alerta cedo. Isso permite buscar ajuda médica no momento certo, evitando problemas maiores.
Principais fatores envolvidos
O desgaste natural das estruturas da coluna é um grande problema. Com o tempo, os discos perdem água e elasticidade. Isso diminui sua capacidade de absorver impactos.
Em pessoas acima de 60 anos, os processos degenerativos são mais comuns. As articulações facetárias mudam, limitando a mobilidade e causando desconforto.
A sobrecarga mecânica ocorre quando a coluna suporta mais peso do que pode. Trabalhos que envolvem levantamento de cargas repetidas são um grande contribuinte para esse problema.
Fatores genéticos também têm um papel importante. Pessoas com histórico familiar de problemas vertebrais têm maior risco de desenvolver doenças semelhantes.
Impacto da má postura
A má postura mantida por períodos prolongados afeta a região lombar e cervical. Trabalhadores que ficam sentados por horas correm risco de dor crônica.
Sentar-se de forma incorreta pressiona os discos de maneira desigual. Isso acelera o processo degenerativo e pode causar lesões precoces.
Levantar objetos pesados de forma inadequada é outro risco significativo. Isso transfere toda a tensão para a região lombar.
Posições estáticas prolongadas diminuem a circulação sanguínea nas estruturas da coluna. Isso prejudica a nutrição dos tecidos e pode causar inflamações.
Lesões e doenças
A hérnia de disco lombar e cervical ocorre quando o material interno do disco sai e comprime raízes nervosas. Isso causa dor irradiada para pernas ou braços, dependendo da localização.
A estenose do canal vertebral reduz o espaço para a medula espinhal e nervos. Pacientes com essa condição sentem dor que piora ao caminhar e melhora ao sentar.
A artrose facetária gera dor localizada que piora com movimentos de extensão da coluna. Essa condição resulta do desgaste das pequenas articulações que conectam as vértebras.
Fraturas osteoporóticas podem ocorrer espontaneamente em pessoas com densidade óssea reduzida. Essas fraturas causam dor súbita e intensa, limitando as atividades diárias.
Quando tratamentos conservadores não ajudam, existem alternativas menos invasivas. A cirurgia de coluna endoscópica em idosos é uma opção para casos específicos. Ela é indicada para hérnia de disco que não responde a outras terapias.
Essa técnica endoscópica oferece recuperação mais rápida e menor risco de complicações em pacientes mais velhos.
Sintomas comuns da dor nas costas
Os sintomas dor nas costas podem variar muito. Eles dão pistas importantes sobre o que está acontecendo no corpo. Reconhecer esses sinais ajuda a entender melhor a dor e quando buscar ajuda médica.
Cada pessoa sente a dor de um jeito diferente. Mas, há padrões que ajudam a diagnosticar melhor. A intensidade, a duração e o tipo de dor são muito importantes para o tratamento.
Dor aguda vs. dor crônica
A distinção entre dor aguda e dor crônica é crucial na medicina. Ela não se baseia só na duração da dor. Também leva em conta o impacto na vida do paciente e o tratamento necessário.
A dor aguda surge de repente, geralmente por um movimento brusco ou esforço. Ela dura menos de seis semanas e costuma melhorar com tratamento simples. O paciente sabe exatamente quando a dor começou.
Com repouso, analgésicos e fisioterapia, a dor aguda melhora rapidamente. A recuperação é completa em algumas semanas, permitindo que o paciente volte às atividades normais.
Já a dor crônica dura mais de três meses. Ela afeta muito a vida diária, o trabalho e o sono. Essa dor está frequentemente ligada a problemas degenerativos na coluna.
Tratar a dor crônica requer um plano mais complexo. Inclui reabilitação física, medicamentos adequados e, às vezes, acompanhamento psicológico. Em casos específicos, podem ser necessários procedimentos mais invasivos.
“A dor crônica não tratada afeta não só o corpo, mas também o estado emocional e a qualidade de vida. Tratar cedo e corretamente evita que ela se torne crônica.”
| Característica | Dor Aguda | Dor Crônica |
|---|---|---|
| Duração | Menos de 6 semanas | Mais de 3 meses |
| Início | Súbito e identificável | Gradual ou persistente |
| Resposta ao tratamento | Rápida e favorável | Requer abordagem prolongada |
| Impacto funcional | Temporário e limitado | Significativo e contínuo |
| Abordagem terapêutica | Conservadora simples | Multidisciplinar complexa |
Sintomas associados
Os sintomas dor nas costas muitas vezes vêm com outros sinais. Esses sinais ajudam a entender melhor o problema. Eles mostram qual parte do corpo está afetada e a gravidade da situação.
Dor irradiada para as pernas indica compressão de raiz nervosa. Se a dor vai para o braço, pode ser compressão na região cervical. Esses padrões seguem os caminhos dos nervos.
Formigamento e dormência mostram que os nervos sensíveis estão sendo afetados. Esses sintomas podem ser intermitentes ou constantes. Saber onde eles ocorrem ajuda o médico a identificar o nervo afetado.
Perda de força muscular é um sinal de alerta. Pode indicar compressão nervosa séria. Dificuldade para levantar o pé ou segurar objetos é um sinal de que algo está muito errado. Esse sintoma pode piorar rapidamente se não for tratado.
A claudicação neurogênica é dor nas pernas que piora ao caminhar e melhora ao sentar. Esse sintoma pode indicar estenose do canal vertebral. Pacientes precisam parar frequentemente ao caminhar.
Rigidez matinal que dura mais de 30 minutos sugere inflamação. Dor que piora à noite ou não melhora com descanso também é um sinal de alerta. Esses sinais podem indicar condições graves que precisam de atenção especial.
Outros sintomas importantes incluem:
- Dificuldade para manter determinadas posições por períodos prolongados
- Sensação de choque elétrico descendo pela coluna ou membros
- Perda de controle da bexiga ou intestino (emergência médica)
- Febre associada à dor nas costas
- Perda de peso inexplicada junto com dor persistente
Em pacientes da terceira idade com sintomas persistentes, o tratamento conservador deve ser tentado primeiro. Se não houver resposta, a cirurgia minimamente invasiva coluna terceira idade pode ser considerada. Essa decisão é feita após exames de imagem detalhados.
Avaliar especialista ajuda a distinguir entre problemas leves e sérios. Sintomas neurológicos progressivos, perda de força acentuada ou dor incapacitante exigem atenção médica imediata. Reconhecer esses sinais cedo melhora muito o prognóstico.
Importância do diagnóstico correto
Um diagnóstico preciso muda o tratamento de problemas na coluna. Sem saber a causa da dor, o risco de terapias erradas aumenta. O diagnóstico dor nas costas eficaz evita tratamentos desnecessários e direciona o paciente para a solução mais adequada.
A avaliação começa com uma conversa detalhada entre médico e paciente. O especialista investiga características da dor, fatores que a desencadeiam e seu impacto no dia a dia. Essa etapa inicial já oferece pistas valiosas sobre a origem do problema.
O exame físico complementa essa investigação inicial. O médico avalia postura, mobilidade da coluna, força muscular e reflexos. Essa análise clínica orienta quais exames complementares serão necessários para confirmar a suspeita diagnóstica.
Métodos de diagnóstico
Os exames de imagem desempenham papel fundamental no diagnóstico dor nas costas. Cada modalidade oferece informações específicas que se complementam. A escolha depende da suspeita clínica e das características de cada caso.
As radiografias simples identificam alterações ósseas, alinhamento da coluna e espaços entre as vértebras. A ressonância magnética é o exame mais completo para visualizar discos, raízes nervosas, medula e tecidos moles. Já a tomografia computadorizada detalha estruturas ósseas com precisão superior.
Quando há contraindicação à ressonância magnética, a tomografia se torna uma alternativa importante. Em casos específicos, a eletroneuromiografia avalia a função dos nervos e músculos. Esse exame identifica lesões nervosas que podem não aparecer em exames de imagem.
A correlação clínico-radiológica é essencial antes de qualquer indicação de procedimento. Isso significa confirmar que os sintomas do paciente correspondem aos achados dos exames. Essa análise criteriosa inclui:
- Revisão detalhada de todos os exames de imagem disponíveis
- Análise de comorbidades que possam influenciar o tratamento
- Estimativa de risco anestésico em casos cirúrgicos
- Avaliação do impacto funcional da dor na vida do paciente
Quando procurar um especialista
Muitas pessoas têm dúvida sobre o momento certo de buscar avaliação especializada. Alguns sinais indicam a necessidade de consulta urgente com um especialista em coluna. Reconhecer esses sinais evita complicações e garante tratamento adequado.
Procure um especialista se a dor persiste por mais de quatro semanas apesar do tratamento inicial. A dor irradiada para braços ou pernas também merece atenção especial. Perda de força muscular, formigamento ou alteração de sensibilidade são sinais de alerta importantes.
Situações específicas exigem avaliação imediata. Pacientes com antecedente de câncer, trauma significativo ou perda de peso inexplicada devem buscar avaliação especializada rapidamente. O uso prolongado de corticoides também aumenta o risco de complicações na coluna.
Para pessoas idosas, a atenção deve ser redobrada. Quando a dor compromete a marcha ou a independência funcional, a avaliação especializada é fundamental. Nesses casos, a endoscopia de coluna para pessoas idosas pode ser uma alternativa minimamente invasiva.
Este procedimento oferece vantagens específicas para pacientes com idade avançada. A endoscopia de coluna para pessoas idosas apresenta menores taxas de complicação e recuperação mais rápida quando bem indicada. A avaliação cuidadosa determina quais pacientes se beneficiam dessa abordagem moderna.
Tratamentos disponíveis em Belém
Belém oferece tratamentos para dor nas costas, desde métodos tradicionais até tecnologias avançadas. A escolha do tratamento depende do diagnóstico, da intensidade da dor e da resposta às terapias iniciais. Primeiro, sempre tenta-se o tratamento conservador antes de procedimentos mais invasivos.
As clínicas da cidade criam planos terapêuticos personalizados. Isso aumenta as chances de recuperação completa e duradoura.
Fisioterapia
A fisioterapia em Belém é essencial para tratar a dor nas costas. Os fisioterapeutas usam técnicas especializadas, alongamentos e fortalecimento muscular para aliviar a dor e melhorar a mobilidade.
Os programas de reabilitação incluem exercícios para o core. Esses exercícios fortalecem os músculos do abdômen e da região lombar. Eles atuam como um “corsé natural” durante as atividades diárias.
Alongamento da cadeia posterior e fortalecimento dos glúteos são essenciais. Os exercícios corretos previnem recorrências e melhoram a vida a longo prazo.
Acupuntura
A acupuntura é uma técnica milenar que trabalha bem contra a dor crônica nas costas. Ela estimula pontos do corpo com agulhas para liberar analgésicos naturais.
Além disso, a acupuntura diminui a inflamação e melhora a circulação. Muitos pacientes sentem alívio quando a acupuntura é usada junto com fisioterapia e exercícios.
As sessões são indolores e relaxantes, durando de 30 a 60 minutos. A frequência depende da intensidade da dor e da resposta de cada paciente.
Exercícios terapêuticos
Os exercícios terapêuticos são cruciais para resultados duradouros na dor nas costas. Eles vão além da movimentação física, promovendo uma reeducação corporal completa.
O Pilates adaptado é muito eficaz, trabalhando força e flexibilidade. A hidroterapia é ideal para quem tem limitações de movimento, aproveitando as propriedades da água.
A RPG (Reeducação Postural Global) corrige desequilíbrios musculares. O treinamento funcional prepara o corpo para o dia a dia, reduzindo o risco de novas lesões.
Além das terapias conservadoras, Belém tem especialistas em bloqueios anestésicos e infiltrações guiadas por imagem. Para pacientes mais velhos, a cirurgia endoscópica pode ser segura em casos de compressão neural comprovada e tratamento conservador falhado.
Agende uma consulta com o Dr. Marcus Torres Lobo especialista em dor no link: https://form.respondi.app/45MWxiHe. Assim, você avaliará qual tratamento é melhor para você.
Clínicas de referência em Belém
Em Belém, as clínicas de coluna têm profissionais experientes e tecnologia avançada. Elas oferecem um atendimento completo aos pacientes. A cidade tem instituições especializadas que usam infraestrutura moderna e equipes multidisciplinares para tratar a dor nas costas.
Essas clínicas têm desde consultas especializadas até procedimentos minimamente invasivos. O foco é sempre o bem-estar do paciente e resolver o problema de forma definitiva.
Centros especializados com expertise comprovada
As principais instituições de saúde da região investem em formação de seus profissionais. Muitos especialistas têm treinamento em centros nacionais e internacionais. Isso garante que eles estejam sempre atualizados nas melhores práticas.
O atendimento dessas clínicas é humanizado. As equipes incluem médicos especialistas em dor, fisioterapeutas, acupunturistas e profissionais de educação física. Essa abordagem integrada permite criar planos de tratamento personalizados para cada caso.
“A excelência no tratamento da dor depende tanto da tecnologia disponível quanto da capacitação da equipe médica em interpretar e aplicar essas ferramentas com precisão.”
As clínicas de referência fazem uma avaliação completa do paciente. Isso inclui análise detalhada do histórico clínico, exame físico minucioso e exames complementares quando necessário. Esse cuidado inicial é essencial para estabelecer o diagnóstico correto.
Recursos tecnológicos de última geração
As clínicas de coluna em Belém têm tecnologia avançada para diagnóstico e tratamento. Equipamentos modernos permitem identificar a origem da dor com precisão e intervir de forma eficaz.
Os recursos de diagnóstico por imagem incluem ressonância magnética de alta resolução e tomografia computadorizada de última geração. Essas tecnologias revelam detalhes anatômicos essenciais para o planejamento terapêutico adequado.
Para procedimentos intervencionistas, as clínicas têm salas equipadas com fluoroscopia. Este sistema de raio-X em tempo real guia bloqueios e infiltrações com extrema precisão. A tecnologia de radiofrequência permite modulação da dor em casos selecionados.
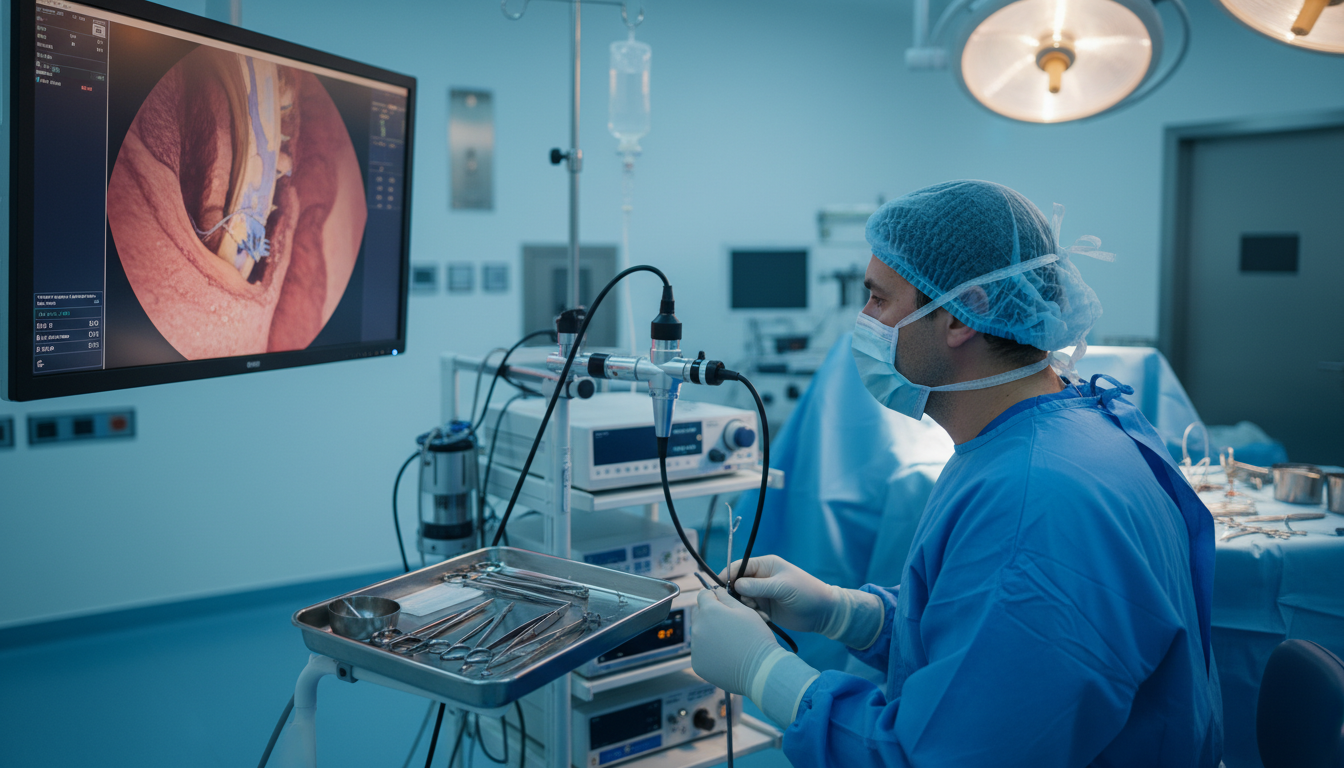
O tratamento endoscópico coluna vertebral idosos é uma das inovações mais significativas. Este procedimento utiliza endoscópio com câmera de alta definição que projeta imagens ampliadas em monitor de alta resolução.
A técnica endoscópica oferece vantagens importantes:
- Incisão mínima: apenas 5 a 8 milímetros, reduzindo trauma tecidual
- Preservação estrutural: músculos e ligamentos permanecem intactos
- Recuperação acelerada: retorno às atividades em tempo reduzido
- Menor dor pós-operatória: devido ao mínimo dano aos tecidos
- Internação breve: muitos pacientes recebem alta no mesmo dia
Durante o procedimento, a irrigação contínua mantém o campo cirúrgico limpo. Isso reduz o risco de infecção e melhora a visualização das estruturas.
Instrumentais finos permitem descompressão dirigida das raízes nervosas. O cirurgião remove fragmentos de disco ou trechos ósseos que causam compressão, tudo através de acesso minimamente invasivo.
| Tecnologia | Aplicação principal | Vantagem específica | Indicação típica |
|---|---|---|---|
| Ressonância magnética | Diagnóstico detalhado de discos e nervos | Visualização precisa de tecidos moles | Hérnias discais e lesões neurológicas |
| Fluoroscopia | Guia para bloqueios e infiltrações | Visualização em tempo real | Procedimentos intervencionistas guiados |
| Endoscopia espinhal | Cirurgia minimamente invasiva | Preservação de estruturas anatômicas | Descompressão neural em idosos |
| Radiofrequência | Modulação da percepção dolorosa | Alívio prolongado sem cirurgia | Dor facetária e sacroilíaca |
Escolher uma clínica para tratar a dor nas costas exige atenção a alguns aspectos. A qualificação da equipe médica deve ser comprovada por certificações e especializações reconhecidas.
A disponibilidade de tecnologias modernas garante acesso aos melhores métodos diagnósticos e terapêuticos. Mas o mais importante é a abordagem centrada no paciente, que considera suas necessidades individuais e expectativas realistas.
As clínicas de referência em Belém mostram seu compromisso com a excelência. Elas investem em equipamentos e capacitação profissional. Esse diferencial se traduz em melhores resultados e maior satisfação dos pacientes tratados.
Agendamento de consultas
Agendar uma consulta com um especialista em dor é mais do que aliviar a dor de imediato. É um compromisso com um tratamento baseado em um diagnóstico preciso. Muitas pessoas tentam lidar com a dor por conta própria ou usam remédios sem receita. No entanto, isso pode esconder problemas sérios e atrasar a recuperação.
Contatar um especialista qualificado é o primeiro passo para soluções eficazes e seguras. Eles consideram seu histórico médico, exames anteriores e detalhes únicos de cada caso. Esse cuidado individualizado é crucial para o sucesso do tratamento.
Especialista oferece diagnóstico preciso e tratamento direcionado
A coluna vertebral é complexa e a dor pode ter várias causas. Um especialista em dor ou coluna vertebral tem treinamento para entender essas causas e interpretar exames de imagem. Embora médicos gerais sejam importantes no início, os especialistas têm conhecimento avançado das técnicas mais modernas.
Para pacientes idosos, essa expertise é ainda mais importante. Condições como hipertensão e diabetes exigem um planejamento terapêutico cuidadoso. A avaliação presencial ou virtual permite revisar exames anteriores e ajustar o tratamento quando necessário.
O especialista também tem experiência em casos complexos que podem exigir tratamentos minimamente invasivos. Em casos específicos, o procedimento endoscópico coluna em pacientes idosos pode ser seguro. A decisão compartilhada entre médico e paciente aumenta a segurança e a satisfação com os resultados.
Durante a consulta médico coluna Belém, o profissional avalia diversos aspectos:
- Histórico detalhado de sintomas e tratamentos anteriores
- Análise completa de exames de imagem e laboratoriais
- Avaliação física para identificar limitações de movimento
- Planejamento personalizado de tratamento conservador ou intervencionista
- Orientações específicas sobre preparo e reabilitação
Plataformas digitais facilitam acesso ao especialista
As facilidades de agendamento online tornaram o acesso mais rápido e conveniente. Você pode escolher data e horário que melhor se encaixam na sua rotina. O sistema elimina filas de espera e confirma imediatamente.
O agendamento online também permite preencher informações preliminares com calma. Você pode listar seus sintomas, medicações em uso e dúvidas principais antes da consulta. Lembretes automáticos reduzem faltas e otimizam o tempo de todos.
Quando apropriado, teleconsultas oferecem comodidade adicional. São úteis para pacientes com dificuldade de locomoção ou que moram longe.
Agende uma consulta agora mesmo com o Dr. Marcus Torres Lobo, especialista em dor, neste link: https://form.respondi.app/45MWxiHe
Durante sua consulta médico coluna Belém, leve todos os exames de imagem já realizados. Prepare uma lista completa das medicações em uso e um relato detalhado sobre quando a dor começou. Essas informações permitem uma avaliação completa e personalizada, direcionando o tratamento mais adequado para seu caso.
Dr. Marcus Torres Lobo: o especialista em dor
O Dr. Marcus Torres Lobo é um especialista em dor em Belém. Ele mistura conhecimento científico com cuidado humano. Como especialista dor Belém, busca sempre a melhor clínica e usa métodos modernos. Pacientes com dor crônica encontram nele um aliado para resultados duradouros.
Ele atende a muitos pacientes com tratamento dor crônica nas costas. Seja em casos simples ou complexos, sua experiência é vasta. Isso garante segurança e confiança no tratamento.
Experiência e formação
O Dr. Marcus Torres Lobo tem anos de estudo em medicina da dor. Ele se formou em medicina e fez residência em especialidade de dor. Também fez treinamentos em técnicas avançadas.
Ele se atualiza constantemente. Participa de congressos e cursos para estar sempre atualizado. Isso garante que ele use as melhores práticas clínicas.
Ele domina várias técnicas avançadas. Isso permite oferecer várias opções de tratamento. Entre elas estão:
- Bloqueios anestésicos para alívio direcionado da dor
- Infiltrações guiadas por ultrassom ou fluoroscopia
- Acupuntura médica integrada ao tratamento convencional
- Procedimentos endoscópicos minimamente invasivos quando indicados
- Prescrição racional de medicamentos analgésicos
Abordagem no tratamento de dor
Sua abordagem é centrada no paciente. Ele valoriza tanto o físico quanto o emocional. Cada consulta começa com uma história detalhada da dor.
Um exame físico minucioso complementa a avaliação. A análise de exames de imagem ajuda a fazer um diagnóstico preciso. Isso reduz o risco de tratamentos errados.
O tratamento é sempre personalizado. Pode incluir fisioterapia, medicação e mudanças no estilo de vida. Em casos mais complexos, pode ser necessário usar bloqueios anestésicos ou acupuntura.
Se os tratamentos conservadores não ajudam, ele discute os riscos cirurgia de coluna endoscópica terceira idade. Ele explica os benefícios e as alternativas disponíveis. A técnica minimamente invasiva é segura para o tratamento dor crônica.
A decisão compartilhada é fundamental. Envolver o paciente em todas as etapas melhora a recuperação. Isso fortalece a parceria entre médico e paciente.
Agende uma consulta com o Dr. Marcus Torres Lobo especialista em dor neste link: https://form.respondi.app/45MWxiHe. Assim, você receberá uma avaliação completa e um plano terapêutico personalizado. O caminho para aliviar a dor começa com uma avaliação profissional.
Cuidados pós-tratamento
Os cuidados após o tratamento são muito importantes. Eles ajudam a evitar que a dor volte e mantêm os bons resultados. É essencial seguir as orientações médicas com disciplina. A recuperação pós-cirurgia exige atenção especial para garantir cicatrização adequada e retorno seguro às atividades.
Cada tratamento tem seu próprio plano de recuperação. Pacientes que fizeram tratamentos conservadores devem continuar com os exercícios em casa. Quem passou por cirurgia segue um cronograma específico com etapas bem definidas.
Reabilitação e prevenção
A reabilitação e a prevenção são essenciais no período pós-tratamento. Para quem fez fisioterapia, continuar com os exercícios aprendidos é essencial para manter os benefícios. Exercícios de fortalecimento do core, alongamentos e correção postural devem ser parte da rotina diária.
Quem fez cirurgia de coluna endoscópica em idosos segue um protocolo de recuperação específico. A deambulação é orientada entre 4 e 5 horas após o procedimento. Isso ajuda a melhorar a circulação sanguínea e reduz o risco de complicações. A alta hospitalar geralmente ocorre no mesmo dia ou no dia seguinte, dependendo do progresso do paciente.
O paciente recebe orientações detalhadas sobre cuidados com o curativo, sinais de alerta e atividades permitidas. O retorno ao consultório acontece entre 10 e 16 dias para avaliar a ferida operatória, retirar pontos quando necessário e iniciar a fisioterapia. Esse acompanhamento ajuda a garantir que a recuperação siga o curso esperado.
A fisioterapia pós-operatória começa com mobilidade e controle da dor. Com o avanço, os exercícios focam em estabilidade do core, fortalecimento de glúteos e musculatura paravertebral. Alongamento da cadeia posterior também faz parte do programa de reabilitação da coluna.
O retorno ao trabalho geralmente ocorre por volta de 15 dias para atividades leves. Para tarefas que exigem mais esforço físico, o retorno é progressivo e sempre com supervisão médica. Respeitar esses prazos evita sobrecarga na coluna durante a cicatrização.
Estilo de vida saudável
Um estilo de vida saudável complementa a reabilitação e ajuda a manter os resultados. Pequenas mudanças no dia a dia podem trazer grandes benefícios para a saúde da coluna. Manter hábitos saudáveis reduz drasticamente o risco de novas crises de dor.
Os principais fatores de um estilo de vida favorável à saúde da coluna incluem:
- Peso corporal adequado: reduz sobrecarga nos discos intervertebrais e articulações da coluna
- Atividade física regular: fortalece músculos estabilizadores e melhora flexibilidade
- Abandono do tabagismo: melhora circulação sanguínea e acelera cicatrização
- Controle de estresse: reduz tensão muscular e previne contraturas
- Sono de qualidade: colchão adequado e posição confortável favorecem recuperação noturna
- Hidratação e alimentação equilibrada: contribuem para saúde dos discos e tecidos
Seguir as orientações médicas e fisioterapêuticas aumenta consideravelmente as chances de sucesso. A combinação entre reabilitação adequada e mudanças no estilo de vida oferece os melhores resultados a longo prazo. O comprometimento do paciente com seu próprio cuidado faz a diferença entre uma recuperação completa e recorrências futuras.
Dicas para evitar dores nas costas
A prevenção dor nas costas começa com pequenas mudanças. Essas mudanças protegem a saúde da coluna. Elas são mais eficazes e menos custosas do que tratar episódios recorrentes.
Muitas pessoas sofrem com dores por manter posturas inadequadas. A boa notícia é que pequenas mudanças fazem grande diferença. Vamos explorar as principais estratégias para manter sua coluna saudável.
Ergonomia no trabalho
O ambiente profissional é crucial para a saúde da coluna. Quem passa horas sentado ou em pé deve cuidar da ergonomia. A postura correta no trabalho previne sobrecargas e tensões musculares desnecessárias.
Para quem trabalha em escritório, algumas recomendações são essenciais:
- Ajuste a altura da cadeira para que os pés fiquem apoiados no chão e os joelhos formem ângulo de 90 graus
- Posicione o monitor na altura dos olhos, a cerca de um braço de distância
- Mantenha o teclado e mouse próximos para evitar esticar os braços
- Use apoio lombar ou almofada na região inferior das costas
- Levante-se e movimente-se a cada 50 minutos, fazendo pequenas pausas para alongar
Profissionais que trabalham em pé também precisam de cuidados específicos. Alterne o apoio entre as pernas regularmente. Use calçados confortáveis e evite saltos altos por períodos prolongados.
Mantenha um pé elevado em pequeno apoio alternadamente para reduzir a pressão lombar. Evite inclinar-se para frente repetidamente sem dobrar os joelhos.
Ao levantar peso, a técnica adequada é crucial para proteger a coluna:
- Dobre os joelhos e mantenha as costas retas
- Segure o objeto próximo ao corpo
- Evite torcer o tronco enquanto carrega peso
- Peça ajuda para objetos muito pesados
Exercícios para fortalecimento
Os exercícios coluna são essenciais para prevenir dores. Fortalecer os músculos da coluna ajuda a sustentar a estrutura vertebral. Exercícios de estabilização do core são particularmente importantes.
Movimentos como prancha abdominal, ponte de glúteo e bird dog fortalecem músculos profundos. Esses músculos estabilizadores protegem a coluna durante atividades diárias. A prática regular melhora o equilíbrio e a consciência corporal.
Alongamentos da cadeia posterior também são fundamentais para a saúde da coluna:
- Alongamento de isquiotibiais melhora a flexibilidade das pernas
- Alongamento de panturrilhas reduz tensão na região lombar
- Alongamento lombar suave alivia rigidez muscular
O fortalecimento de glúteos e abdômen ajuda a distribuir melhor as cargas sobre a coluna. Pilates e yoga promovem consciência corporal, equilíbrio e força de maneira integrada. Essas práticas ensinam padrões de movimento mais seguros para o dia a dia.
Caminhadas regulares mantêm a mobilidade e o condicionamento cardiovascular. A hidroterapia é excelente para quem já teve episódios de dor, pois permite exercício sem impacto. A água proporciona resistência natural enquanto protege as articulações.
Mesmo para quem considera futuramente cirurgia minimamente invasiva coluna terceira idade, manter a musculatura forte melhora os resultados. A postura correta e o condicionamento físico facilitam a recuperação pós-procedimento. Pacientes preparados fisicamente apresentam retorno mais rápido às atividades.
Comece devagar e respeite seus limites individuais. Se possível, conte com orientação de profissional de educação física ou fisioterapeuta. Esses especialistas montam programas seguros e eficazes adaptados às suas necessidades específicas.
O objetivo é tornar a atividade física um hábito sustentável e prazeroso. Com consistência, você notará melhorias na postura, redução de tensões e maior qualidade de vida. A prevenção é sempre o melhor caminho para uma coluna saudável.
Considerações finais sobre tratamento
Viver sem dor nas costas exige dedicação e paciência. Os melhores resultados vêm da parceria entre paciente e médico. Escolher bem cada procedimento ajuda a evitar complicações e melhora os resultados.
Importância de um acompanhamento contínuo
O tratamento da dor crônica não acaba na primeira consulta. É essencial ter consultas regulares. Isso permite ver como o tratamento está indo, ajustar as estratégias e detectar problemas cedo.
Esse acompanhamento contínuo ajuda na recuperação e previne a dor de voltar. Pacientes que se mantêm ativos em suas consultas se sentem mais satisfeitos. A decisão de fazer procedimentos, como a endoscopia de coluna, deve ser feita com cuidado e em conjunto com o médico.
Técnicas menos invasivas podem trazer grande alívio se usadas corretamente. É crucial se preparar bem e seguir a reabilitação. Seu envolvimento ativo é fundamental para os melhores resultados.
A qualidade de vida melhora quando você segue as orientações do médico. Praticar exercícios e ir às consultas ajuda muito. O objetivo é aliviar a dor e recuperar a função.
Marque uma consulta com Dr. Marcus Torres Lobo, especialista em dor, neste link: https://form.respondi.app/45MWxiHe. Comece seu caminho para o bem-estar.
FAQ
Idosos podem fazer cirurgia de coluna por endoscopia?
Sim, idosos podem fazer cirurgia de coluna por endoscopia. É importante que sejam bem avaliados. A cirurgia é segura para quem não melhorou com tratamentos anteriores.
Usa-se uma pequena incisão, preservando músculos e ligamentos. Isso resulta em menos dor e recuperação mais rápida. Mas, é essencial que o paciente esteja bem de saúde.
A decisão deve ser feita com cuidado. É importante considerar os riscos e benefícios da cirurgia.
Qual a diferença entre dor aguda e dor crônica nas costas?
A dor aguda surge de repente e dura menos de seis semanas. Ela geralmente melhora com repouso e analgésicos. Já a dor crônica dura mais de três meses e afeta o dia a dia.
A dor crônica pode precisar de tratamento mais complexo. É importante saber a diferença para escolher o tratamento certo.
Quais são os principais métodos de diagnóstico para dor nas costas?
Para diagnosticar a dor nas costas, usa-se história clínica e exame físico. Também são importantes os exames de imagem.
Os exames de imagem ajudam a ver alterações na coluna. A ressonância magnética é o mais usado para ver discos e raízes nervosas. A combinação de tudo ajuda a fazer um diagnóstico preciso.
Quando devo procurar um especialista para dor nas costas?
Procure um especialista se a dor persistir por mais de quatro semanas. Se a dor irradiar para braços ou pernas, ou se houver perda de força, é sinal de alerta.
Idosos devem buscar ajuda se a dor afetar a marcha ou a independência. A avaliação especializada ajuda a encontrar o tratamento certo.
A fisioterapia realmente ajuda no tratamento da dor nas costas?
Sim, a fisioterapia é essencial para tratar a dor nas costas. Ela melhora a mobilidade e reduz a dor. Os exercícios são personalizados para cada paciente.
A fisioterapia é importante tanto para tratamento quanto para reabilitação pós-operatória. Ela ajuda a recuperar a força e a mobilidade.
Quanto tempo dura a recuperação após cirurgia endoscópica de coluna?
A recuperação após a cirurgia endoscópica é rápida. A deambulação começa logo após o procedimento. A alta hospitalar ocorre geralmente no mesmo dia.
O retorno ao trabalho leva cerca de 15 dias. A fisioterapia pós-operatória ajuda na recuperação e na prevenção de complicações.
Quais são os riscos da cirurgia endoscópica de coluna para idosos?
Os riscos da cirurgia endoscópica são menores do que as técnicas abertas. A técnica minimamente invasiva reduz sangramento e infecção. A recuperação é mais rápida.
É importante que o paciente esteja bem de saúde antes da cirurgia. A avaliação pré-operatória ajuda a minimizar riscos.
A acupuntura funciona para dor crônica nas costas?
Sim, a acupuntura é eficaz contra a dor crônica nas costas. Ela estimula pontos do corpo para aliviar a dor. Muitos pacientes relatam melhora significativa.
A acupuntura é uma opção segura para quem busca tratamentos alternativos. Ela é especialmente útil para idosos.
Como posso prevenir dores nas costas no dia a dia?
Para prevenir dor nas costas, é importante cuidar da postura e do movimento. Mantenha-se ativo e faça exercícios de fortalecimento.
Evite levantar peso pesado e use equipamentos adequados para carregar. Além disso, tenha um estilo de vida saudável.
Por que o acompanhamento médico contínuo é importante após o tratamento?
O acompanhamento médico é essencial para monitorar o progresso do tratamento. É importante ajustar o tratamento conforme necessário.
Ele ajuda a prevenir complicações e a manter a dor sob controle. O acompanhamento também oferece suporte emocional.
Qual a idade limite para realizar cirurgia endoscópica de coluna?
Não há idade limite para a cirurgia endoscópica de coluna. A decisão leva em conta a condição geral do paciente, não apenas a idade.
Pacientes mais velhos podem ser candidatos se estiverem bem de saúde. A avaliação pré-operatória é crucial para garantir a segurança do procedimento.
Quais exercícios são mais indicados para fortalecer a coluna?
Exercícios que fortalecem o core e a estabilização muscular são essenciais. Prancha abdominal, ponte de glúteo e alongamentos da cadeia posterior são recomendados.
Exercícios de fortalecimento de glúteos e abdômen também ajudam. Pilates, yoga e hidroterapia são ótimas opções para manter a coluna forte.
Como funciona o agendamento de consulta com especialista em dor?
Agendar uma consulta com especialista em dor é fácil e rápido. Plataformas digitais permitem escolher data e horário convenientes.
É importante preencher informações sobre o histórico de saúde. Isso ajuda o especialista a preparar-se melhor para a consulta.
Quais tecnologias são utilizadas nas cirurgias endoscópicas de coluna?
As cirurgias endoscópicas utilizam tecnologias avançadas. O endoscópio com câmera de alta definição permite visualizar as estruturas neurais com precisão.
A irrigação contínua e a fluoroscopia (raio-X em tempo real) garantem a segurança do procedimento. A técnica minimamente invasiva preserva músculos e estruturas ósseas.
Quais sintomas indicam necessidade urgente de avaliação médica?
Sintomas como perda de força nas pernas, formigamento ou dor intensa são sinais de alerta. A dor irradiada para braços ou pernas também é um sinal de preocupação.
Idosos devem buscar ajuda se a dor afetar a marcha ou a independência. A avaliação médica urgente é essencial para evitar complicações.