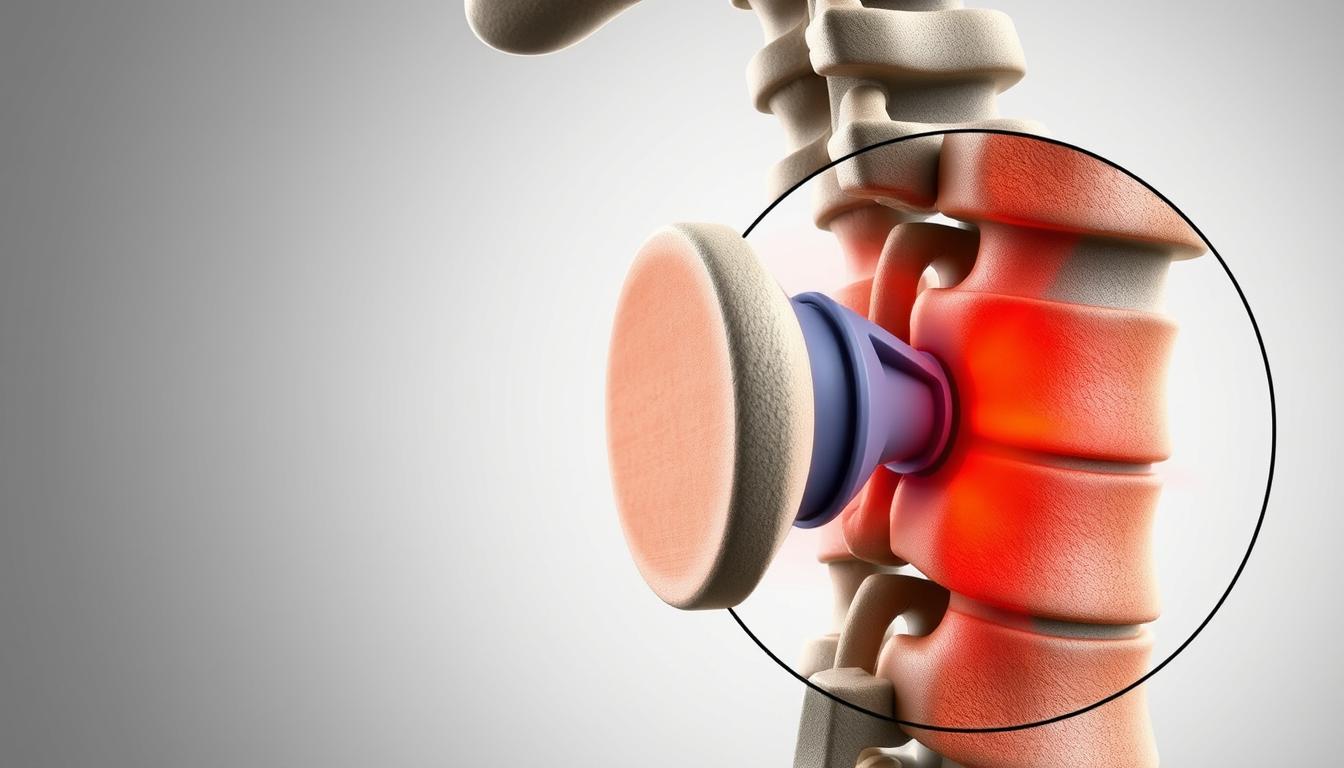
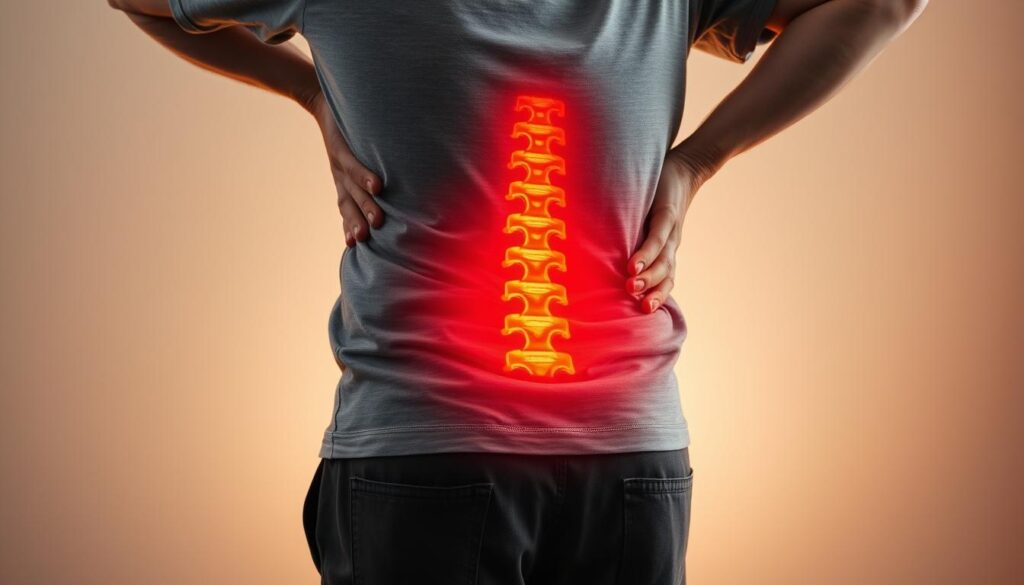
A dor ciática afeta 40% dos adultos em algum momento. Ela causa desconforto que vai da região lombar até as pernas. Isso pode afetar muito as atividades do dia a dia.
Antes, o tratamento era com medicamentos e, às vezes, cirurgia. Agora, as novas tecnologias mudaram tudo. Elas oferecem alívio rápido e com menos riscos.
As novidades incluem laserterapia, neuroestimulação e aplicativos de reabilitação. A inteligência artificial e a realidade virtual também são usadas. Essas soluções tecnológicas não só aliviam a dor. Elas também ajudam a curar o problema de verdade.
Este artigo mostra como a medicina moderna usa essas tecnologias. O objetivo é melhorar a vida dos pacientes. É essencial buscar ajuda médica para um tratamento que realmente funcione.
Principais Pontos
- A dor ciática crônica afeta 40% dos adultos, causando impacto significativo nas atividades diárias
- Tecnologias modernas oferecem alternativas minimamente invasivas e seguras aos tratamentos tradicionais
- Laserterapia, neuroestimulação e inteligência artificial são algumas das inovações disponíveis atualmente
- Esses métodos atuam nas causas da dor, não apenas nos sintomas superficiais
- Tratamentos tecnológicos promovem regeneração tecidual e recuperação mais rápida
- É fundamental buscar orientação médica especializada para tratamento personalizado e eficaz
1. Compreendendo a Dor Ciática Crônica na Era Digital
Na era digital, entender a dor ciática crônica ajuda os pacientes a encontrar tratamentos mais eficazes. As inovações tecnológicas tornaram esse conhecimento mais acessível.
É essencial saber o que é a dor ciática crônica e por que ela afeta muitas pessoas. A combinação de conhecimento médico e tecnologia digital está mudando o tratamento da dor crônica.
O Que é a Dor Ciática Crônica
A ciática ocorre quando o nervo ciático é pressionado ou irritado. Esse nervo vai da região lombar até os pés. A dor pode variar de leve a aguda em queimação.
Os sintomas comuns incluem dor que se estende da zona lombar para as nádegas e até os pés. A dor pode ser leve ou muito forte.
Os sintomas mais comuns incluem:
- Dor que se irradia da região lombar até os pés, normalmente afetando apenas um lado do corpo
- Sensação de formigamento ou queimação ao longo do trajeto do nervo
- Fraqueza muscular na perna afetada, dificultando movimentos simples
- Dificuldade para permanecer em pé ou caminhar por períodos prolongados
- Agravamento da dor ao sentar, tossir ou espirrar
A dor ciática crônica dura mais de três meses. Isso a diferencia da ciática aguda, que geralmente cura em semanas. Por isso, o tratamento crônico é mais complexo.
As causas comuns incluem hérnia de disco e estenose espinal. Essas condições comprimem o nervo ciático.
Outras causas incluem crescimento ósseo anormal e tumores na coluna. Cada caso precisa de um tratamento específico.
Fatores de risco importantes:
- Idade avançada, devido ao desgaste natural dos discos vertebrais
- Obesidade, que aumenta a pressão sobre a coluna vertebral
- Sedentarismo e falta de exercício físico regular
- Diabetes, que pode danificar os nervos periféricos
- Atividades profissionais que exigem esforço repetitivo das costas
- Má qualidade do colchão e postura inadequada durante o sono
A dor ciática pode ser leve ou muito forte. Ela afeta a vida diária dos pacientes, dificultando atividades simples.
Por Que a Tecnologia Está Transformando o Tratamento
A tecnologia digital está mudando o tratamento da dor ciática crônica. As terapias digitais para dor no nervo ciático são um grande avanço.
As novas tecnologias permitem tratamentos mais precisos e menos invasivos. Elas têm menos efeitos colaterais e ajudam a recuperar mais rápido.
Os dispositivos médicos para ciática crônica permitem monitorar a condição do paciente continuamente. Isso ajuda a ajustar o tratamento em tempo real.
A tecnologia permite tratamentos personalizados. Algoritmos avançados usam dados do paciente para criar tratamentos sob medida.
Vantagens das soluções tecnológicas:
- Maior autonomia do paciente no gerenciamento da sua condição diária
- Redução da dependência de medicamentos analgésicos potencialmente viciantes
- Acesso a especialistas através de plataformas de telemedicina
- Coleta objetiva de dados sobre evolução e resposta ao tratamento
- Intervenções preventivas baseadas em padrões identificados por sensores inteligentes
A combinação de inteligência artificial e dispositivos vestíveis está criando sistemas de saúde integrados. Esses sistemas dão feedback contínuo aos profissionais de saúde.
As terapias digitais tornam o acesso a tratamentos especializados mais fácil. Pacientes em áreas remotas podem receber orientação sem precisar se deslocar.
| Aspecto | Tratamentos Tradicionais | Abordagens Tecnológicas | Benefício Principal |
|---|---|---|---|
| Monitoramento | Consultas periódicas espaçadas | Acompanhamento contínuo 24/7 | Detecção precoce de complicações |
| Personalização | Protocolos padronizados | Tratamentos customizados por IA | Maior taxa de sucesso terapêutico |
| Acesso | Presencial em clínicas especializadas | Remoto via telemedicina | Eliminação de barreiras geográficas |
| Invasividade | Procedimentos cirúrgicos frequentes | Dispositivos não invasivos | Recuperação mais rápida |
| Autonomia | Dependência de profissionais | Autogerenciamento assistido | Empoderamento do paciente |
A integração de tecnologias vestíveis com aplicativos terapêuticos melhora continuamente o tratamento. Os dados coletados ajudam a criar tratamentos mais eficazes.
A gamificação das terapias aumenta a adesão ao tratamento. Os exercícios interativos fazem os pacientes se engajarem e manterem o tratamento.
Os dispositivos modernos também economizam dinheiro a longo prazo. Embora o investimento inicial seja alto, a redução de custos com consultas e procedimentos invasivos é significativa.
A transformação digital no tratamento da ciática crônica não substitui a relação médico-paciente. Ela fortalece essa conexão ao fornecer dados objetivos e permitir intervenções mais precisas.
2. O Papel da Tecnologia no Tratamento da Dor Ciática Crônica
A tecnologia mudou muito o tratamento da dor ciática crônica. Agora, há soluções eficazes sem a necessidade de muitos medicamentos ou cirurgias.
Hoje, a medicina oferece recursos que mudam a forma como tratamos a dor. Esses métodos combinam ciência e cuidado humano, melhorando os resultados e a recuperação.
Com as novas tecnologias, os médicos podem ver com exatidão milimétrica onde está a compressão nervosa. Isso ajuda a tratar diretamente o problema, não só os sintomas.
Como a Inovação Médica Revoluciona o Alívio da Dor
A inovação médica mudou muito o tratamento da ciática. Agora, os especialistas podem fazer coisas que antes eram impossíveis.
As injeções guiadas por ultrassom são um exemplo. O médico vê em tempo real o nervo ciático. Isso ajuda a aplicar medicamentos exatamente no lugar certo, melhorando a eficácia e reduzindo efeitos colaterais.
A radiofrequência usa calor para aliviar a dor. É feita fora do hospital, e o paciente pode voltar para casa no mesmo dia. Isso traz alívio que pode durar meses ou anos.
Outra tecnologia importante é o uso de raio-x fluoroscópico em procedimentos. Isso dá imagens dinâmicas em tempo real, ajudando a colocar as agulhas e dispositivos terapêuticos no lugar certo.
As terapias regenerativas também são um avanço. O Plasma Rico em Plaquetas (PRP) e as células-tronco ajudam o corpo a se curar. Elas estimulam a reparação de danos nos discos e nervos.
A terapia por ondas de choque usa pulsos acústicos para aliviar a dor. É não invasiva, não dói e geralmente leva poucas sessões para trazer resultados duradouros.
A estimulação magnética transcraniana é outra inovação. Ela modula a percepção da dor no cérebro, ajudando em casos difíceis.
Benefícios das Abordagens Tecnológicas Versus Tratamentos Tradicionais
Comparar métodos antigos com os novos mostra grandes diferenças. As novas abordagens melhoram a recuperação do paciente de várias maneiras.
Os tratamentos antigos muitas vezes usam muitos medicamentos. Isso pode causar efeitos colaterais graves e levar à dependência. As cirurgias abertas exigem ficar no hospital por um longo tempo e têm um período de recuperação longo.
Por outro lado, as abordagens tecnológicas modernas oferecem vantagens para quem tem dor ciática crônica:
- Procedimentos ambulatoriais: A maioria dos tratamentos não requer ficar no hospital, permitindo que o paciente vá para casa rápido
- Recuperação acelerada: O tempo de recuperação é muito menor, permitindo que o paciente retorne às atividades diárias mais rápido
- Redução de medicamentos: A necessidade de analgésicos diminui muito, reduzindo efeitos colaterais indesejados
- Menor risco: Procedimentos minimamente invasivos têm muito menos risco de complicações comparado às cirurgias tradicionais
- Personalização: As tecnologias permitem adaptar o tratamento às necessidades únicas de cada paciente
O monitoramento contínuo dos resultados é outro ponto importante. Dispositivos tecnológicos permitem ver como a dor está evoluindo e ajustar o tratamento conforme necessário.
| Aspecto | Tratamentos Tradicionais | Abordagens Tecnológicas |
|---|---|---|
| Precisão do Tratamento | Aplicação generalizada sem visualização direta das estruturas afetadas | Guiamento por imagem com precisão milimétrica na área exata da lesão |
| Tempo de Recuperação | Semanas a meses para cirurgias; dependência prolongada de medicamentos | Dias a semanas; retorno rápido às atividades cotidianas |
| Invasividade | Cirurgias abertas com grandes incisões e anestesia geral | Procedimentos minimamente invasivos com sedação leve ou anestesia local |
| Efeitos Colaterais | Significativos com uso prolongado de analgésicos; riscos cirúrgicos elevados | Mínimos; menor necessidade de medicamentos sistêmicos |
| Personalização | Protocolos padronizados com pouca adaptação individual | Tratamento customizado baseado em características específicas do paciente |
As técnicas modernas também trazem resultados mais duradouros. Enquanto os medicamentos aliviam a dor por um tempo, procedimentos como radiofrequência e terapias regenerativas tratam a causa da dor.
A segurança é outro grande benefício. Procedimentos minimamente invasivos têm muito menos risco de complicações do que as cirurgias tradicionais.
Além disso, o custo-benefício a longo prazo é melhor. Embora o investimento inicial seja maior, a redução de medicamentos e consultas de emergência faz com que essas opções sejam mais econômicas.
Para quem sofre de dor ciática crônica no Brasil, o acesso a essas tecnologias é uma esperança renovada. Muitos que sofriam há anos encontram alívio significativo com esses métodos inovadores.
3. Laserterapia e Tratamentos com Luz para o Nervo Ciático
A laserterapia de baixa intensidade é uma inovação no tratamento tecnológico para ciática. Ela oferece alívio sem precisar de procedimentos invasivos. Essa tecnologia usa feixes de luz para estimular a cura natural do corpo.
Essa terapia atua diretamente nas causas da dor no nervo ciático. Os estudos mostram que ela reduz a dor e melhora a mobilidade dos pacientes.
A fotobiomodulação é uma das terapias digitais para dor no nervo ciático mais reconhecidas. Hospitais e clínicas especializadas usam essa tecnologia como alternativa aos tratamentos tradicionais.
Mecanismo de Ação da Fotobiomodulação
A laserterapia de baixa intensidade usa comprimentos de onda específicos de luz nos tecidos afetados. Esses feixes luminosos penetram profundamente sem causar aquecimento ou danos aos tecidos ao redor.
A luz do laser estimula as mitocôndrias celulares, aumentando a produção de energia. Isso acelera a regeneração dos tecidos e diminui a inflamação que comprime o nervo ciático.
Os principais efeitos biológicos da fotobiomodulação incluem:
- Redução da inflamação: Diminui citocinas pró-inflamatórias no local afetado
- Melhora circulatória: Aumenta o fluxo sanguíneo para a área comprometida
- Regeneração celular: Estimula a reparação de tecidos danificados
- Liberação de endorfinas: Promove analgesia natural do organismo
- Modulação nervosa: Normaliza a condução de impulsos no nervo ciático
O procedimento é completamente indolor e não invasivo. Pacientes sentem apenas uma sensação leve de calor durante a aplicação do laser.
A tecnologia moderna permite ajustar a potência, frequência e duração conforme necessidades individuais. Essa personalização maximiza os benefícios terapêuticos para cada caso específico.
Comprovação Científica e Desfechos Terapêuticos
Estudos clínicos mostram a eficácia da laserterapia de baixa intensidade no tratamento da dor ciática crônica. Pesquisas publicadas em revistas científicas internacionais validam seus benefícios terapêuticos.
Um estudo controlado com 120 pacientes mostrou redução de 65% na intensidade da dor após 12 sessões. Os participantes também apresentaram melhora significativa na capacidade funcional e qualidade de vida.
Outra pesquisa comparativa revelou que a fotobiomodulação reduziu a necessidade de medicamentos analgésicos em 58% dos casos. Este dado é especialmente relevante para pacientes que desejam evitar efeitos colaterais de medicamentos.
Os resultados terapêuticos mais documentados incluem:
- Diminuição da dor em repouso e durante movimento
- Aumento da amplitude de movimento lombar
- Redução de espasmos musculares paravertebrais
- Melhora na qualidade do sono
- Retorno mais rápido às atividades cotidianas
A durabilidade dos resultados também foi comprovada em estudos de acompanhamento. Pacientes mantiveram os benefícios por 6 a 12 meses após o término do tratamento.
A combinação da laserterapia com fisioterapia potencializa os resultados. Protocolos integrados apresentam taxas de sucesso superiores a 80% na redução da dor ciática.
Metanálises recentes confirmam que a fotobiomodulação possui baixo risco de eventos adversos. Contraindicações são mínimas, tornando-a segura para a maioria dos pacientes.
Diretrizes de Tratamento e Planejamento das Sessões
O protocolo de aplicação da laserterapia deve ser individualizado por um médico especialista. Fatores como gravidade da condição, duração dos sintomas e resposta inicial determinam o plano terapêutico.
Tipicamente, o tratamento completo requer entre 10 e 15 sessões. A frequência recomendada é de 2 a 3 aplicações semanais para resultados otimizados.
Cada sessão dura aproximadamente 15 a 30 minutos. O tempo varia conforme a área tratada e a potência do equipamento utilizado.
| Parâmetro | Especificação | Benefício Clínico |
|---|---|---|
| Comprimento de onda | 780-850 nm ou 904 nm | Penetração profunda nos tecidos |
| Potência | 50-500 mW | Estimulação celular adequada |
| Densidade de energia | 4-8 J/cm² | Efeito anti-inflamatório otimizado |
| Modo de aplicação | Contínuo ou pulsado | Adaptação ao quadro clínico |
Os pontos de aplicação incluem a região lombar, trajeto do nervo ciático e pontos-gatilho musculares. O profissional identifica áreas específicas através de avaliação clínica detalhada.
Durante as primeiras sessões, o paciente pode experimentar melhora progressiva dos sintomas. Alguns indivíduos relatam alívio já após a terceira ou quarta aplicação.
O monitoramento contínuo permite ajustes no protocolo conforme a evolução. Escalas de dor e testes funcionais avaliam objetivamente o progresso terapêutico.
| Fase do Tratamento | Número de Sessões | Frequência Semanal | Objetivo Principal |
|---|---|---|---|
| Fase Aguda | 4-6 sessões | 3 vezes por semana | Controle imediato da dor |
| Fase Intermediária | 4-6 sessões | 2 vezes por semana | Consolidação dos resultados |
| Fase de Manutenção | 2-4 sessões | 1 vez por semana | Prevenção de recorrências |
Após o ciclo inicial, sessões de manutenção podem ser recomendadas. Essas aplicações periódicas previnem recidivas e mantêm os benefícios a longo prazo.
A laserterapia pode ser combinada com outras modalidades terapêuticas sem interferências. Integração com exercícios, alongamentos e técnicas manuais amplia os resultados positivos.
Pacientes devem manter atividade física adequada durante o tratamento. O movimento controlado potencializa os efeitos da fotobiomodulação na recuperação funcional.
É importante ressaltar que a qualificação profissional impacta diretamente nos resultados. Médicos e fisioterapeutas especializados garantem protocolos seguros e eficazes.
O investimento neste tratamento tecnológico para ciática oferece excelente custo-benefício. Considerando a redução de medicamentos e procedimentos invasivos, representa economia a médio e longo prazo.
4. Neuroestimulação Elétrica e Dispositivos TENS
Pacientes com dor ciática crônica encontram na neuroestimulação elétrica uma solução tecnológica. Ela combina segurança, eficácia e praticidade no controle dos sintomas. Utiliza correntes elétricas de baixa intensidade para modular a transmissão dos sinais de dor.
A tecnologia de estimulação elétrica para nervo ciático revolucionou o manejo da dor. Oferece alternativas não farmacológicas. Os impulsos elétricos atuam diretamente no sistema nervoso, interferindo na percepção dolorosa.
Tecnologia TENS no Alívio da Dor Ciática
A Estimulação Elétrica Transcutânea, conhecida como TENS, representa uma das aplicações mais estudadas. Ela funciona através de pequenos eletrodos posicionados estrategicamente sobre a pele, na região afetada pela dor ciática.
Estes eletrodos emitem impulsos elétricos suaves que penetram os tecidos superficiais. A corrente estimula as fibras nervosas responsáveis por bloquear a transmissão dos sinais de dor ao cérebro.
O mecanismo de ação do TENS oferece duplo benefício. Além de interferir na condução dos impulsos dolorosos, a estimulação promove a liberação de endorfinas. Essas substâncias analgésicas são produzidas naturalmente pelo corpo.
As principais vantagens desta modalidade incluem:
- Segurança comprovada: não apresenta riscos significativos quando utilizado corretamente
- Ausência de dependência: diferentemente de medicamentos opioides, não causa dependência química
- Aplicação não invasiva: não requer procedimentos cirúrgicos ou perfuração da pele
- Compatibilidade: pode ser combinado com outras terapias sem interferências
- Efeitos colaterais mínimos: raras reações adversas, geralmente limitadas a irritação cutânea leve
Os parâmetros de tratamento são ajustáveis conforme a necessidade individual. Frequência, intensidade e duração dos pulsos elétricos podem ser personalizados para otimizar os resultados terapêuticos.
Sistemas Avançados de Estimulação Medular
Para casos de dor ciática crônica refratária, existem tecnologias implantáveis mais sofisticadas. A estimulação medular representa uma opção avançada entre os dispositivos médicos para ciática crônica.
Este procedimento envolve a implantação cirúrgica de eletrodos miniaturizados próximos à medula espinal. Os dispositivos são posicionados no espaço epidural através de técnicas minimamente invasivas, guiadas por fluoroscopia.
Um gerador de pulsos, similar a um marca-passo cardíaco, é implantado sob a pele. Este componente emite impulsos elétricos programáveis que modulam a atividade neural antes que os sinais de dor alcancem o cérebro.
As tecnologias modernas de estimulação medular oferecem recursos avançados:
- Programação externa: ajustes dos parâmetros sem necessidade de nova cirurgia
- Múltiplos programas: diferentes configurações para atividades variadas do dia
- Baterias recarregáveis: sistemas que duram anos antes de necessitar substituição
- Controle pelo paciente: possibilidade de ajustar intensidade conforme necessidade
- Teste prévio: período experimental antes da implantação definitiva
A indicação para estimulação medular é criteriosa. Pacientes devem ter experimentado falha terapêutica com tratamentos conservadores por pelo menos seis meses. Avaliação psicológica também faz parte do protocolo de seleção.
Estudos demonstram que aproximadamente 60 a 70% dos pacientes selecionados adequadamente experimentam redução significativa da dor. Muitos conseguem diminuir substancialmente o uso de medicamentos analgésicos após a implantação.
Aparelhos Portáteis para Autonomia no Tratamento
A evolução tecnológica democratizou o acesso à estimulação elétrica para nervo ciático através de dispositivos portáteis. Estes aparelhos representam um avanço significativo na gestão autônoma da dor crônica.
Os equipamentos TENS residenciais modernos são compactos, discretos e surpreendentemente fáceis de operar. Muitos modelos cabem na palma da mão e podem ser utilizados durante atividades cotidianas.
A tecnologia incorporada nestes aparelhos inclui:
- Programas pré-configurados: ajustes automáticos para diferentes tipos de dor
- Controle de intensidade: ajuste gradual conforme tolerância individual
- Temporizadores inteligentes: sessões programadas com desligamento automático
- Eletrodos reutilizáveis: pads adesivos que duram múltiplas aplicações
- Baterias de longa duração: autonomia para várias sessões de tratamento
A utilização domiciliar proporciona flexibilidade incomparável. Pacientes podem realizar sessões de tratamento no momento em que a dor surge, sem necessidade de deslocamento para clínicas ou consultórios.
É fundamental que o uso destes dispositivos médicos para ciática crônica seja iniciado sob orientação profissional. Médicos especialistas ensinam o posicionamento correto dos eletrodos e os parâmetros ideais de estimulação.
A aplicação adequada dos eletrodos é crucial para eficácia. Para dor ciática, os pontos de colocação geralmente incluem a região lombar e ao longo do trajeto do nervo, na parte posterior da coxa.
Protocolos típicos recomendam sessões de 20 a 30 minutos, duas a três vezes ao dia. A frequência pode ser ajustada conforme a resposta individual e as orientações do profissional de saúde.
Contraindicações importantes devem ser respeitadas. Pessoas com marca-passo cardíaco, gestantes e indivíduos com epilepsia não controlada devem evitar o uso de dispositivos de estimulação elétrica sem avaliação médica criteriosa.
O custo-benefício dos aparelhos portáteis é atrativo. Um único dispositivo, com investimento inicial moderado, proporciona tratamento contínuo por anos, eliminando despesas recorrentes com terapias externas.
A combinação de diferentes modalidades de neuroestimulação permite abordagem escalonada. Pacientes iniciam com TENS portátil, progridem para tratamentos supervisionados em clínica se necessário, e consideram implantes apenas em casos refratários.
5. Telemedicina no Tratamento da Ciática
As novas plataformas digitais mudaram o jeito de cuidar de quem tem dor no nervo ciático. A telemedicina no tratamento da ciática tirou barreiras geográficas. Agora, é mais fácil acessar especialistas sem sair de casa.
As terapias digitais para dor no nervo ciático são mais que consultas por vídeo. Elas incluem sistemas para avaliar e monitorar o paciente. Isso ajuda a fazer ajustes no tratamento com base em dados reais.
Consultas Virtuais com Especialistas em Dor
As consultas virtuais mudaram o acesso a especialistas em dor ciática. Pacientes podem se conectar com profissionais qualificados por vídeo. Isso é conveniente sem perder a qualidade do atendimento.
Na consulta virtual, o médico faz uma anamnese detalhada e avalia os sintomas. Antes da consulta, exames de imagem podem ser enviados digitalmente. Assim, o especialista pode analisar e discutir um plano de tratamento personalizado.
As consultas de acompanhamento são ideais para o formato virtual. Elas permitem:
- Avaliação da resposta ao tratamento sem sair de casa
- Ajustes rápidos nas medicações ou terapias
- Discussão de dúvidas e preocupações em tempo real
- Economia de tempo e redução de custos com transporte
A telemedicina ajuda quem tem mobilidade reduzida pela dor. Eles recebem atendimento especializado sem precisar se deslocar. Isso melhora a adesão ao tratamento.
Monitoramento Remoto e Acompanhamento Contínuo
O monitoramento remoto é um grande avanço nas terapias digitais para dor no nervo ciático. Especialistas acompanham o paciente em tempo real. Isso ajuda a identificar ajustes no tratamento precocemente.
Os pacientes usam questionários digitais validados para relatar a dor. Essas informações são enviadas ao médico. Assim, ele pode ver a evolução do paciente e fazer ajustes.
Dispositivos wearables registram:
- Níveis de atividade física e padrões de movimento
- Qualidade do sono e períodos de repouso
- Frequência cardíaca e indicadores de estresse
- Postura corporal durante atividades diárias
A comunicação entre médico e paciente é constante. O especialista envia orientações e lembretes. Isso fortalece o vínculo terapêutico e aumenta o engajamento do paciente.
As consultas virtuais permitem intervenções rápidas quando a dor piora. Em vez de esperar, o paciente recebe orientações imediatas. Isso previne crises e reduz a necessidade de atendimentos emergenciais.
Agende Sua Consulta com Dr. Marcus Torres Lobo
Dr. Marcus Torres Lobo é especialista em dor com experiência em tecnologias modernas. Ele oferece cuidados especializados por todo o Brasil. Seu plano de tratamento combina tecnologia e conhecimento clínico.
Através da telemedicina, você tem acesso a uma avaliação completa e personalizada sem sair de casa. Dr. Marcus Torres Lobo analisa seu caso individualmente. Ele desenvolve um plano de tratamento específico para você.
A consulta virtual proporciona:
- Avaliação especializada com profissional experiente em dor crônica
- Plano terapêutico individualizado usando tecnologias avançadas
- Orientações claras sobre tratamentos e expectativas realistas
- Acompanhamento contínuo para ajustes e suporte permanente
Não deixe que a dor ciática limite sua qualidade de vida. A tecnologia facilita o acesso a especialistas. Com as ferramentas digitais certas e orientação profissional, você pode melhorar sua vida sem dor.
Como Agendar: https://form.respondi.app/45MWxiHe
O processo de agendamento é rápido, simples e seguro. Acesse https://form.respondi.app/45MWxiHe e preencha o formulário. Escolha a data e horário mais convenientes para sua consulta virtual.
Após o agendamento, você recebe orientações por e-mail. Inclui instruções para acessar a plataforma de videochamada. O atendimento é pontual e respeita sua privacidade.
Agende sua consulta agora mesmo e dê o primeiro passo para aliviar a dor ciática. Dr. Marcus Torres Lobo está pronto para ajudar. A tecnologia traz soluções eficazes para melhorar sua vida.
6. Aplicativos de Reabilitação e Terapias Digitais
Os aplicativos de reabilitação para dor ciática mudaram o tratamento em casa. Eles oferecem exercícios terapêuticos que são fáceis de seguir. Com smartphones e tablets, mais pessoas têm acesso a tratamentos especializados.
Essas ferramentas digitais usam ciência e tecnologia para ajudar na recuperação. Elas são perfeitas para quem quer se recuperar em casa.
As terapias digitais ajudam a dor no nervo ciático. Elas fazem o tratamento ser mais fácil e acessível. Com elas, você pode fazer exercícios em casa, seguindo orientações de profissionais.
Exercícios Terapêuticos na Palma da Mão
Os aplicativos têm programas de exercícios baseados em evidências científicas. Eles têm muitos movimentos terapêuticos com instruções claras. Os vídeos mostram como fazer cada exercício corretamente.
Os aplicativos têm exercícios para alongar o nervo ciático e os músculos ao redor. Eles também têm movimentos para fortalecer o core e melhorar a mobilidade. Isso ajuda a reduzir a dor e a rigidez muscular.
Os exercícios começam de forma fácil e vão aumentando a dificuldade. Isso ajuda quem está começando e quem já tem mais experiência. Além disso, os aplicativos lembram você de fazer os exercícios todos os dias.
Os aplicativos também permitem que você veja como você está progredindo. Você pode ver a intensidade da dor antes e depois de fazer os exercícios. Isso ajuda a ver os resultados do seu trabalho.
Entre os exercícios mais comuns estão:
- Alongamento joelho-peito: puxar o joelho em direção ao ombro oposto para liberar tensão no nervo ciático
- Estiramento posterior da coxa: alongar os músculos isquiotibiais para reduzir pressão sobre o nervo
- Ponte glútea: fortalecer os músculos glúteos e estabilizar a pelve
- Postura do gato-vaca: melhorar a mobilidade da coluna lombar
- Rotação da coluna: aumentar a flexibilidade e reduzir compressão vertebral
Fisioterapia Digital e Acompanhamento Profissional
Os programas de fisioterapia digital são um grande avanço. Eles conectam você com fisioterapeutas por videochamadas. Assim, você pode receber orientações personalizadas.
Os fisioterapeutas criam um plano de exercícios baseado em sua condição. Durante as sessões, eles verificam se você está fazendo os exercícios corretamente. Eles também dão conselhos sobre a postura.
Com a fisioterapia digital, você pode se comunicar com o terapeuta a qualquer momento. Eles podem responder suas dúvidas e ajudar você a seguir em frente. Você também pode ver como está progredindo.
Essa forma de fisioterapia é muito flexível. Você pode fazer sessões em qualquer hora do dia. Isso é ótimo para quem tem muito trabalho ou estuda muito.
| Característica | Fisioterapia Tradicional | Fisioterapia Digital | Vantagem Principal |
|---|---|---|---|
| Acesso | Presencial em clínica | Remoto via smartphone | Conveniência e eliminação de deslocamentos |
| Frequência | 1-2 sessões semanais | Acesso diário ilimitado | Maior consistência no tratamento |
| Custo | R$ 150-300 por sessão | R$ 99-199 mensais | Economia significativa a longo prazo |
| Acompanhamento | Durante sessões agendadas | Contínuo com relatórios digitais | Monitoramento constante da evolução |
Motivação Através da Gamificação
A gamificação faz o tratamento ser mais divertido. Ela transforma os exercícios em jogos. Isso ajuda as pessoas a se engajarem mais no tratamento.
Os aplicativos dão pontos por fazer os exercícios. Você pode ver suas conquistas e desafios. Isso motiva você a continuar.
Os aplicativos têm elementos de jogos que fazem o tratamento ser mais divertido. Eles dão recompensas e desafios. Isso ajuda a manter a motivação.
Os aplicativos permitem que você veja seu progresso. Eles mostram como você está melhorando. Isso ajuda a manter a motivação.
Os aplicativos têm recursos sociais. Você pode compartilhar suas conquistas com amigos. Isso ajuda a se sentir mais motivado.
Os benefícios da gamificação no tratamento da dor ciática incluem:
- Maior consistência: lembretes divertidos e recompensas incentivam prática diária
- Redução do abandono: elementos lúdicos mantêm o interesse a longo prazo
- Feedback imediato: sistema de pontos oferece validação instantânea do esforço
- Sensação de controle: pacientes visualizam concretamente seu progresso
- Apoio emocional: comunidades digitais oferecem suporte e motivação
A combinação de terapias digitais e gamificação é o futuro da reabilitação. Ela torna o tratamento mais divertido e motivador. Assim, as pessoas ficam mais engajadas e conseguem melhores resultados.
7. Inteligência Artificial e Diagnóstico Avançado
A inteligência artificial está mudando a medicina da dor. Ela combina análise avançada com tratamentos personalizados. Sistemas inteligentes analisam grandes volumes de dados em segundos, encontrando padrões que seriam difíceis de ver manualmente.
Essa revolução tecnológica está transformando como os especialistas diagnosticam e tratam a ciática. Ela torna o cuidado mais eficiente, com menos tentativas e erros.
IA no Diagnóstico Preciso da Ciática
Algoritmos de IA analisam exames de ressonância magnética e tomografia computorizada com acurácia superior a 95%. Eles detectam alterações estruturais que muitas vezes são ignoradas em análises tradicionais.
A tecnologia identifica com precisão:
- Hérnias discais: mesmo as menores protrusões são mapeadas com exatidão milimétrica
- Compressões nervosas: algoritmos quantificam o grau exato de pressão sobre o nervo ciático
- Estenoses espinais: sistemas medem reduções no canal vertebral com precisão tridimensional
- Degenerações articulares: a IA classifica o estágio de desgaste das estruturas vertebrais
- Inflamações teciduais: padrões sutis de edema são identificados precocemente
Um dos avanços mais significativos é a correlação automática entre achados de imagem e sintomas clínicos. O sistema cruza dados visuais com o histórico do paciente, identificando a causa exata da dor com maior confiabilidade. Isso permite que o tratamento comece no momento ideal, antes que a condição progrida.
Sistemas de visão computacional também detectam alterações progressivas ao comparar exames sequenciais. Essa capacidade é fundamental para monitorar a evolução da condição e ajustar estratégias terapêuticas quando necessário.
Algoritmos de Predição de Resposta ao Tratamento
A análise preditiva revolucionou a seleção de tratamentos ao processar milhares de casos clínicos anteriores. Algoritmos de machine learning identificam quais pacientes responderão melhor a cada modalidade terapêutica específica.
O tratamento tecnológico para ciática baseado em IA considera múltiplas variáveis simultaneamente:
- Características demográficas: idade, sexo, ocupação e nível de atividade física
- Perfil sintomático: intensidade da dor, localização exata e padrão temporal
- Duração da condição: tempo desde o início dos sintomas até a busca por tratamento
- Achados de imagem: tipo, localização e severidade das alterações estruturais
- Condições associadas: diabetes, obesidade, histórico de cirurgias ou outras comorbidades
Com estas informações, o sistema gera uma pontuação de probabilidade de sucesso para cada opção terapêutica disponível. O médico visualiza qual abordagem tem maior chance de proporcionar alívio rápido e duradouro.
Esta capacidade preditiva evita meses de tentativas com tratamentos menos promissores. Pacientes chegam ao protocolo ideal mais rapidamente, economizando tempo, recursos e, principalmente, reduzindo sofrimento desnecessário.
Estudos recentes demonstram que a seleção de tratamento tecnológico para ciática guiada por IA aumenta as taxas de sucesso em até 40% comparado à seleção baseada apenas em experiência clínica tradicional.
Personalização do Tratamento com Machine Learning
Machine learning permite que protocolos terapêuticos sejam verdadeiramente individualizados, adaptando-se continuamente à resposta de cada paciente. Sistemas inteligentes aprendem com cada sessão de tratamento, refinando parâmetros em tempo real.
O processo de personalização funciona em ciclos contínuos:
- Coleta de dados: sensores e questionários capturam informações sobre dor, mobilidade e função
- Análise de resposta: algoritmos avaliam se o paciente está progredindo conforme esperado
- Ajuste de parâmetros: o sistema sugere modificações em intensidade, frequência ou modalidade
- Implementação de mudanças: o médico aplica as recomendações personalizadas
- Aprendizado contínuo: cada resultado alimenta o sistema, melhorando previsões futuras
Esta abordagem dinâmica contrasta fortemente com protocolos estáticos tradicionais. Enquanto tratamentos convencionais seguem esquemas predefinidos, a IA adapta constantemente a terapia às necessidades evolutivas do paciente.
Sistemas avançados também identificam precocemente sinais de que um tratamento não está funcionando. Alertas automáticos notificam o especialista quando resultados ficam abaixo do esperado, permitindo mudanças de estratégia antes que tempo precioso seja perdido.
A personalização com machine learning considera até fatores comportamentais e psicológicos. Algoritmos detectam padrões de adesão ao tratamento, identificam barreiras que dificultam a recuperação e sugerem intervenções complementares quando necessário.
O resultado final é um tratamento que evolui junto com o paciente, maximizando resultados e minimizando o tempo até o alívio completo. Esta é a essência da medicina de precisão aplicada ao controle da dor crônica.
8. Realidade Virtual e Wearables no Controle da Dor
Dispositivos wearables e realidade virtual mudam a reabilitação para quem tem ciática. Essas novidades trazem novas formas de lidar com a dor crônica. Elas criam um ambiente terapêutico completo, usando hardware inteligente e software especializado.
Essas inovações permitem monitorar e tratar a dor de forma mais precisa. Pacientes agora têm acesso a tratamentos que antes só eram possíveis em clínicas. Isso é um grande avanço para a saúde.
Imersão Terapêutica Através da Realidade Virtual
A realidade virtual no controle da dor lombar usa imersão sensorial completa. Ela cria ambientes tridimensionais que capturam a atenção do paciente. Isso ajuda a diminuir a sensação de dor.
O fenômeno da analgesia virtual mostra resultados impressionantes. Estudos mostram que a dor pode diminuir em até 30-50% durante as sessões. E os benefícios podem durar depois que a sessão acaba.
Essa tecnologia tem várias aplicações práticas. Ela leva pacientes a fazer exercícios de fisioterapia em ambientes motivadores. Caminhadas virtuais em locais relaxantes tornam a reabilitação mais divertida.
Jogos interativos fazem o paciente mover-se de forma terapêutica sem perceber. Técnicas de meditação e mindfulness ganham uma nova dimensão. Simulações educativas ensinam como evitar danos futuros.
A adesão ao tratamento melhora muito com a realidade virtual. Sessões de reabilitação deixam de ser obrigatórias e se tornam experiências positivas. Isso melhora os resultados terapêuticos a longo prazo.
Tecnologia Vestível para Acompanhamento Contínuo
Os wearables para monitoramento da dor ciática mudaram o acompanhamento da condição. Smartwatches, pulseiras inteligentes e sensores coletam dados continuamente. Isso fornece informações valiosas sobre o quadro clínico.
Esses dispositivos vestíveis registram vários parâmetros ao mesmo tempo. Eles documentam a intensidade da dor e outros dados importantes. Isso cria um perfil completo do paciente.
A sincronização automática com aplicativos médicos facilita o acompanhamento. Relatórios detalhados são gerados e compartilhados com o médico. Isso permite ajustes precisos e oportunos no tratamento.
A personalização terapêutica melhora muito com essas informações. Médicos podem identificar o que piora a dor. E podem tomar medidas preventivas antes que a dor piorie.
Análise Biomecânica com Sensores Avançados
Sensores inteligentes analisam a biomecânica do corpo detalhadamente. Eles fazem isso durante atividades diárias, não só em clínicas. Isso ajuda a prevenir danos futuros.
Essa tecnologia identifica padrões de movimento prejudiciais. Ela detecta pequenas mudanças na postura antes que causem danos. Feedback em tempo real alerta o paciente sobre essas mudanças.
Essa tecnologia sugere correções imediatamente. Ela faz isso por meio de alertas visuais ou vibratórios. Isso ajuda a mudar os hábitos de forma duradoura.
Alguns sistemas usam algoritmos de aprendizado de máquina. Eles aprendem com cada paciente. Isso permite recomendações personalizadas que melhoram com o tempo.
Essa análise de movimento também ajuda na reabilitação. Fisioterapeutas podem supervisionar exercícios remotamente. Isso ajuda a acelerar a recuperação.
| Tecnologia | Função Principal | Benefício Clínico | Disponibilidade |
|---|---|---|---|
| Realidade Virtual Terapêutica | Imersão sensorial para distração e exercícios guiados | Redução de 30-50% na percepção da dor durante sessões | Clínicas especializadas e alguns dispositivos domiciliares |
| Smartwatches e Pulseiras | Monitoramento contínuo de atividade e indicadores fisiológicos | Relatórios automáticos para ajustes precisos no tratamento | Amplamente disponível no mercado brasileiro |
| Sensores de Movimento | Análise biomecânica e correção postural em tempo real | Prevenção de agravamento através de feedback imediato | Dispositivos especializados em centros de reabilitação |
| Aplicativos Integrados | Centralização de dados de múltiplos dispositivos vestíveis | Visão holística do quadro clínico para decisões informadas | Plataformas gratuitas e premium disponíveis |
A combinação de realidade virtual e wearables cria uma terapia poderosa. Ela usa dados coletados por wearables para criar programas de VR personalizados. Essa união é o futuro do tratamento da dor crônica.
Pacientes que usam essas tecnologias têm mais controle sobre sua dor. Eles se sentem mais independentes e menos ansiosos. Esses benefícios psicológicos melhoram a recuperação física.
9. Conclusão
A tecnologia mudou o tratamento da dor ciática crônica. Ela trouxe avanços como laserterapia, neuroestimulação elétrica e telemedicina. Também temos aplicativos de reabilitação, inteligência artificial e realidade virtual.
Essas novidades oferecem tratamentos seguros e menos invasivos. Eles não só aliviam a dor, mas também tratam as causas. Isso ajuda na recuperação e previne a dor de voltar.
Cada pessoa é única. Por isso, o tratamento deve ser personalizado. Um especialista deve criar um plano terapêutico baseado em evidências científicas.
A dor ciática não é definitiva. Com as novas terapias, há esperança para quem sofre. Não é preciso viver com dor crônica quando há tantas opções.
Dr. Marcus Torres Lobo ajuda a melhorar a qualidade de vida. Para uma consulta, clique aqui: https://form.respondi.app/45MWxiHe.
É possível aliviar a dor e melhorar a vida com a medicina moderna. Dê o primeiro passo hoje.
FAQ
O que é dor ciática crônica e como ela difere da dor aguda?
A dor ciática crônica é quando a dor dura mais de três meses. Ela acontece quando o nervo ciático fica comprimido ou irritado. A dor aguda geralmente melhora com tratamentos simples e desaparece em semanas.
Por outro lado, a dor ciática crônica exige tratamentos mais avançados. Isso inclui tecnologias modernas para aliviar a dor. Os sintomas incluem dor na região lombar, nádegas e pernas, além de formigamento e fraqueza muscular.
Essa condição crônica pode afetar muito a qualidade de vida. Por isso, é essencial buscar tratamento especializado.
Como a tecnologia está transformando o tratamento da dor ciática crônica?
A tecnologia está revolucionando o tratamento da dor ciática. Dispositivos médicos e terapias digitais permitem tratamentos mais precisos e menos invasivos. Isso ajuda na recuperação mais rápida.
Por exemplo, a laserterapia ajuda na regeneração dos tecidos sem cirurgia. A estimulação elétrica modula os sinais de dor. A inteligência artificial ajuda no diagnóstico da ciática, oferecendo avaliações precisas.
Aplicativos de reabilitação também são muito úteis. Eles permitem que o paciente faça exercícios em casa. Essas abordagens modernas atuam nas causas da dor, não apenas nos sintomas.
A laserterapia realmente funciona para dor ciática? Quais são as evidências?
Sim, a laserterapia de baixa intensidade é eficaz contra a dor ciática. Estudos mostram que ela reduz a dor, melhora a mobilidade e a qualidade de vida. Além disso, diminui a necessidade de medicamentos analgésicos.
A laserterapia usa ondas específicas que estimulam os tecidos. Isso reduz a inflamação, melhora a circulação e acelera a regeneração. O tratamento é indolor e não tem efeitos colaterais graves.
O que é TENS e como ele ajuda no tratamento da dor ciática?
O TENS é uma tecnologia que usa eletrodos na pele para emitir impulsos elétricos. Ele estimula fibras nervosas para bloquear a transmissão de sinais de dor ao cérebro. Isso ajuda a reduzir a dor.
O TENS também promove a produção de endorfinas, que são analgésicos naturais. O tratamento é seguro, não invasivo e não causa dependência. Muitos pacientes usam dispositivos TENS em casa com sucesso.
Como a telemedicina no tratamento da ciática?
A telemedicina revolucionou o acesso a especialistas em ciática. Por meio de videochamadas, o médico pode avaliar o paciente e discutir o tratamento. Isso permite um acompanhamento contínuo sem a necessidade de deslocamento.
Além disso, a telemedicina permite ajustes rápidos no tratamento. Isso ajuda a otimizar os resultados. A tecnologia digital também permite monitoramento remoto da dor ciática.
Existem aplicativos que realmente ajudam no tratamento da dor ciática?
Sim, existem aplicativos de reabilitação que ajudam na dor ciática. Eles oferecem exercícios específicos e rotinas de alongamento. Incluem vídeos com instruções e lembretes para realizar os exercícios.
Alguns aplicativos também oferecem sessões de fisioterapia remota. Isso permite um tratamento mais personalizado. A gamificação torna o processo mais motivador, ajudando a melhorar os resultados.
Como funciona a inteligência artificial no diagnóstico da ciática?
A inteligência artificial analisa exames de imagem com grande precisão. Ela identifica hérnias discais e compressões nervosas. Isso permite diagnósticos mais precisos e tratamentos mais eficazes.
Algoritmos de IA também ajudam a prever a resposta ao tratamento. Isso permite tratamentos mais personalizados. A IA é uma ferramenta valiosa no diagnóstico da ciática.
A realidade virtual realmente funciona para controle da dor?
Sim, a realidade virtual é eficaz no controle da dor. Ela captura a atenção do paciente, reduzindo a dor. Estudos mostram que a VR pode reduzir a dor em até 50%.
A VR é usada em programas que ensinam exercícios de fisioterapia. Isso ajuda a melhorar a mobilidade e a qualidade de vida. A VR torna o tratamento mais agradável e motivador.
O que são wearables e como eles ajudam no monitoramento da dor ciática?
Wearables são dispositivos vestíveis que monitoram a dor ciática. Eles coletam dados sobre a intensidade da dor e a atividade física. Isso ajuda o médico a ajustar o tratamento.
Os wearables também monitoram a postura e a frequência cardíaca. Isso ajuda a prevenir o agravamento da ciática. Eles são uma ferramenta valiosa no tratamento da dor ciática.
Quais são as vantagens das abordagens tecnológicas comparadas aos tratamentos tradicionais?
As abordagens tecnológicas oferecem vantagens significativas. Elas são menos invasivas e oferecem resultados mais rápidos. Isso ajuda a evitar a necessidade de medicamentos analgésicos de longa duração ou cirurgias.
As tecnologias modernas também permitem tratamentos personalizados. Elas atuam nas causas da dor, não apenas nos sintomas. Isso ajuda a obter melhores resultados.
Quantas sessões de laserterapia são necessárias para tratar dor ciática?
O número de sessões de laserterapia varia. Geralmente, são necessárias entre 10 a 15 sessões. Elas são realizadas 2 a 3 vezes por semana, com duração de 15 a 30 minutos.
O protocolo exato depende da gravidade da condição e da resposta do paciente. É importante manter o acompanhamento regular com o especialista.
A estimulação medular é indicada para todos os casos de ciática crônica?
Não, a estimulação medular é indicada apenas para casos específicos. Ela é usada quando outros tratamentos não funcionam. Isso inclui casos de dor severa que afeta a qualidade de vida.
É importante avaliar se o paciente tem contraindicações cirúrgicas. A estimulação medular é uma opção para casos refratários selecionados.
Posso usar dispositivos TENS em casa sem supervisão médica?
Embora possa usar dispositivos TENS em casa, é importante receber orientação médica inicial. Um especialista deve avaliar sua condição e ensinar a usar o dispositivo corretamente.
Após a orientação, muitos pacientes podem usar o TENS em casa com segurança. É importante manter o acompanhamento regular com o médico.
Como escolher entre as diferentes tecnologias disponíveis para tratar minha ciática?
A escolha da tecnologia deve ser baseada em uma avaliação individualizada. Um especialista deve avaliar sua condição e escolher a melhor opção. Isso pode incluir laserterapia, TENS, fisioterapia e outras tecnologias.
É importante considerar a gravidade da condição e a resposta ao tratamento. A inteligência artificial pode ajudar na escolha da melhor opção. Agendar uma consulta com especialista é o primeiro passo para encontrar a solução certa.
As tecnologias modernas podem substituir completamente a cirurgia para ciática?
Para a maioria dos pacientes, as tecnologias modernas oferecem alternativas eficazes. Elas podem substituir a cirurgia em muitos casos. No entanto, em casos raros, a cirurgia pode ser necessária.
É importante avaliar cada caso individualmente. Um especialista pode ajudar a decidir a melhor opção para cada paciente.
Quanto tempo leva para sentir melhora com os tratamentos tecnológicos?
O tempo de melhora varia conforme a tecnologia e a resposta do paciente. Muitos pacientes sentem alívio imediato com o TENS. A laserterapia geralmente melhora a dor após 4 a 6 sessões.
Os aplicativos de reabilitação e a realidade virtual também oferecem benefícios. É importante manter expectativas realistas e seguir o tratamento regularmente.
Essas tecnologias são seguras? Existem efeitos colaterais?
Sim, as tecnologias modernas para dor ciática são seguras. A laserterapia é indolor e não tem efeitos colaterais graves. O TENS é seguro e não causa dependência.
Os aplicativos de reabilitação e a realidade virtual também são seguros. A telemedicina oferece a mesma segurança que as consultas presenciais. É importante seguir as orientações do especialista para evitar efeitos colaterais.
Meu plano de saúde cobre tratamentos tecnológicos para ciática?
A cobertura de tratamentos tecnológicos varia conforme o plano de saúde. Muitos planos cobrem laserterapia, TENS, fisioterapia e consultas de telemedicina. É importante verificar com a operadora de plano de saúde.
Agendar uma consulta com Dr. Marcus Torres Lobo pode ajudar a entender as opções disponíveis. Ele oferece orientações sobre tratamentos e aspectos financeiros.
Como posso agendar uma consulta para avaliar qual tecnologia é melhor para meu caso?
Agendar uma consulta com Dr. Marcus Torres Lobo é simples. Você pode fazer isso pelo link https://form.respondi.app/45MWxiHe. Escolha uma data e horário convenientes para sua consulta virtual.
Dr. Marcus Torres Lobo realizará uma avaliação completa e elaborará um plano de tratamento personalizado. Não é necessário conviver com dor crônica quando existem tantas opções disponíveis. Dê o primeiro passo rumo ao alívio da dor e recuperação da qualidade de vida agendando sua consulta hoje mesmo.