A decisão de fazer uma cirurgia de hérnia de disco causa muita preocupação. Tratamentos como fisioterapia, acupuntura e medicamentos ajudam muitas pessoas. Mas, nem todos conseguem melhorar apenas com essas opções.
Na maioria dos casos, cerca de 90% melhoram com tratamento conservador nas primeiras semanas. Os outros 10% podem precisar de cirurgia para evitar problemas sérios e recuperar a funcionalidade.
Dr. Marcus Torres Lobo, especialista em dor do HC-FMUSP, diz que identificar os sinais de alerta é fundamental. É importante saber quando a dor é apenas comum e quando é um sinal de algo mais sério. Isso ajuda a tomar a decisão certa no momento certo.
Este guia traz informações baseadas em evidências científicas sobre quando operar hérnia se torna necessário. Você encontrará orientações claras para ajudar sua família a tomar essa importante decisão médica.
Para mais informações, agende uma consulta com Dr. Marcus Torres Lobo através do link fornecido.
Principais Pontos Sobre Cirurgia de Hérnia de Disco
- Cerca de 90% dos pacientes melhoram com tratamento conservador em 6 a 12 semanas
- Apenas 10% necessitam de cirurgia para prevenir danos neurológicos permanentes
- Sinais de alerta incluem fraqueza muscular progressiva e perda de controle dos esfíncteres
- Tratamentos não cirúrgicos envolvem medicamentos, fisioterapia e técnicas complementares
- A decisão cirúrgica deve ser baseada em avaliação médica especializada detalhada
- Técnicas minimamente invasivas permitem recuperação mais rápida e alta precoce
Entendendo a Hérnia de Disco
Antes de pensar em tratamento para hérnia de disco, é importante saber o que acontece com um disco intervertebral lesionado. Esse conhecimento ajuda a tomar decisões melhores sobre sua saúde. Também ajuda a entender as opções de tratamento.
A coluna vertebral é essencial para suportar nosso corpo e proteger a medula espinhal. Entre as vértebras, há discos que atuam como amortecedores. Eles ajudam a absorver impactos e permitem que movamos nossos corpos.
Anatomia e Mecanismo da Lesão Discal
Os discos intervertebrais são feitos de tecido fibrocartilaginoso. Eles estão entre as vértebras da coluna. Cada disco tem duas partes importantes.
A parte externa, chamada anel fibroso, é feita de tecido fibroso resistente. O interior, o núcleo pulposo, é uma substância gelatinosa. Ele absorve choques e distribui pressões.
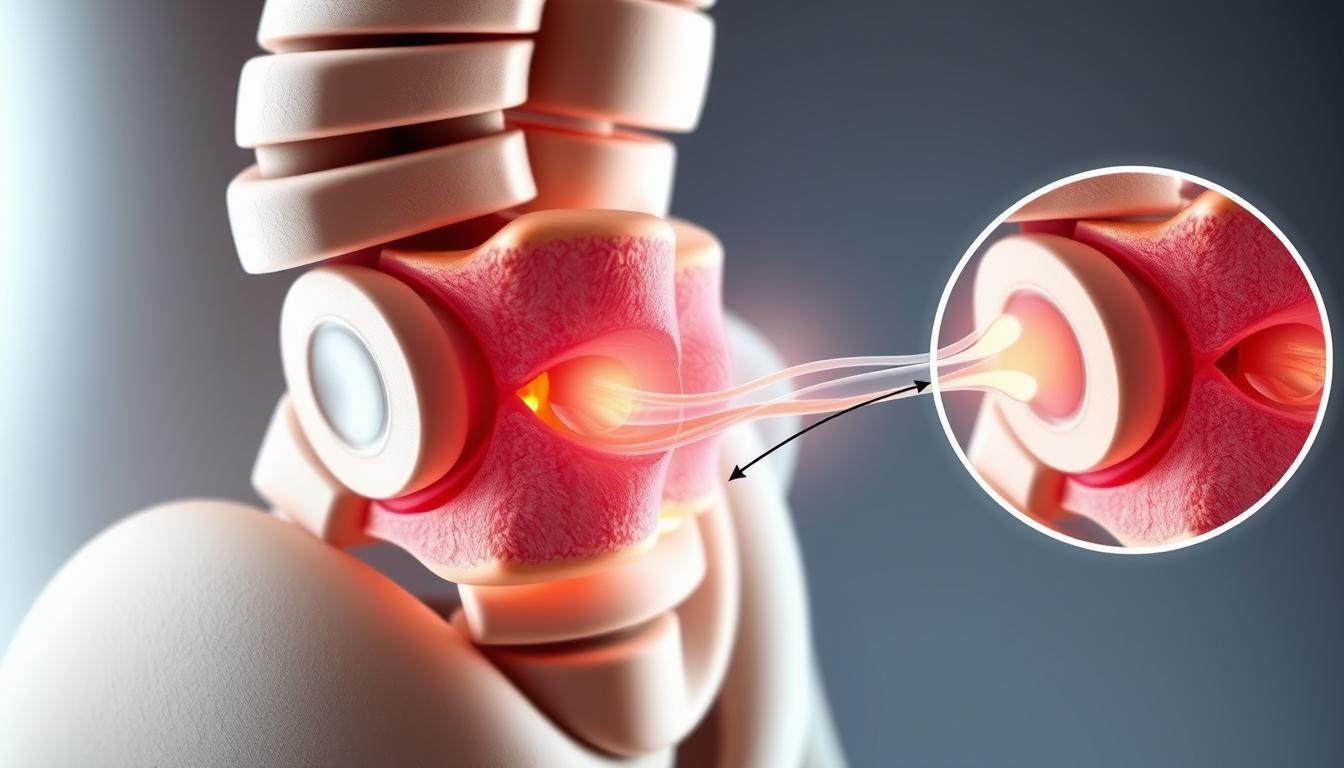
A hérnia de disco acontece quando o anel fibroso se rompe. Isso faz o núcleo pulposo sair e pressionar as raízes nervosas. Essa pressão é o que causa a dor.
“A hérnia de disco não é apenas um problema mecânico, mas uma condição que envolve inflamação neural, resposta imunológica e alterações na transmissão da dor.”
Fatores que Provocam a Hérnia de Disco
Existem muitos fatores que podem causar hérnia de disco. Entender esses fatores ajuda a prevenir e a escolher o tratamento certo.
Processo de envelhecimento natural: Com o tempo, os discos perdem água e elasticidade. Isso torna o anel fibroso mais propenso a se romper, aumentando o risco de hérnia em pessoas acima de 30 anos.
Outros fatores de risco importantes incluem:
- Posturas inadequadas prolongadas: Sentar-se por muito tempo com uma postura errada aumenta a pressão nos discos lombares
- Levantamento inadequado de peso: Levantar objetos pesados sem técnica correta sobrecarrega a coluna vertebral
- Movimentos repetitivos: Fazer movimentos repetidos da coluna aumenta o desgaste dos discos
- Sedentarismo: Não fazer exercícios enfraquece a musculatura que sustenta a coluna
- Obesidade: Ter excesso de peso aumenta a carga nos discos intervertebrais
- Tabagismo: Fumar reduz o oxigênio nos tecidos discais, acelerando sua degeneração
- Predisposição genética: Fatores hereditários podem influenciar a resistência e estrutura dos discos
Profissionais que passam muito tempo sentados, como motoristas e escriturários, têm mais chances de ter hérnia lombar. Trabalhadores que levantam cargas pesadas também correm riscos.
Manifestações Clínicas por Região da Coluna
Os sintomas de hérnia lombar e cervical são diferentes. Saber essas diferenças ajuda a identificar quando é preciso buscar ajuda médica.
Na região lombar, especialmente nos níveis L4-L5 e L5-S1, a dor é intensa na parte inferior das costas. Essa dor pode ir até as pernas e pés, chamada de ciatalgia ou dor ciática.
A hérnia cervical, mais comum nos níveis C5-C6 e C6-C7, causa dor no pescoço. Essa dor pode ir até os braços e mãos, seguindo o caminho dos nervos afetados.
| Característica | Hérnia Lombar | Hérnia Cervical |
|---|---|---|
| Localização Comum | L4-L5 e L5-S1 | C5-C6 e C6-C7 |
| Dor Primária | Parte inferior das costas irradiando para pernas | Pescoço irradiando para braços e mãos |
| Sintomas Associados | Formigamento em pernas, dificuldade para caminhar, fraqueza nos pés | Dormência nos dedos, dificuldade para segurar objetos, fraqueza nos braços |
| Impacto Funcional | Limitação para sentar, levantar e permanecer em pé | Dificuldade com movimentos finos e atividades manuais |
Sintomas adicionais frequentemente relatados incluem:
- Sensação de formigamento ou “agulhadas” nas áreas afetadas
- Dormência ou diminuição da sensibilidade em regiões específicas
- Sensação de “choque elétrico” ao movimentar a coluna
- Fraqueza muscular progressiva nos membros afetados
- Dificuldade para realizar movimentos específicos ou manter determinadas posições
As hérnias torácicas são muito raras, representando menos de 5% dos casos. Elas podem causar dor ao redor do tórax, parecendo problemas cardíacos ou respiratórios.
Reconhecer os sintomas cedo ajuda a começar o tratamento para hérnia de disco correto. Em muitos casos, tratamentos conservadores são eficazes, evitando cirurgias.
A intensidade dos sintomas não sempre se relaciona ao tamanho da hérnia. Hérnias pequenas podem causar muito desconforto se comprimirem nervos importantes. Já hérnias maiores podem não causar sintomas em alguns casos.
Quando Considerar a Cirurgia?
Quando pensar em operar uma hérnia de disco é uma dúvida comum. A decisão de fazer cirurgia não deve ser rápida. Ela deve ser baseada em critérios clínicos bem estabelecidos. Existem três principais indicadores para saber se a cirurgia é necessária.
A cirurgia é uma opção quando os tratamentos menos invasivos não melhoram a qualidade de vida. É essencial entender esses critérios para tomar uma decisão informada.
Falta de Resposta ao Tratamento Conservador
O primeiro critério para considerar a cirurgia é a falha no tratamento conservador de hérnia. O tratamento inicial inclui medicamentos anti-inflamatórios e fisioterapia. Além disso, acupuntura e pilates também podem ser recomendados.
Se um paciente não melhora após seguir rigorosamente um tratamento não-cirúrgico por 6 a 12 semanas, a cirurgia pode ser considerada. Este período inclui medicação, fisioterapia especializada, acupuntura médica e repouso.
É importante entender que “falha” significa ausência de progresso mensurável. A hérnia de disco pode causar compressão do disco entre as vértebras. Muitas vezes, esses tratamentos não são suficientes para hérnia e para melhorar a qualidade de vida do paciente, indicando a cirurgia.
Dificuldades nas Atividades Diárias
O segundo critério é o impacto funcional da hérnia na rotina do paciente. A dor e as limitações físicas podem impedir atividades essenciais. Isso afeta a qualidade de vida do paciente.
Se a dor e as limitações físicas impedem o paciente de trabalhar, realizar tarefas domésticas básicas ou caminhar distâncias curtas, a situação é grave. Dormir devido à dor intensa também é um sinal de alerta.
Em casos como esses, prolongar tratamentos conservadores pode ser contraproducente. O risco de dor crônica aumenta, e o sofrimento prolongado pode causar impactos psicológicos e sociais graves.
Sintomas Neurológicos Severos
O terceiro critério são os sintomas neurológicos severos. Esses sinais indicam compressão nervosa grave que pode causar danos permanentes. A avaliação imediata por um especialista é essencial.
Os sintomas neurológicos que exigem atenção urgente incluem perda progressiva de força muscular e síndrome da cauda equina. A síndrome da cauda equina é uma emergência médica, caracterizada por perda de controle urinário e intestinal, além de dormência na região genital.
Outros sinais de alerta incluem dor insuportável que não responde a analgésicos potentes e déficits neurológicos documentados em exames. Quando esses sintomas aparecem, a indicação cirúrgica torna-se prioritária para prevenir lesões nervosas irreversíveis.
| Critério Cirúrgico | Indicadores Principais | Tempo de Avaliação | Urgência |
|---|---|---|---|
| Falha no Tratamento Conservador | Sem melhora após fisioterapia, medicação e terapias alternativas | 6 a 12 semanas | Eletiva |
| Impacto nas Atividades Diárias | Impossibilidade de trabalhar, caminhar ou dormir adequadamente | Avaliação contínua | Moderada |
| Sintomas Neurológicos Severos | Perda de força, controle urinário/intestinal, dormência progressiva | Imediata | Alta/Emergencial |
| Dor Incapacitante | Sem resposta a analgésicos potentes, limitação total de movimento | 2 a 4 semanas | Alta |
A decisão sobre quando operar hérnia deve ser individualizada. É importante considerar a idade, a condição física geral, as expectativas do paciente e os achados de exames de imagem. Nem toda hérnia visível em ressonância magnética causa sintomas, e nem todo paciente com dor necessita cirurgia imediatamente.
A avaliação especializada é fundamental para determinar o melhor caminho terapêutico. Dr. Marcus Torres Lobo está disponível para avaliar seu caso específico e determinar se você é candidato à cirurgia ou se tratamentos menos invasivos ainda podem trazer resultados.
O especialista em dor considera todos os aspectos clínicos, incluindo histórico médico completo, exames de imagem atualizados e resposta prévia a tratamentos. Essa abordagem personalizada garante que cada paciente receba a recomendação mais adequada para sua situação particular.
Tipos de Cirurgias para Hérnia de Disco
Existem várias opções avançadas para tratamento de hérnia. Elas vão desde procedimentos minimamente invasivos até cirurgias tradicionais. A escolha do procedimento depende da localização da hérnia, da gravidade dos sintomas e das condições do paciente. A escolha adequada do procedimento afeta o tempo de recuperação e os resultados a longo prazo.
A cirurgia para hérnia lombar melhorou muito nas últimas décadas. Os avanços tecnológicos criaram técnicas menos invasivas. Isso resulta em menos trauma cirúrgico e recuperação mais rápida. Especialistas experientes devem avaliar cuidadosamente o método cirúrgico apropriado.
Microdiscectomia
A microdiscectomia é o tratamento cirúrgico padrão para hérnias de disco lombares. Ela usa microscópio cirúrgico ou lupas de magnificação para ver as estruturas nervosas. Assim, é possível remover apenas o fragmento herniado que comprime o nervo, preservando os tecidos adjacentes.
A incisão necessária é pequena, geralmente entre 2 e 3 centímetros. O tempo cirúrgico varia de 60 a 90 minutos, dependendo da complexidade do caso. Esta abordagem minimamente invasiva reduz significativamente o trauma aos músculos paravertebrais.
A recuperação após microdiscectomia é muito rápida. A maioria dos pacientes recebe alta hospitalar em apenas 24 horas. O retorno às atividades leves ocorre em 2 a 4 semanas.
As taxas de sucesso desta técnica são impressionantes. Entre 85% e 95% dos pacientes experimentam alívio significativo da dor ciática. A microdiscectomia é especialmente eficaz para hérnias que causam compressão nervosa direta.
Este procedimento é indicado quando há:
- Dor ciática persistente apesar do tratamento conservador
- Hérnia confirmada por exame de imagem correlacionada aos sintomas
- Comprometimento funcional significativo nas atividades diárias
- Fraqueza muscular progressiva no membro inferior afetado
Discectomia Aberta
A discectomia aberta é uma técnica tradicional ainda relevante em situações específicas. Este procedimento envolve incisão maior e afastamento mais amplo dos músculos para acessar o disco herniado. Embora seja mais invasiva, mantém indicações precisas na prática clínica moderna.
As técnicas cirúrgicas modernas ainda utilizam a discectomia aberta em casos complexos. Hérnias volumosas, calcificadas ou que requerem exploração ampla do canal vertebral beneficiam-se desta abordagem. Reoperações complexas também podem necessitar acesso cirúrgico mais amplo.
O tempo de recuperação é maior comparado à microdiscectomia. Pacientes geralmente necessitam de 6 a 12 semanas para retorno completo às atividades normais. O período de internação hospitalar também é ligeiramente mais prolongado.
A eficácia da discectomia aberta é comprovada por décadas de experiência clínica. Em situações apropriadas, oferece resultados excelentes e duradouros. A escolha desta técnica baseia-se nas características anatômicas e complexidade do caso.
Artroplastia de Disco
A artroplastia de disco é uma inovação entre as opções avançadas para tratamento de hérnia. Este procedimento substitui o disco degenerado por uma prótese artificial móvel. A técnica é especialmente adequada para pacientes jovens, tipicamente abaixo de 50 anos.
A principal vantagem desta abordagem é a preservação da mobilidade vertebral. Ao contrário da fusão vertebral (artrodese), que elimina o movimento no segmento operado, a prótese mantém a função biomecânica natural. Esta característica teoricamente reduz o risco de degeneração nos níveis adjacentes.
A seleção de candidatos para artroplastia requer critérios rigorosos:
- Degeneração discal em nível único comprovada
- Ausência de artrose facetária significativa
- Altura discal preservada de pelo menos 5 milímetros
- Alinhamento vertebral adequado sem instabilidade
- Idade inferior a 50-55 anos
Este procedimento é mais complexo tecnicamente que a discectomia convencional. O custo elevado da prótese e o treinamento especializado necessário limitam sua disponibilidade. A experiência do cirurgião com esta técnica específica é fundamental para resultados satisfatórios.
Outras técnicas incluem endoscopia da coluna vertebral, ablação por radiofrequência e nucleoplastia. Cada uma possui indicações particulares baseadas em características específicas da hérnia.
A escolha da técnica cirúrgica depende de múltiplos fatores integrados. Localização e tamanho da hérnia, condição dos discos adjacentes e idade do paciente são considerações fundamentais. A presença de instabilidade vertebral e a experiência do cirurgião também influenciam esta decisão. A discussão detalhada com o especialista em coluna é essencial para compreender riscos e benefícios de cada abordagem.
O Papel do Especialista em Dor
Buscar um especialista em medicina da dor é uma escolha importante. Isso é especialmente verdade para quem tem hérnia de disco. A medicina da dor olha para o paciente como um todo, diferente de outras especialidades.
O especialista em dor é essencial para quem não quer cirurgia ainda. Ele cuida não só da dor física, mas também da parte emocional e da qualidade de vida.
Essa visão completa ajuda a encontrar fatores escondidos. Assim, cria-se um plano de tratamento que pode evitar cirurgia. Isso prepara melhor o paciente para o futuro.
Sinais de Que Você Precisa de Avaliação Especializada
Conhecer quando é hora de ver um especialista em medicina da dor é crucial. Alguns sinais mostram que é o momento certo.
Veja se você está em uma dessas situações:
- Dor persistente: A dor dura mais de três meses, mesmo com tratamento
- Impacto funcional: A dor afeta seu trabalho, atividades diárias ou sono
- Aspectos emocionais: Você sente ansiedade, depressão ou medo pela dor
- Múltiplos medicamentos: Você usa vários remédios para a dor, com preocupação com efeitos colaterais
- Segunda opinião: Você foi indicado para cirurgia, mas quer tentar outras opções
- Resultados insatisfatórios: Os tratamentos não aliviaram a dor de forma satisfatória
A dor crônica que dura mais de três meses precisa de um tratamento especial. O sistema nervoso pode se tornar mais sensível, mantendo a dor mesmo com a lesão cicatrizada.
O Processo de Avaliação Completa
A avaliação multidisciplinar feita por um especialista em dor vai além de uma consulta comum. Dr. Marcus Torres Lobo, especialista em medicina da dor e acupuntura médica, faz um estudo completo do problema.
O primeiro passo é uma história clínica detalhada. Isso inclui quando a dor começou, quais fatores pioram ou melhoram a situação, e todos os tratamentos tentados.
O exame físico neurológico é muito detalhado. Ele testa força muscular, reflexos, sensibilidade e mais. Essa avaliação presencial é essencial para entender a dor.
Exames complementares também são importantes. Mas o que realmente importa é correlacionar os achados radiológicos com os sintomas. Assim, o diagnóstico preciso é feito.
A avaliação multidisciplinar também leva em conta outras condições. Diabetes, osteoporose, tabagismo e mais são considerados no tratamento. Isso garante um plano terapêutico completo.
Depois de toda a investigação, há uma discussão sobre o que esperar. O especialista mostra todas as opções, explicando os benefícios e limitações. Isso ajuda a tomar decisões informadas sobre o tratamento.
O Centro de Dor oferece várias terapias:
- Bloqueios anestésicos e infiltrações: Procedimentos para diagnosticar e tratar a dor
- Acupuntura médica: Técnica antiga usada com base científica para aliviar a dor
- Otimização farmacológica: Uso cuidadoso de medicamentos para a dor
- Fisioterapia especializada: Exercícios e técnicas para hérnia de disco
- Orientações funcionais: Dicas para cuidar da coluna no dia a dia
Essa abordagem integrada pode abrir novas possibilidades de tratamento. Muitos pacientes sentem alívio e recuperam a funcionalidade sem cirurgia.
Agende uma consulta com Dr. Marcus Torres Lobo para uma avaliação completa. O objetivo é aliviar a dor e melhorar a vida de você de maneira eficaz e menos invasiva.
Riscos e Benefícios da Cirurgia
Antes de decidir quando operar hérnia de disco, é essencial conhecer os riscos e benefícios. Saber sobre os riscos da cirurgia de hérnia ajuda a tomar uma decisão mais informada. Isso permite estabelecer expectativas realistas e escolher o melhor caminho.
Cada paciente é único e influencia o balanço entre riscos e benefícios. Fatores como idade, condição física e gravidade dos sintomas são importantes. A decisão deve ser feita em conjunto com o médico para melhores resultados.
Complicações Potenciais
A cirurgia para hérnia de disco pode ter complicações. Conhecer esses riscos da cirurgia de hérnia ajuda a tomar uma decisão consciente.
As complicações mais comuns incluem:
- Infecção da ferida operatória: ocorre em 1-2% dos casos e pode exigir antibióticos prolongados ou limpeza cirúrgica adicional
- Fístula liquórica: vazamento do líquido que protege a medula, acontece em 1-3% dos procedimentos e causa cefaleia postural característica
- Lesão nervosa inadvertida: rara (menos de 1%), pode resultar em dormência ou fraqueza persistente na região afetada
- Hematoma epidural: sangramento no pós-operatório imediato que pode comprimir estruturas nervosas e requerer drenagem
- Recidiva da hérnia: retorno do problema no mesmo local em 5-15% dos casos ao longo de 10 anos, especialmente sem mudanças de hábitos
- Síndrome pós-laminectomia: dor persistente após cirurgia que afeta 10-40% dos pacientes, dependendo de múltiplos fatores individuais
Complicações sistêmicas como trombose venosa profunda e embolia pulmonar são raras. Os protocolos modernos de prevenção reduziram esses riscos. As complicações anestésicas também diminuíram com técnicas avançadas de monitoramento.
A experiência do cirurgião e a qualidade do centro cirúrgico influenciam diretamente as taxas de complicações. Escolher um especialista qualificado reduz substancialmente os riscos envolvidos.
Vantagens da Intervenção Cirúrgica
Os benefícios da microdiscectomia e outras técnicas cirúrgicas são substanciais quando bem indicados. Estudos científicos mostram resultados transformadores para pacientes com indicação adequada.
As principais vantagens incluem:
- Alívio rápido da dor ciática: 85-95% dos pacientes experimentam melhora significativa nas primeiras semanas após o procedimento
- Recuperação da função neurológica: força muscular e sensibilidade melhoram, especialmente quando a cirurgia ocorre antes de dano nervoso irreversível
- Retorno às atividades: possibilidade de voltar ao trabalho e atividades recreativas que estavam impossibilitadas pela dor intensa
- Melhora na qualidade de vida: benefícios dramáticos no sono, bem-estar psicológico e capacidade funcional diária
- Prevenção de déficits permanentes: a intervenção oportuna evita progressão de lesões neurológicas irreversíveis
Pesquisas comparativas revelam dados importantes sobre os benefícios da microdiscectomia. Para pacientes com indicação cirúrgica clara, a cirurgia oferece alívio mais rápido que o tratamento conservador. Os resultados a longo prazo (2-4 anos) tendem a se equiparar em casos selecionados.
“A cirurgia não deve ser vista como fracasso do tratamento conservador, mas como ferramenta apropriada quando critérios específicos são atendidos.”
A decisão sobre quando operar hérnia de disco deve considerar vários fatores cruciais. A urgência neurológica, como presença de déficits progressivos, é determinante. O grau de incapacidade funcional e a resposta prévia a tratamentos conservadores também pesam na escolha.
As preferências e expectativas pessoais do paciente são igualmente importantes. Cada pessoa possui valores e objetivos de vida únicos. O conhecimento detalhado de riscos e benefícios permite participação ativa na decisão médica compartilhada.
Dr. Marcus Torres Lobo enfatiza a importância de avaliar cada caso individualmente. A combinação de evidências científicas com a situação clínica específica do paciente garante as melhores escolhas terapêuticas. Este processo colaborativo respeita a autonomia do paciente e promove resultados superiores.
O Processo de Recuperação
Entender o que esperar na recuperação pós-operatória ajuda a se preparar melhor. O processo varia conforme a técnica e as condições individuais. Estabelecer expectativas realistas desde o início facilita o planejamento e reduz ansiedades.
A adesão ao protocolo médico é crucial para os resultados finais. Pacientes que seguem as orientações apresentam menos complicações e retornam mais rapidamente às suas atividades normais.
Marcos Importantes da Recuperação
O tempo para retornar às atividades cotidianas depende do tipo de procedimento. A microdiscectomia, por ser menos invasiva, permite uma recuperação mais rápida que técnicas abertas tradicionais.
Nas primeiras 24 horas após a cirurgia para hérnia lombar, a maioria dos pacientes permanece hospitalizada para observação. A equipe médica incentiva a caminhada já no primeiro dia para prevenir complicações como trombose.
Muitos pacientes relatam alívio imediato da dor ciática ao despertar da anestesia. O desconforto na região da incisão e algum espasmo muscular são esperados nas primeiras semanas.
A progressão da recuperação pós-operatória segue marcos importantes:
- Semanas 1-2: Foco no controle da dor e retorno à marcha normal, com repouso relativo
- Semanas 2-4: Retorno gradual às atividades leves como trabalho administrativo e tarefas domésticas simples
- Semanas 2-3: Possibilidade de dirigir quando houver conforto e mobilidade adequados
- Semanas 4-6: Início de atividades físicas de baixo impacto como caminhada e natação
- Meses 3-6: Retorno completo a esportes e atividades de alto impacto, sempre com liberação médica
Para procedimentos de discectomia aberta, esses prazos costumam ser 50% a 100% mais longos. Cada organismo responde de forma particular ao processo de cura.
A dor pós-operatória geralmente é controlada com analgésicos comuns. O importante é que ela tende a ser significativamente menor que a dor ciática intensa experimentada antes da cirurgia.
Por Que a Reabilitação É Fundamental
A reabilitação após cirurgia de coluna representa um componente essencial para o sucesso a longo prazo. Embora o procedimento remova a compressão nervosa, ele não corrige automaticamente padrões de movimento inadequados ou fraqueza muscular.
Um programa estruturado de fisioterapia aborda essas questões de forma progressiva. Os benefícios vão muito além da simples recuperação da cirurgia.
A fase inicial da reabilitação concentra-se em controlar o edema e restaurar a capacidade de andar normalmente. Técnicas suaves de mobilização ajudam a reduzir o desconforto sem comprometer a cicatrização.
Durante a fase intermediária, o fortalecimento do core se torna prioridade. Músculos abdominais profundos, multífidos lombares e estabilizadores da pelve funcionam como um colete natural que protege a coluna vertebral.
A fase avançada incorpora exercícios funcionais específicos para as atividades do paciente:
- Treino de equilíbrio e propriocepção para melhorar a consciência corporal
- Exercícios funcionais que simulam movimentos do cotidiano
- Progressão gradual para atividades específicas do trabalho ou esporte
- Desenvolvimento de programa de manutenção para prevenção de recidivas
A educação sobre mecânica corporal apropriada também faz parte integral do processo. Aprender a levantar objetos corretamente, sentar com postura adequada e dormir em posições que reduzem a carga discal previne problemas futuros.
Estudos demonstram resultados claros: pacientes que completam programas estruturados apresentam menor taxa de recidiva. Eles também relatam melhor função a longo prazo e maior satisfação com o resultado cirúrgico.
É fundamental compreender que a cirurgia alivia a compressão nervosa, mas não transforma a coluna em algo “novo”. A manutenção de peso saudável, atividade física regular e cuidados posturais são compromissos vitalícios.
O acompanhamento com especialista experiente garante que cada etapa da recuperação pós-operatória seja cumprida adequadamente. Ajustes no programa podem ser necessários conforme a resposta individual de cada paciente ao tratamento.
Alternativas à Cirurgia
Muitas pessoas com hérnia de disco conseguem melhorar sem cirurgia. Isso graças a tratamentos conservadores disponíveis. É importante explorar todas as opções antes de pensar na cirurgia.
Dr. Marcus Torres Lobo oferece vários tratamentos não-cirúrgicos. Ele avalia cada paciente de forma individual. Assim, encontra a melhor combinação de terapias para cada caso.
A decisão de não fazer cirurgia depende de vários fatores. Inclui a gravidade dos sintomas e o tamanho da hérnia. Casos sem déficits motores graves geralmente respondem bem a tratamentos não-cirúrgicos.
Tratamentos Não Cirúrgicos
Os tratamentos conservadores se dividem em dois grupos: farmacológicos e procedimentos minimamente invasivos. Essas abordagens visam controlar a dor e reduzir a inflamação, ajudando o corpo a se recuperar.
Os anti-inflamatórios não-esteroidais (AINEs) são usados para reduzir a inflamação nas fases agudas. Ibuprofeno e naproxeno são comuns nesses casos.
Para dor moderada, analgésicos são eficazes. Em casos específicos, opióides fracos podem ser usados com cuidado, pois há risco de dependência.
Os neuromoduladores são úteis para dor neuropática. Gabapentina e pregabalina atuam diretamente nos nervos, aliviando a dor.
Relaxantes musculares ajudam contra o espasmo muscular. Eles quebram o ciclo de dor e tensão muscular que agrava a hérnia.
Os bloqueios anestésicos são uma opção intermediária. Essas infiltrações epidurais guiadas por fluoroscopia depositam corticóide e anestésico local no local da inflamação.
Os bloqueios podem aliviar a dor por semanas a meses. Esse tempo permite que outros tratamentos, como fisioterapia, sejam mais eficazes.
Dr. Marcus Torres Lobo também usa bloqueios facetários e radiofrequência pulsada. Ele escolhe as técnicas mais adequadas para cada caso.
A terapia por ondas de choque extracorpórea atua em pontos de gatilho. A aplicação de toxina botulínica em músculos cronicamente contraturados também traz benefícios duradouros.
Terapias Complementares
As terapias complementares são essenciais no tratamento da hérnia de disco. Elas fortalecem o corpo, melhoram a postura e previnem recidivas.
A acupuntura médica é eficaz para lombociatalgia. Ela atua na modulação da dor através de mecanismos neurofisiológicos comprovados cientificamente.
Sessões regulares de acupuntura podem reduzir a dor. Muitos pacientes relatam melhora na qualidade do sono e menos uso de analgésicos.
O pilates terapêutico fortalece a musculatura estabilizadora da coluna. Ele ensina padrões de movimento que reduzem a carga discal.
A prática regular de pilates terapêutico cria espaço intervertebral. Isso alivia a pressão sobre o disco herniado.
A fisioterapia manual melhora a flexibilidade e reduz aderências. Ela restaura o movimento normal das articulações.
Programas de reabilitação incluem exercícios para fortalecer o transverso abdominal. Esses músculos protegem a coluna vertebral.
Porém, a fisioterapia não pode “recolocar” o disco herniado no lugar. Ela é mais eficaz para fortalecimento e prevenção.
Terapias como acupuntura e pilates são excelentes adjuvantes. Mas raramente são suficientes como tratamento isolado. A combinação de tratamentos é essencial para o sucesso.
| Modalidade Terapêutica | Mecanismo de Ação | Indicações Principais | Duração do Efeito |
|---|---|---|---|
| Anti-inflamatórios (AINEs) | Redução da inflamação e dor através de inibição enzimática | Fases agudas, dor leve a moderada | 4-6 horas por dose |
| Bloqueios Anestésicos | Corticóide e anestésico local no sítio de inflamação | Dor radicular intensa, inflamação localizada | Semanas a meses |
| Acupuntura Médica | Modulação neurofisiológica da dor e liberação de endorfinas | Dor crônica, lombociatalgia, tensão muscular | Cumulativo com sessões |
| Pilates Terapêutico | Fortalecimento do core e correção de padrões de movimento | Prevenção de recidivas, reabilitação funcional | Longo prazo com prática |
| Neuromoduladores | Ação direta nos nervos afetados, controle da dor neuropática | Dor neuropática resistente a analgésicos comuns | Uso contínuo necessário |
O tratamento conservador falha quando não há melhora após 6 a 12 semanas. Nesses casos, a cirurgia pode ser necessária.
Adiar a cirurgia quando indicada pode causar danos irreversíveis. Por isso, o acompanhamento médico regular é crucial.
A combinação de tratamentos farmacológicos, procedimentos intervencionistas e terapias complementares oferece as melhores chances de recuperação. Cada paciente responde de maneira única, e a personalização do tratamento é fundamental para o sucesso.
Custos e Considerações Financeiras
Muitos pacientes se perguntam quanto custa uma operação de hérnia de disco. Eles também querem saber como pagar pelo procedimento. Saber os valores envolvidos ajuda a planejar melhor o tratamento para hérnia de disco.
É importante saber os custos para tomar decisões conscientes. Vários fatores influenciam o preço da cirurgia. O tipo de atendimento escolhido afeta o valor final e o tempo de espera.
Quanto Custa a Cirurgia de Hérnia de Disco
Os custos de cirurgia de coluna mudam muito. O tipo de procedimento e o hospital escolhido influenciam o preço.
No SUS, a cirurgia é gratuita, mas as filas são longas. Pacientes com problemas neurológicos graves podem ter prioridade.
Em hospitais privados, os valores são mais claros. Uma microdiscectomia lombar custa entre R$ 15.000 e R$ 40.000. Isso inclui honorários médicos, despesas hospitalares e materiais cirúrgicos.
Cirurgias mais complexas, como as que usam próteses, custam mais. Procedimentos com instrumentação podem chegar a R$ 80.000. A complexidade do caso determina o investimento necessário.
| Tipo de Atendimento | Faixa de Custo | Tempo de Espera | Documentação Necessária |
|---|---|---|---|
| SUS (Sistema Público) | Gratuito | 3 a 24 meses | Encaminhamento médico, exames de imagem, documentos pessoais |
| Plano de Saúde | R$ 15.000 a R$ 80.000 | 2 a 8 semanas | Relatórios médicos, comprovação de tratamento conservador, autorização prévia |
| Particular | R$ 18.000 a R$ 90.000 | 1 a 3 semanas | Exames de imagem recentes, avaliação pré-operatória |
Para procedimentos particulares, é possível negociar o preço. Alguns cirurgiões e hospitais oferecem parcelamento. Sempre peça um orçamento detalhado com todos os custos.
Além dos custos da cirurgia, há despesas indiretas importantes. O afastamento do trabalho pode durar de 2 semanas a 3 meses. A fisioterapia pós-operatória também é um investimento adicional.
Medicações pós-cirúrgicas, transporte para consultas e auxílio domiciliar somam-se aos gastos. Estes custos indiretos frequentemente surpreendem pacientes que não os planejaram. Um planejamento financeiro completo deve considerar todas estas variáveis.
Cobertura por Planos de Saúde
Os planos de saúde geralmente cobrem a cirurgia com indicação médica. A falha do tratamento conservador precisa ser bem documentada. A ANS determina que procedimentos para patologias da coluna estejam incluídos no rol obrigatório.
A relação entre plano de saúde e hérnia de disco envolve exigências específicas. As operadoras podem pedir cumprimento de carência contratual. Segunda opinião médica e documentação detalhada são frequentemente necessárias.
Relatórios médicos completos, exames de imagem recentes e comprovação do tratamento para hérnia de disco conservador prévio são essenciais. A documentação robusta facilita a aprovação e evita atrasos desnecessários. Mantenha todos os registros organizados desde o início do tratamento.
Algumas operadoras tentam negar cobertura alegando doença preexistente. Indicação questionável também pode ser usada como justificativa para recusa. Nestes casos, o paciente pode recorrer à ANS ou buscar orientação jurídica.
As negativas indevidas podem ser revertidas através dos canais apropriados. Conhecer seus direitos como beneficiário é fundamental para garantir o acesso ao tratamento. Não hesite em buscar suporte quando enfrentar resistência injustificada.
É importante considerar também os custos de manter tratamento conservador prolongado. Consultas médicas frequentes, medicamentos contínuos e sessões de fisioterapia acumulam-se ao longo do tempo. A perda de produtividade profissional devido à dor crônica representa um custo invisível significativo.
Em alguns casos, a cirurgia pode ser mais econômica a longo prazo. Anos de tratamentos paliativos sem resolução definitiva geram custos acumulativos elevados. A análise deve considerar não apenas o investimento imediato, mas também a perspectiva temporal completa.
A decisão financeira deve considerar múltiplas dimensões além do custo monetário. O impacto na qualidade de vida, funcionalidade e saúde mental tem valor inestimável. Recuperar a capacidade de trabalhar e realizar atividades cotidianas representa um retorno significativo do investimento.
Converse abertamente com seu médico sobre limitações financeiras. Frequentemente existem alternativas ou programas de auxílio que viabilizam o tratamento necessário. A transparência permite encontrar soluções criativas que atendam às necessidades clínicas e financeiras.
Depoimentos de Pacientes
Conhecer relatos de pessoas que passaram pelo processo de cirurgia ajuda muito. As experiências de pacientes reais dão uma visão importante. Elas mostram como diferentes tratamentos podem trazer bons resultados.
Histórias de Sucesso Cirúrgico
Roberto, um engenheiro de 45 anos de São Paulo, sofria com dor ciática. A dor ia da lombar até o pé esquerdo, impedindo-o de trabalhar e dormir. Após três meses sem melhora, ele não conseguia levantar o pé.
Essa falha no tratamento conservador de hérnia mostrou que ele precisava de cirurgia. Roberto escolheu a microdiscectomia L5-S1 e teve resultados incríveis.
“Acordei da anestesia sem dor, parecia um milagre”, disse Roberto. A recuperação de cirurgia de hérnia foi rápida. Em duas semanas, ele já caminhava normalmente. E seis semanas depois, voltou ao trabalho.
Um ano depois, Roberto jogava tênis sem problemas. Seu caso mostra o grande benefício da cirurgia quando indicada corretamente.
Mariana, uma professora de 52 anos, tinha hérnia cervical. Ela sentia dor no braço direito e formigamento nos dedos. A cirurgia cervical aliviou completamente a dor.
Sua recuperação de cirurgia de hérnia foi rápida. Ela voltou às aulas em seis semanas. Mariana diz que ainda sente um pouco de limitação na cabeça, mas a dor desapareceu.
Transformação Através do Tratamento Conservador
Sandra, uma terapeuta de 70 anos de Guarapuava, enfrentou desafios neurológicos. Ela tinha quedas, incontinência, dificuldade de falar e perda de coordenação. A ansiedade agravava seu problema.
Múltiplos médicos queriam cirurgia, mas não sabiam onde começar. Sandra decidiu tentar tratamentos alternativos antes de operar.
Ela começou a fazer alongamento e reeducação de movimentos. O início foi desafiador física e emocionalmente. Mas, após três meses, ela começou a melhorar.
Cinco anos depois, Sandra recuperou a mobilidade e a incontinência desapareceu. Ela se sente equilibrada emocionalmente e faz tudo que quer, sem cirurgia. Seu caso mostra que tratamentos conservadores podem ser muito eficazes.
A história de Sandra exigiu paciência, disciplina e orientação profissional. Seu sucesso veio com o tempo e dedicação.
| Paciente | Abordagem Escolhida | Tempo de Recuperação | Resultado Final |
|---|---|---|---|
| Roberto (45 anos) | Microdiscectomia L5-S1 | 6 semanas para retorno ao trabalho | Alívio completo da dor, retorno ao esporte em 1 ano |
| Mariana (52 anos) | Discectomia cervical com fusão | 6 semanas para atividades normais | Eliminação total da dor, limitação cervical mínima |
| Sandra (70 anos) | Tratamento conservador intensivo | 5 anos de prática consistente | Recuperação completa sem cirurgia |
É importante reconhecer o valor de ambos os tratamentos: cirúrgico e conservador. A história de Sandra mostra que cirurgia pode ser necessária. Mas o sucesso de Roberto não significa que todos devem operar.
Cada caso é único e requer avaliação médica cuidadosa. A decisão deve levar em conta evidências clínicas, expectativas realistas e preferências do paciente. Sucessos e desafios fazem parte da recuperação.
O suporte profissional é fundamental tanto para tratamentos cirúrgicos quanto conservadores. As experiências de pacientes mostram que bons resultados dependem de um diagnóstico preciso, tratamento adequado e comprometimento com a recuperação.
Agende sua Consulta
Decidir sobre cirurgia para hérnia de disco exige uma avaliação médica especial. Cada caso é único e merece uma análise cuidadosa antes de qualquer ação.
Expertise em Medicina da Dor
Dr. Marcus Torres Lobo é um especialista em dor em São Paulo. Ele se formou no HC-FMUSP. Sua área de atuação inclui acupuntura médica e técnicas minimamente invasivas para a coluna vertebral.
Uma avaliação completa ajuda a encontrar tratamentos avançados antes da cirurgia. O objetivo é explorar todas as opções conservadoras com base em evidências científicas.
Atendimento Multidisciplinar Integrado
A Clínica Dr. Hong Jin Pai está na Alameda Jaú, 687, em São Paulo. Lá, você encontra várias terapias em um só lugar: bloqueios anestésicos, ondas de choque, fisioterapia especializada e toxina botulínica.
O atendimento é de segunda a sábado, com horários flexíveis. A equipe trabalha juntos para criar tratamentos personalizados para cada paciente.
Não deixe que a dor te restrinja. Fazer uma consulta para hérnia de disco é o primeiro passo para escolher o melhor tratamento.
Marque sua consulta online. Assim, você receberá um diagnóstico preciso e saberá sobre todas as opções para seu caso.
Perguntas Frequentes sobre Cirurgia de Hérnia de Disco
Toda hérnia de disco precisa de cirurgia?
Não. Aproximadamente 90% dos casos de hérnia de disco melhoram com tratamento conservador. A cirurgia é necessária apenas para os 10% restantes. Isso ocorre quando o tratamento não-cirúrgico falha, há sintomas neurológicos graves, ou a dor impede as atividades diárias. A decisão de fazer cirurgia deve ser baseada em critérios clínicos específicos.
Quanto tempo devo tentar tratamento conservador antes de considerar cirurgia?
Deve-se tentar o tratamento conservador por 6 a 12 semanas. Este período permite que o corpo recupere sem cirurgia. Se surgirem sintomas neurológicos graves, como perda de controle urinário, a cirurgia pode ser necessária mais cedo.
Quais são os sinais de que preciso operar urgentemente?
Sinais de alerta incluem síndrome da cauda equina, perda de força muscular, e dor insuportável. Estes sintomas indicam compressão nervosa severa. É importante buscar atendimento médico imediatamente.
A acupuntura pode curar minha hérnia de disco?
A acupuntura médica pode aliviar a dor e melhorar a função. Ela não “elimina” a hérnia, mas pode ser parte de um tratamento multidisciplinar. Em casos de compressão nervosa severa, a acupuntura sozinha não é suficiente.
Fisioterapia e pilates podem evitar a cirurgia?
Sim, em muitos casos. Fisioterapia e Pilates podem fortalecer a musculatura da coluna. Estudos mostram que 90% dos pacientes melhoram com tratamento conservador. No entanto, elas têm limitações e não são eficazes em todos os casos.
Qual é o tempo de recuperação após cirurgia de hérnia de disco?
A recuperação varia de acordo com o tipo de cirurgia. Para microdiscectomia, o retorno às atividades leves ocorre em 2-4 semanas. Para discectomia aberta, o prazo é mais longo. A fisioterapia pós-operatória é essencial para uma recuperação completa.
A cirurgia de hérnia de disco tem riscos?
Sim, como qualquer intervenção médica, a cirurgia de hérnia de disco tem riscos. Complicações podem incluir infecção, lesão nervosa, e recidiva. No entanto, os benefícios geralmente superam os riscos, proporcionando alívio da dor em 85-95% dos casos.
Meu plano de saúde cobre cirurgia de hérnia de disco?
A maioria dos planos de saúde cobre a cirurgia quando indicada. No entanto, é importante verificar as condições do seu plano. Algumas operadoras podem tentar negar a cobertura.
Posso evitar completamente a cirurgia se seguir tratamento conservador rigorosamente?
Sim, na maioria dos casos. Aproximadamente 90% dos pacientes melhoram com tratamento conservador. No entanto, 10% podem precisar de cirurgia. A avaliação médica especializada é crucial para determinar o melhor tratamento.
Qual a diferença entre microdiscectomia e discectomia aberta?
A microdiscectomia é uma técnica minimamente invasiva com recuperação mais rápida. A discectomia aberta é mais invasiva, mas pode ser necessária em casos específicos. A escolha depende das características do caso.
Quanto custa uma cirurgia de hérnia de disco?
Os custos variam amplamente. A cirurgia no SUS é gratuita, mas com longas filas. Em hospitais privados, o custo pode variar de R$ 15.000 a R$ 40.000. É importante considerar todos os custos envolvidos.
A hérnia pode voltar depois da cirurgia?
Sim, existe risco de recidiva em 5-15% dos casos em 10 anos. Manter peso saudável, fazer exercícios regulares e evitar técnicas inadequadas de levantamento de peso são essenciais para prevenir recidivas.
Posso trabalhar normalmente após a cirurgia de hérnia de disco?
Sim, a maioria dos pacientes retorna ao trabalho após a cirurgia. O tempo de retorno varia conforme a atividade profissional. É importante seguir o plano de reabilitação pós-operatória.
Tratamentos como ondas de choque e toxina botulínica funcionam para hérnia de disco?
Estes tratamentos funcionam como adjuvantes, não como soluções isoladas. A terapia por ondas de choque e a toxina botulínica podem aliviar a dor muscular secundária. No entanto, elas não eliminam a hérnia nem substituem tratamentos fundamentais.
É possível ter vida normal sem operar uma hérnia de disco?
Sim, absolutamente. A maioria dos pacientes recupera-se completamente com tratamento conservador. Manter hábitos saudáveis a longo prazo é essencial para prevenir recidivas.
Dr. Marcus Torres Lobo pode me ajudar a evitar cirurgia?
Dr. Marcus Torres Lobo utiliza abordagem multidisciplinar para evitar cirurgia quando possível. Ele oferece tratamentos avançados e coordenação com fisioterapia especializada. A meta é proporcionar alívio da dor e melhorar a qualidade de vida.
Como sei se minha hérnia é grave o suficiente para operar?
A gravidade cirúrgica depende dos sintomas clínicos e do impacto funcional. Uma hérnia é considerada candidata cirúrgica quando o tratamento conservador falha, há perda de força muscular, sintomas neurológicos graves, ou dor insuportável. A avaliação médica especializada é crucial para determinar a necessidade de cirurgia.
Qual a taxa de sucesso da cirurgia de hérnia de disco?
A microdiscectomia proporciona alívio da dor em 85-95% dos casos. A recuperação da função neurológica ocorre quando a intervenção é realizada precocemente. No entanto, existem riscos de recidiva e síndrome pós-laminectomia. O sucesso depende de múltiplos fatores.