A dor lombar crônica afeta milhões de brasileiros todos os anos. Os problemas nas regiões L4-L5 e L5-S1 da coluna vertebral são comuns. Essas áreas têm características únicas que afetam a vida do dia a dia.
Essas regiões são vulneráveis por uma razão. Elas suportam a maior carga de peso e são centrais para os movimentos da região lombar. Durante o dia, L4-L5 e L5-S1 trabalham muito.
Os sintomas dependem da área afetada. Em L4-L5, a dor pode ir até a lateral da perna e dorso do pé. Já em L5-S1, a dor fica na parte de trás da coxa e no calcanhar.
Entender essas diferenças ajuda a encontrar o tratamento certo. O Dr. Marcus Torres Lobo é especialista em dor crônica. Ele ajuda a encontrar soluções menos invasivas.
Principais Pontos sobre Hérnias L4-L5 e L5-S1
- As regiões L4-L5 e L5-S1 são as mais afetadas por problemas de disco devido à sobrecarga mecânica que suportam diariamente
- A localização da hérnia determina o padrão de dor: L4-L5 afeta a lateral da perna, enquanto L5-S1 impacta a parte posterior
- Cada nível comprime raízes nervosas diferentes, resultando em sintomas específicos e distintos
- O diagnóstico preciso da localização é essencial para definir o melhor plano de tratamento individualizado
- Tratamentos modernos e minimamente invasivos podem oferecer alívio significativo sem necessidade de cirurgia
- A compreensão das diferenças anatômicas ajuda pacientes a reconhecerem seus sintomas e buscarem ajuda especializada
O que é a hérnia de disco?
A hérnia de disco lombar é um problema comum na coluna. Afeta principalmente adultos entre 30 e 40 anos. Nessa idade, a coluna sofre mais pressão.
Essa condição ocorre quando o disco entre as vértebras muda. Isso pode pressionar os nervos e causar dor forte. A dor pode afetar muito a vida do paciente.
Estrutura e função do disco intervertebral
Para entender a hérnia de disco, é importante saber sobre o disco intervertebral. Esse componente atua como um amortecedor natural entre as vértebras.
O disco tem duas partes principais:
- Núcleo pulposo: centro gelatinoso que absorve impactos e distribui pressão
- Ânulo fibroso: camada externa resistente formada por fibras que protegem o núcleo
Quando o ânulo fibroso se rompe, o núcleo pulposo pode sair. Esse sair de material caracteriza a hérnia discal.
O processo de formação da hérnia
A hérnia de disco não surge de repente. Ela vem de um processo degenerativo que leva tempo. Muitos fatores biomecânicos estão envolvidos.
O acúmulo de alterações crônicas causa estresse na coluna. Isso enfraquece o ânulo fibroso com o tempo.
Os principais fatores incluem:
- Carregar peso excessivo de forma inadequada
- Movimentos bruscos e repetitivos de torção
- Desgaste natural dos discos com o envelhecimento
- Manutenção prolongada de posturas inadequadas
- Sedentarismo que enfraquece a musculatura de suporte
Quando a ruptura acontece, o material do núcleo pulposo sai. Isso pode pressionar os nervos, causando os sintomas típicos.
Principais manifestações clínicas
Os sintomas hérnia de disco mudam conforme a pressão nos nervos. Reconhecer esses sinais ajuda a buscar tratamento cedo.
As manifestações mais comuns incluem:
- Dor lombar intensa: geralmente na parte inferior das costas, podendo ser aguda ou crônica
- Irradiação para membros inferiores: conhecida como ciática, a dor percorre a perna seguindo o trajeto do nervo
- Formigamento e dormência: sensações de “agulhadas” ou perda de sensibilidade nas pernas e pés
- Fraqueza muscular: dificuldade para realizar movimentos que antes eram simples
- Limitação funcional: problemas para ficar em pé, sentar ou caminhar por períodos prolongados
- Piora com esforços: agravamento ao tossir, espirrar ou fazer força abdominal
Muitos pacientes sentem dor piorando à noite ou ao ficar muito tempo em uma posição. A dor pode mudar ao longo do dia, dependendo do que fazem.
É importante saber que nem toda dor lombar indica hérnia de disco. Por isso, é essencial fazer uma avaliação médica especializada para um diagnóstico correto e tratamento adequado.
Anatomia da coluna vertebral
Entender a anatomia da região lombar da coluna é crucial para saber por que algumas áreas são mais propensas a hérnias de disco. A coluna lombar vertebral é complexa, equilibrando sustentação e movimento. Cada parte tem um papel importante na proteção do sistema nervoso e na mobilidade do corpo.
Essa região suporta grande parte do peso do corpo. Também permite movimentos essenciais do dia a dia. Saber como funciona ajuda a entender como as hérnias se formam e por que causam sintomas específicos.
Estrutura e componentes da região lombar
A coluna lombar é composta por cinco vértebras lombares, chamadas L1, L2, L3, L4 e L5. Cada vértebra tem um corpo forte que suporta o peso. Entre elas, os discos intervertebrais atuam como almofadas naturais.
Logo abaixo da quinta vértebra lombar está o sacro, formado pela fusão de cinco vértebras sacrais (S1 a S5). A primeira vértebra sacral, S1, é essencial para entender a região L5-S1. Essa área é a transição entre a coluna móvel e a região pélvica fixa.
A medula espinal termina na altura da primeira vértebra lombar (L1). Lá, forma o cone medular. Abaixo, as raízes nervosas continuam descendo, formando a cauda equina.
Essas raízes nervosas contêm os nervos lombares e sacrais, que inervam as pernas. Cada raiz se ramifica na região de uma vértebra superior. Ela emerge pelo forame localizado abaixo do corpo vertebral correspondente.
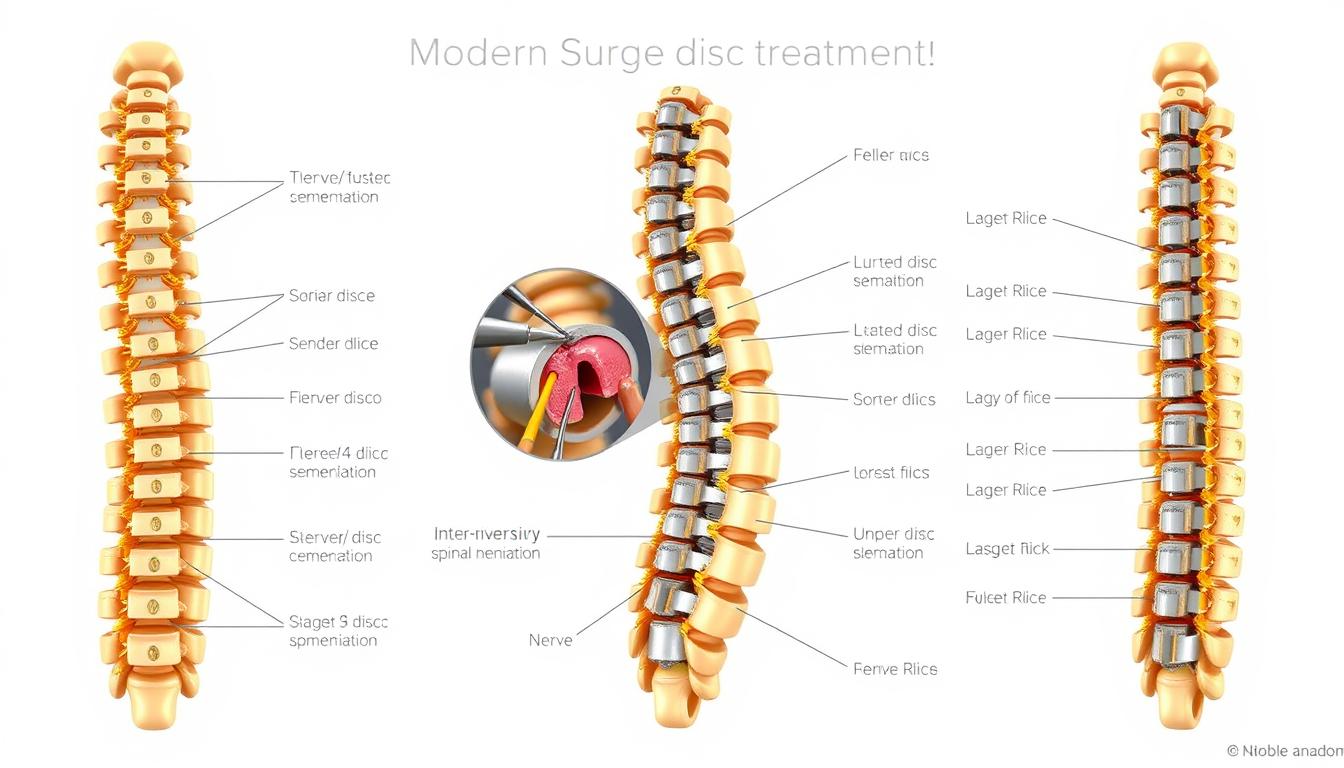
Os espaços entre as vértebras têm nomes específicos. O espaço L4-L5 fica entre a quarta e quinta vértebra lombar. Já o espaço L5-S1 está entre a quinta vértebra lombar e a primeira vértebra sacral.
| Componente | Localização | Função Principal | Características Especiais |
|---|---|---|---|
| Vértebras Lombares (L1-L5) | Região inferior das costas | Sustentação do peso corporal e proteção neural | Corpos vertebrais mais robustos da coluna |
| Discos Intervertebrais | Entre cada vértebra | Absorção de impacto e mobilidade | Compostos de núcleo pulposo e ânulo fibroso |
| Cauda Equina | Abaixo de L1 até o sacro | Condução de impulsos nervosos para membros inferiores | Conjunto de raízes nervosas lombares e sacrais |
| Ligamentos Vertebrais | Ao longo de toda coluna lombar | Estabilização e limitação de movimentos excessivos | Ligamentos longitudinais anterior e posterior |
O papel essencial dos discos na coluna
Os discos intervertebrais atuam como amortecedores naturais. Eles distribuem as cargas mecânicas uniformemente entre as vértebras. Sem eles, cada movimento causaria impacto direto nas estruturas ósseas.
Cada disco tem duas partes distintas. O núcleo pulposo é a porção central, rica em água e com consistência gelatinosa. Ele é o principal absorvedor de choque durante movimentos e impactos.
Ao redor do núcleo está o ânulo fibroso. Formado por camadas concêntricas de fibras de colágeno, sua função é conter o núcleo pulposo e manter a integridade estrutural do disco.
Com o tempo, os discos sofrem desgaste natural. O núcleo pulposo perde água gradualmente. As fibras do ânulo fibroso podem desenvolver fissuras ou enfraquecer.
Esse desgaste afeta a capacidade do disco de absorver impactos. Quando o ânulo se rompe, o núcleo pulposo pode extravasar. Isso caracteriza a hérnia de disco.
As regiões L4-L5 e L5-S1 são mais propensas a hérnias. Elas suportam a maior carga de peso corporal e apresentam maior movimento. Isso explica por que essas áreas são mais vulneráveis.
Essa combinação de alta carga mecânica e mobilidade aumentada acelera o desgaste dos discos. Por isso, é essencial entender essa anatomia ao tratar sintomas e planejar tratamentos.
Diferenças entre L4-L5 e L5-S1
As regiões L4-L5 e L5-S1 têm sintomas diferentes. Isso ajuda no diagnóstico e no tratamento. Cada local afeta nervos distintos, causando efeitos únicos na vida diária.
A diferença entre L4-L5 e L5-S1 vai além da localização. Elas determinam quais atividades são mais afetadas. Para entender o que significa na coluna, é essencial conhecer cada nível.
Localização das hérnias
A hérnia L4-L5 está entre a quarta e a quinta vértebras lombares. Ela fica na altura da cintura, um dos locais mais móveis da coluna.
A hérnia L5-S1 está na transição entre a última vértebra lombar e o osso sacro. Essa região é na base da coluna lombar, conhecida como “fundo das costas”.
Essas duas regiões próximas podem confundir os sintomas. Mas, a compressão nervosa na coluna afeta raízes diferentes. Isso é crucial para o tratamento.
Sintomas relacionados a cada nível
As hérnias em L4-L5 afetam a raiz nervosa de L5. Isso causa dor na lateral da coxa e da perna, indo até o dorso do pé e o dedão. Muitos sentem dormência nessa área.
A fraqueza muscular em L4-L5 dificulta levantar o pé. Isso é conhecido como “pé caído”. Caminhar sobre os calcanhares fica difícil.
As hérnias em L5-S1 afetam o nervo S1. A dor percorre a região posterior da coxa, desce pela panturrilha e atinge o calcanhar e a planta do pé. Essa dor segue o caminho da ciática.
A compressão de S1 causa fraqueza para ficar nas pontas dos pés. Dificulta subir escadas ou dirigir por muito tempo. O reflexo do tendão de Aquiles pode diminuir ou desaparecer.
| Característica | Hérnia L4-L5 | Hérnia L5-S1 |
|---|---|---|
| Raiz nervosa afetada | L5 | S1 |
| Trajeto da dor | Lateral da coxa, perna e dorso do pé | Posterior da coxa, panturrilha e calcanhar |
| Área de dormência | Dorso do pé e dedão | Lateral do pé e planta |
| Fraqueza muscular | Dificuldade para levantar o pé (dorsiflexão) | Dificuldade para ficar nas pontas dos pés |
| Reflexo alterado | Reflexo medial do joelho (raro) | Reflexo aquileu diminuído |
A compressão nervosa na coluna em diferentes níveis produz sintomas distintos. Reconhecer essas diferenças ajuda o médico a identificar a localização da hérnia. Isso é essencial para o tratamento.
Impacto na mobilidade
As hérnias em L4-L5 afetam atividades que exigem levantar o pé. Subir escadas e caminhar em superfícies irregulares são desafiadores.
Pacientes com hérnia L4-L5 têm dificuldade para dirigir. A pressão no pedal do acelerador agrava os sintomas. Sentar-se por longos períodos também piora o desconforto na lateral da perna.
Já as hérnias em L5-S1 comprometem a força da panturrilha. Correr e pular são movimentos dolorosos. Ficar nas pontas dos pés pode ser impossível durante crises.
A diferença entre L4-L5 e L5-S1 é clara no impacto profissional. Trabalhadores que ficam muito tempo em pé sofrem mais com hérnias L5-S1. Profissionais que caminham longas distâncias sentem mais o impacto das hérnias L4-L5.
As condições limitam a prática de exercícios físicos. Atividades de alto impacto precisam ser suspensas temporariamente. A retomada gradual exige acompanhamento especializado.
O impacto emocional dessas limitações é grande. A incapacidade de realizar tarefas cotidianas afeta a autoestima. Por isso, o tratamento precoce é essencial para melhorar a qualidade de vida.
Causas das hérnias de disco
As hérnias de disco não aparecem sem motivo. Vários fatores juntos ajudam a criar essa condição. A hérnia de disco lombar surge de um processo complexo. Alterações degenerativas e esforços excessivos na coluna são os principais responsáveis.
Com o tempo, o estresse biomecânico pode quebrar o ânulo fibroso. Isso permite que o conteúdo do disco escape.
O risco de desenvolver essa condição aumenta entre 30 e 40 anos. Muitos relatam dor lombar antes da dor irradiada que caracteriza a compressão nervosa.
Principais fatores que aumentam o risco
Conhecer os fatores de risco ajuda a entender se você está mais propenso a desenvolver hérnia de disco lombar. Esses fatores enfraquecem os discos intervertebrais, sozinhos ou juntos.
A idade é um grande fator. Entre 30 e 50 anos, o disco perde hidratação, mas ainda suporta muita atividade física.
A genética também desempenha um papel importante. Algumas famílias têm mais tendência a problemas disciais devido à composição genética.
| Fator de Risco | Impacto na Coluna | Nível de Influência |
|---|---|---|
| Sobrepeso e obesidade | Aumenta carga axial constante sobre os discos lombares | Alto |
| Sedentarismo | Enfraquece musculatura de suporte da coluna vertebral | Alto |
| Tabagismo | Reduz oxigenação e nutrição dos tecidos discais | Moderado |
| Profissões com esforço repetitivo | Gera microtraumas acumulativos no ânulo fibroso | Alto |
| Postura inadequada prolongada | Distribui pressão de forma desigual sobre os discos | Moderado |
Quando ficamos muito tempo sentados, a região lombar sofre. Profissionais que dirigem, trabalham em escritório ou operam máquinas enfrentam esse problema todos os dias.
O disco intervertebral sofre mais pressão sentado do que em pé. Por isso, a postura sentada prolongada é um grande risco para a degeneração discal.
Como lesões e traumas desencadeiam o problema
Eventos traumáticos podem ser gatilhos para a hérnia de disco lombar em discos enfraquecidos. Muitos pacientes sabem quando começaram a sentir dor.
Levantar peso de forma errada é uma causa comum. Quando se curva sem dobrar os joelhos e levanta objetos pesados, a carga fica nos discos lombares.
Movimentos bruscos de torção também causam estresse. Girar o tronco com peso ou em atividades esportivas sem preparo pode quebrar o ânulo fibroso.
Outros traumas incluem:
- Quedas que impactam diretamente a região lombar ou o cóccix
- Acidentes automobilísticos com trauma por desaceleração súbita
- Esforços físicos repetitivos sem condicionamento muscular apropriado
- Prática esportiva de alto impacto sem técnica adequada
É importante entender que o trauma não cria a hérnia sozinho. Ele revela e acelera um processo degenerativo já em andamento no disco intervertebral.
O processo natural de desgaste ao longo dos anos
O envelhecimento muda a estrutura dos discos da coluna lombar. Esse processo degenerativo ocorre em todos, mas a velocidade e intensidade variam.
O núcleo pulposo perde água com o tempo. Isso reduz a altura do disco e sua função de amortecimento.
Enquanto isso, o ânulo fibroso enfraquece. Suas fibras de colágeno perdem elasticidade e desenvolvem fissuras.
Essas mudanças começam na terceira década de vida. Com fatores de risco ou traumas, o risco de hérnia de disco lombar aumenta muito.
Praticar hábitos saudáveis pode retardar esse processo. Manter peso adequado, fazer exercícios regulares e cuidar da postura protegem os discos.
Entender essas causas ajuda a tomar medidas preventivas. Embora alguns fatores não possam ser mudados, muitos estão sob nosso controle.
Diagnóstico de hérnia de disco
Quando sentimos dor de hérnia de disco, é crucial fazer um diagnóstico hérnia lombar preciso. Isso define o tratamento a seguir. O processo de diagnóstico envolve várias etapas importantes.
Os médicos usam avaliação clínica e exames de imagem avançados. Essa abordagem ajuda a focar o tratamento na causa real dos sintomas.
Entender cada parte do diagnóstico traz tranquilidade. Saber o que esperar nas consultas diminui a ansiedade. Isso ajuda o paciente a se envolver mais no tratamento.
Avaliação clínica e exame neurológico detalhado
No consultório, a conversa com o médico é a primeira etapa. Ele pergunta sobre o histórico dos sintomas. Isso inclui quando a dor começou e quais fatores melhoram ou pioram o problema.
O exame físico neurológico é feito com atenção. O médico observa a marcha para ver se há claudicação ou alterações posturais. Isso indica se há comprometimento neural.
A força muscular é testada em uma escala de 0 a 5. O médico verifica movimentos específicos, como levantar a ponta do pé.
Os reflexos tendinosos dão pistas sobre a integridade das raízes nervosas. O reflexo patelar avalia a raiz L4 e o reflexo aquileu, a raiz S1.
A sensibilidade é testada em diferentes áreas da perna. Cada área corresponde a uma raiz nervosa específica. Isso ajuda a localizar a compressão.
O teste de Lasègue é um exame importante. O paciente fica deitado enquanto a perna é levantada lentamente. Dor irradiada para a perna indica compressão radicular.
Variações do teste de Lasègue, como o Lasègue cruzado, ajudam a avaliar melhor. Cada manobra fornece informações adicionais sobre a hérnia.
Ressonância magnética e outros exames de imagem
A ressonância magnética é o exame mais usado para hérnia de disco. Ela mostra detalhes dos discos intervertebrais e raízes nervosas sem radiação.
Com a ressonância, encontra-se a localização exata da hérnia. Isso ajuda a entender quais estruturas estão sendo afetadas. Ela diferencia entre protrusão, extrusão e sequestro discal.
O laudo da ressonância descreve a posição da hérnia e o grau de compressão. Isso é crucial para o tratamento.
A tomografia computadorizada é usada quando a ressonância não é possível. Pacientes com marcapasso ou claustrofobia podem se beneficiar deste exame.
Um ponto importante: nem todas hérnias causam sintomas. Muitas pessoas assintomáticas têm hérnias de disco em exames.
Para um diagnóstico hérnia lombar preciso, é essencial correlacionar os achados de imagem com o quadro clínico. A hérnia vista deve corresponder aos sintomas e alterações neurológicas.
Interpretar os exames requer experiência. O contexto clínico sempre prevalece sobre os achados de imagem.
| Método Diagnóstico | Vantagens Principais | Limitações | Indicação Específica |
|---|---|---|---|
| Exame Físico Neurológico | Sem custo adicional, identifica sinais clínicos, orienta exames complementares | Depende da experiência do examinador, subjetivo em alguns aspectos | Primeira avaliação de todos os pacientes com sintomas |
| Ressonância Magnética | Visualização detalhada dos tecidos moles, sem radiação, padrão-ouro | Custo elevado, contraindicações específicas, pode mostrar hérnias assintomáticas | Confirmação diagnóstica e planejamento terapêutico |
| Tomografia Computadorizada | Boa visualização óssea, alternativa à ressonância, rápida execução | Utiliza radiação, menor definição de tecidos moles | Quando ressonância é contraindicada ou indisponível |
| Eletroneuromiografia | Confirma comprometimento nervoso, diferencia causas de fraqueza | Exame desconfortável, não mostra anatomia discal | Casos duvidosos ou múltiplas hérnias na imagem |
Por que o diagnóstico precoce faz diferença
Buscar ajuda médica logo no início faz toda a diferença. O diagnóstico precoce permite começar o tratamento rápido. Isso evita que o problema piorie.
Identificar a hérnia cedo previne danos neurológicos graves. Compressões nervosas prolongadas podem causar fraqueza permanente ou alterações na sensibilidade.
Quem é diagnosticado cedo tem melhor chance de recuperação. A resposta aos tratamentos conservadores é melhor quando iniciados cedo.
Um diagnóstico oportuno também abre mais opções de tratamento. Tratamentos minimamente invasivos funcionam melhor em hérnias detectadas cedo.
Compreender rapidamente a causa da dor também ajuda emocionalmente. A incerteza sobre o diagnóstico pode causar mais ansiedade do que a dor em si.
Sinais de alerta, como fraqueza progressiva ou perda de controle esfincteriano, exigem atenção imediata. Estas são emergências neurológicas.
Não adiar a consulta com um especialista mostra responsabilidade com a saúde. Quanto mais cedo o diagnóstico hérnia lombar for feito, maior a chance de recuperação completa.
A medicina moderna tem recursos diagnósticos precisos e acessíveis. Usar esses recursos no momento certo melhora o prognóstico e a qualidade de vida do paciente.
Tratamentos disponíveis
Muitos pacientes com hérnia de disco melhoram com tratamentos não cirúrgicos. Entre 80% e 90% das pessoas melhoram sem cirurgia. O tratamento começa com as opções menos invasivas.
A escolha do tratamento depende de vários fatores. O médico avalia a intensidade dos sintomas e a resposta às medidas conservadoras.
Abordagens conservadoras e procedimentos modernos
O tratamento conservador é a primeira opção para hérnias de disco. Ele combina diferentes terapias para aliviar a dor e promover a recuperação.
Os medicamentos são essenciais para controlar a dor. As principais classes incluem:
- Anti-inflamatórios não-hormonais para reduzir a inflamação local
- Analgésicos para controlar a dor imediatamente
- Relaxantes musculares para aliviar espasmos e tensão
- Medicamentos para dor neuropática, como pregabalina e gabapentina
A fisioterapia especializada complementa o tratamento. Profissionais qualificados usam técnicas para fortalecer a musculatura e melhorar a flexibilidade.
Modificações posturais e ergonômicas são essenciais. Pequenos ajustes no dia a dia podem fazer grande diferença.
Os procedimentos intervencionistas modernos são um avanço no tratamento de hérnia de disco. Eles oferecem alívio sem a necessidade de cirurgia convencional:
Bloqueio Foraminal: Infiltração guiada por imagem que reduz a inflamação do nervo com precisão milimétrica. O procedimento é feito sem cortes, com recuperação rápida.
Radiofrequência Pulsada: Técnica não-destrutiva que modula a raiz nervosa irritada. Este método altera a transmissão dos sinais de dor sem danificar o tecido nervoso.
Radiofrequência Térmica: Indicada para casos com dor articular facetária associada à hérnia. O procedimento alivia especificamente esse tipo de desconforto.
Esses procedimentos minimamente invasivos oferecem vantagens importantes. A recuperação é mais rápida, os riscos são mínimos e os resultados podem ser significativos para pacientes selecionados adequadamente.
Quando a cirurgia se torna necessária
Embora a maioria dos casos melhore sem cirurgia, algumas situações exigem cirurgia. As indicações são divididas em absolutas e relativas.
Indicações absolutas para cirurgia:
- Síndrome de cauda equina (emergência médica com perda de controle esfincteriano)
- Déficit neurológico progressivo grave
- Compressão medular aguda com risco de lesão permanente
Indicações relativas incluem:
- Dor incapacitante que não responde ao tratamento conservador por 6 a 12 semanas
- Hérnia volumosa em canal vertebral estreito
- Limitação funcional severa que impede atividades básicas
A microdiscectomia é considerada o padrão-ouro entre as técnicas cirúrgicas. Este procedimento remove precisamente o fragmento de disco que comprime o nervo. A taxa de sucesso pode atingir até 90% dos casos operados.
A discectomia endoscópica representa uma alternativa ainda menos invasiva. Utiliza câmeras miniaturizadas e instrumentos especiais através de incisões mínimas. A recuperação tende a ser mais rápida comparada à cirurgia tradicional.
Ambas as técnicas cirúrgicas são realizadas por neurocirurgiões ou ortopedistas especializados em coluna. A escolha depende das características específicas de cada caso.
| Abordagem Terapêutica | Principais Indicações | Taxa de Melhora | Tempo de Recuperação |
|---|---|---|---|
| Tratamento Conservador | Casos leves a moderados sem déficit neurológico | 80-90% | 4 a 12 semanas |
| Procedimentos Intervencionistas | Dor persistente sem resposta adequada a medicamentos | 65-75% | 1 a 2 semanas |
| Microdiscectomia | Compressão nervosa significativa ou falha conservadora | 85-90% | 6 a 12 semanas |
| Discectomia Endoscópica | Hérnias selecionadas sem estenose associada | 80-85% | 3 a 6 semanas |
Recuperação após o tratamento
O período pós-tratamento é crucial para consolidar os resultados. Independentemente da abordagem, alguns cuidados são essenciais para uma recuperação adequada.
O repouso inicial deve ser moderado e não prolongado. Estudos mostram que repouso excessivo pode ser prejudicial, devendo ser limitado a no máximo cinco dias após procedimentos.
O retorno gradual às atividades segue um cronograma individualizado. O médico orienta a progressão conforme a evolução de cada paciente. Atividades leves começam precocemente, enquanto esforços intensos são liberados apenas após avaliação cuidadosa.
A fisioterapia de reabilitação desempenha papel central na recuperação. Exercícios específicos fortalecem a musculatura estabilizadora da coluna e previnem novas lesões.
As modificações de hábitos devem ser permanentes. Ajustes ergonômicos no trabalho, postura correta ao sentar e técnicas adequadas para levantar peso fazem parte do sucesso a longo prazo.
O acompanhamento médico regular permite identificar precocemente qualquer sinal de recorrência. Consultas periódicas garantem que o tratamento está produzindo os resultados esperados e possibilitam ajustes quando necessário.
A participação ativa do paciente no processo de recuperação é determinante. Seguir as orientações médicas, realizar a fisioterapia conforme prescrito e manter hábitos saudáveis aumentam significativamente as chances de sucesso definitivo.
Reabilitação e fisioterapia
Recuperar-se de uma hérnia de disco lombar exige um esforço constante. O tratamento hérnia lombar vai além dos primeiros passos médicos. A fase de reabilitação é crucial para o sucesso a longo prazo e para melhorar a qualidade de vida.
A fisioterapia especializada é essencial tanto no tratamento conservador quanto na recuperação pós-cirúrgica. Profissionais capacitados criam programas personalizados que consideram as limitações de cada paciente.
O papel transformador da fisioterapia
A fisioterapia trabalha em várias frentes para ajudar na recuperação completa. O objetivo principal é restaurar a função e prevenir novos episódios, não apenas aliviar sintomas temporariamente.
Os programas de reabilitação modernos usam vários recursos terapêuticos. A eletroestimulação transcutânea (TENS) alivia a dor com estímulos elétricos controlados. O calor profundo melhora a circulação sanguínea e relaxa a musculatura tensa.
As terapias manuais realizadas por fisioterapeutas especializados ajudam a restaurar a mobilidade articular e reduzir espasmos musculares. Essas técnicas complementam o tratamento medicamentoso de forma natural e eficaz.
O fortalecimento da musculatura estabilizadora é fundamental. Os músculos paravertebrais, abdominais e glúteos protegem a coluna lombar. Quando fortalecidos, eles reduzem a pressão nos discos intervertebrais.
A correção postural e a estabilização segmentar ensinam a manter posições seguras. Essa reeducação previne movimentos prejudiciais que podem agravar a condição.
Um ponto importante: o repouso prolongado deve ser evitado. Permanecer em repouso absoluto por mais de 5 dias enfraquece a musculatura e retarda a recuperação. A mobilização precoce e controlada ajuda na cicatrização e mantém a funcionalidade.
Exercícios que promovem a recuperação
O programa de exercícios deve ser progressivo e individualizado. Comece com atividades leves e aumente a intensidade conforme a tolerância do paciente.
Exercícios de fortalecimento do core:
- Prancha isométrica com apoio nos antebraços e joelhos (iniciantes) ou nos pés (avançados)
- Ponte para fortalecer glúteos e estabilizadores da pelve
- Exercícios abdominais controlados sem sobrecarga na coluna
- Bird dog para trabalhar estabilização e coordenação
Alongamentos específicos recomendados:
- Alongamento dos isquiotibiais para reduzir tensão posterior da coxa
- Alongamento do músculo piriforme para aliviar compressão do nervo ciático
- Flexores do quadril para melhorar a mobilidade pélvica
- Rotação suave do tronco para manter flexibilidade
As atividades de baixo impacto são boas para o coração sem sobrecarregar a coluna. Caminhadas regulares em terreno plano fortalecem a musculatura de forma segura. A natação e hidroginástica são ótimas opções por serem de baixa gravidade.
O pilates adaptado, quando feito sob supervisão de profissional qualificado, fortalece profundamente e melhora a consciência corporal. Essa modalidade enfatiza movimentos controlados e respiração adequada.
Sinais de alerta para interromper exercícios:
- Dor intensa que não melhora com ajustes na técnica
- Irradiação aumentada para pernas ou pés
- Dormência ou formigamento progressivo
- Fraqueza muscular súbita
Alguns exercícios devem ser evitados, especialmente na fase aguda. Flexões repetidas da coluna podem aumentar a pressão nos discos. Torções bruscas e movimentos de impacto são riscos desnecessários. Levantar peso excessivo deve aguardar liberação médica.
Estratégias para prevenir novos episódios
Prevenir a recorrência exige um compromisso contínuo com hábitos saudáveis. O paciente torna-se protagonista de sua própria saúde ao adotar medidas preventivas consistentes.
Manter programa de exercícios regular mesmo após melhora dos sintomas. A interrupção completa das atividades físicas aumenta o risco de novos episódios. Reserve pelo menos 30 minutos diários para movimentação ativa.
O controle do peso corporal reduz a sobrecarga mecânica na coluna lombar. Cada quilo adicional aumenta a pressão sobre os discos intervertebrais. Uma alimentação equilibrada e exercícios regulares ajudam a manter o peso saudável.
Evitar o sedentarismo é essencial na prevenção. Longas horas sentado ou em posições estáticas enfraquecem a musculatura estabilizadora. Faça pausas regulares para se mover, mesmo durante o trabalho.
Práticas preventivas essenciais:
- Respeitar os limites do corpo sem forçar movimentos dolorosos
- Variar as atividades para evitar sobrecarga repetitiva
- Manter hidratação adequada para saúde dos discos
- Gerenciar o estresse que causa tensão muscular crônica
- Usar técnicas corretas ao levantar objetos do chão
O acompanhamento periódico com especialista em coluna vertebral permite ajustes no programa de tratamento hérnia lombar. Consultas de revisão identificam precocemente qualquer sinal de recorrência. Essa vigilância ativa proporciona segurança e tranquilidade ao paciente.
A reabilitação bem-sucedida combina ciência, disciplina e paciência. Os resultados duradouros surgem do compromisso diário com a própria saúde. Cada exercício realizado, cada postura corrigida, representa um investimento na qualidade de vida futura.
Cuidados para prevenção
Práticas preventivas diárias são essenciais para evitar hérnias de disco L4-L5 e L5-S1. Mudanças simples nos hábitos diários protegem a coluna. Essas mudanças reduzem o risco de lesões e complicações futuras.
Pequenas mudanças no trabalho e em casa fazem grande diferença. A combinação de ergonomia, exercícios e postura correta protege a coluna. Veja como fazer isso de forma prática e eficaz.
Adaptações ergonômicas que protegem a coluna
A ergonomia no trabalho é o primeiro passo para prevenir hérnias. Ajustar a altura da cadeira e da mesa corretamente ajuda a manter os pés no chão e os joelhos alinhados com os quadris. O monitor do computador deve estar na altura dos olhos para evitar sobrecarga cervical.
O suporte lombar adequado mantém a coluna na sua curvatura natural. Pausas de 5 a 10 minutos a cada hora permitem que os músculos descanssem. Essas pausas regulares aumentam a produtividade e protegem a saúde da coluna vertebral.
Em casa, a altura da cama e do travesseiro influenciam a saúde da coluna. Organizar armários e prateleiras evita flexões excessivas ao pegar objetos. Manter itens de uso frequente em alturas acessíveis reduz movimentos de risco para a região lombar.
Ao carregar peso, a técnica correta é fundamental para prevenir lesões. Agache-se flexionando os joelhos e mantenha o objeto próximo ao corpo. Evite torções do tronco enquanto segura cargas pesadas, pois esse movimento aumenta a pressão sobre os discos intervertebrais.
Durante a condução de veículos, ajuste o banco para que seus pés alcancem os pedais confortavelmente. A distância adequada do volante previne tensão excessiva nos braços e na coluna. Em viagens longas, faça pausas a cada duas horas para alongamentos e caminhadas breves.
Profissões de risco exigem atenção especial às práticas ergonômicas. Motoristas profissionais, trabalhadores que permanecem muito tempo sentados ou em pé e profissionais que carregam peso regularmente devem seguir orientações específicas. Consultas periódicas com especialistas em medicina do trabalho ajudam a identificar e corrigir problemas posturais precocemente.
Exercícios físicos como proteção natural
A atividade física regular fortalece os músculos que sustentam a coluna vertebral. Esse fortalecimento muscular oferece proteção natural contra hérnias de disco L4-L5 e L5-S1. Os exercícios também mantêm a flexibilidade e melhoram a circulação sanguínea nos discos intervertebrais.
O controle de peso através da atividade física reduz a sobrecarga na região lombar. A liberação de endorfinas durante o exercício funciona como analgésico natural, aliviando desconfortos menores. Além disso, a prática regular previne a recorrência de hérnias em quem já teve o problema.
Caminhadas regulares de 30 minutos, cinco vezes por semana, representam uma excelente base de atividade física. A natação e a hidroginástica são especialmente benéficas porque eliminam o impacto nas articulações. O pilates com instrutor capacitado fortalece o core sem sobrecarregar a coluna.
A yoga adaptada melhora a flexibilidade e promove consciência corporal. Musculação supervisionada, com progressão adequada de cargas, desenvolve força muscular protetora. Iniciar qualquer programa de exercícios sob orientação profissional garante segurança e efetividade.
Algumas atividades apresentam maior risco e devem ser evitadas ou praticadas com supervisão rigorosa. Esportes de impacto elevado podem sobrecarregar os discos intervertebrais. Levantamento de peso olímpico sem preparo adequado aumenta o risco de lesões graves.
Corridas de longa distância em pessoas com histórico de hérnia exigem avaliação médica prévia. A progressão gradual e o fortalecimento muscular preparatório reduzem os riscos. Respeitar os limites do corpo e evitar sobrecarga é essencial para prevenir complicações.
Posições corretas para cada momento do dia
A postura correta ao sentar protege a coluna de tensões desnecessárias. Mantenha os pés apoiados no chão e os joelhos no nível dos quadris para distribuir o peso adequadamente. Use suporte lombar e evite cruzar as pernas por períodos prolongados.
Ao permanecer em pé, distribua o peso igualmente entre ambos os pés. Evite ficar parado na mesma posição por longos períodos sem se movimentar. Usar um apoio para um pé alternadamente, como um banquinho baixo, alivia a pressão lombar.
A posição para dormir influencia significativamente a saúde da coluna vertebral. Deitar-se de lado com um travesseiro entre os joelhos mantém o alinhamento adequado. Dormir de barriga para cima com travesseiro sob os joelhos também é recomendado.
Evite dormir de bruços, pois essa posição força a rotação do pescoço e sobrecarrega a região lombar. A escolha de colchão com firmeza adequada complementa os benefícios da postura correta ao dormir. Trocar de colchão a cada 8-10 anos mantém o suporte apropriado.
Ao pegar objetos do chão, nunca curve apenas a coluna vertebral. Agache-se dobrando os joelhos e mantendo as costas retas durante todo o movimento. Essa técnica distribui o esforço entre músculos das pernas, protegendo os discos lombares de pressão excessiva.
| Situação | Postura Incorreta | Postura Correta | Benefício Principal |
|---|---|---|---|
| Trabalho no computador | Pescoço inclinado, costas curvadas | Monitor na altura dos olhos, suporte lombar | Reduz tensão cervical e lombar |
| Carregar peso | Dobrar apenas a coluna | Agachar com joelhos flexionados | Protege discos intervertebrais |
| Dormir | Decúbito ventral (bruços) | Lateral com travesseiro entre joelhos | Mantém alinhamento da coluna |
| Dirigir | Banco muito distante ou próximo | Pés alcançam pedais confortavelmente | Previne fadiga muscular |
Incorporar essas práticas de prevenção no cotidiano não exige grandes mudanças ou investimentos. A consistência nas pequenas ações diárias constrói uma base sólida de proteção. Com o tempo, esses cuidados se tornam automáticos e naturais.
A prevenção de hérnias de disco L4-L5 e L5-S1 através de ergonomia, atividade física e postura correta oferece benefícios que vão além da coluna. Esses hábitos melhoram a qualidade de vida geral, aumentam a energia e promovem bem-estar duradouro. Investir na prevenção hoje significa evitar tratamentos complexos no futuro.
Impacto emocional e psicológico
Problemas na coluna podem ser muito cansativos, tanto fisicamente quanto emocionalmente. As dores constantes e a dificuldade para se mover afetam muito a vida diária. Muitos que têm sintomas hérnia de disco sentem um grande sofrimento emocional.
O tratamento emocional é muito importante, mas às vezes é esquecido. Compreender e lidar com esses sentimentos é essencial para a recuperação. Reconhecer essas dificuldades emocionais mostra força, não fraqueza.
Um tratamento eficaz cuida da pessoa como um todo. Isso significa atenção não só à coluna, mas também ao bem-estar mental e emocional.
A Conexão Entre Dor Persistente e Bem-Estar Mental
A dor crônica, como a de hérnias de disco, afeta muito a saúde mental. Quando a dor dura semanas ou meses, ela se torna um grande problema. Ela muda a forma como vivemos, trabalhamos e nos relacionamos.
Esse ciclo é previsível: a dor limita os movimentos, a limitação causa frustração, a frustração aumenta a tensão muscular, e a tensão piora a dor. Sem ajuda adequada, parece difícil quebrar esse ciclo.
Pacientes com dor ciática hérnia disco muitas vezes têm medo de se mover. Esse medo, chamado de cinesiofobia, é uma reação natural. No entanto, ele pode piorar a situação ao limitar ainda mais a mobilidade.
| Impacto Emocional | Manifestação Comum | Consequência no Dia a Dia |
|---|---|---|
| Ansiedade | Medo constante de movimentos que causem dor | Redução progressiva de atividades e isolamento |
| Sintomas Depressivos | Tristeza devido às limitações funcionais | Afastamento de atividades prazerosas e sociais |
| Frustração | Dependência de outros para tarefas simples | Perda de autonomia e autoestima reduzida |
| Preocupação Financeira | Dúvidas sobre capacidade de trabalho | Estresse adicional sobre sustento familiar |
| Distúrbios do Sono | Dor noturna e dificuldade para dormir | Fadiga crônica e piora dos sintomas físicos |
Os impactos emocionais não são exageros. Até 50% dos pacientes com dor crônica na coluna desenvolvem depressão ou ansiedade. Reconhecer essas reações como normais é o primeiro passo para lidar com elas.
O isolamento social também é comum. Quando sair de casa causa desconforto, ou quando não é possível participar de eventos sociais, os relacionamentos sofrem. Esse afastamento agrava ainda mais os sintomas depressivos, criando outro ciclo prejudicial.
A Importância do Suporte Emocional no Tratamento
O apoio psicológico é essencial, não um luxo. Ele faz parte de um tratamento integral que considera todas as dimensões do sofrimento do paciente. Quando a dor persiste, cuidar da mente é tão importante quanto cuidar do corpo.
A avaliação psicológica é crucial em casos de dor crônica refratária. Quando os tratamentos físicos não trazem alívio, fatores emocionais podem estar contribuindo para a persistência dos sintomas. Identificar esses fatores permite um tratamento mais eficaz.
A terapia cognitivo-comportamental mostra resultados comprovados no manejo da dor crônica. Essa abordagem ajuda os pacientes a mudar pensamentos negativos e desenvolver estratégias para enfrentar a dor. Não é fingir que a dor não existe, mas aprender a conviver com ela.
Diferentes formas de suporte psicológico podem ajudar pacientes com sintomas hérnia de disco:
- Terapia individual: Espaço seguro para explorar emoções e desenvolver estratégias personalizadas de enfrentamento
- Grupos de apoio: Conexão com outras pessoas que enfrentam desafios semelhantes, reduzindo o sentimento de isolamento
- Terapia familiar: Envolvimento dos familiares no processo de compreensão e suporte ao paciente
- Acompanhamento psiquiátrico: Quando necessário, tratamento medicamentoso para depressão ou ansiedade associadas
- Psicoeducação: Compreensão sobre a relação entre dor, emoções e comportamentos
Buscar ajuda psicológica mostra força e compromisso com a recuperação. Muitos pacientes dizem que o suporte emocional foi tão importante quanto os tratamentos físicos para melhorar sua vida.
Estratégias Práticas Para Reduzir a Tensão
Além do suporte profissional, existem técnicas diárias para gerenciar o estresse e a ansiedade. Essas estratégias funcionam melhor quando se tornam parte da rotina, não apenas em crises de dor.
A respiração diafragmática é uma ferramenta poderosa e fácil de usar. Ela ativa o sistema nervoso parassimpático, reduzindo a tensão muscular e a dor. Pode ser feita em qualquer lugar, a qualquer hora.
Pacientes com dor ciática hérnia disco frequentemente melhoram ao usar essas práticas:
- Respiração profunda e consciente: Inspire lentamente pelo nariz contando até quatro, segure por dois segundos, expire pela boca contando até seis. Repita por cinco minutos.
- Meditação de atenção plena: Foque no momento presente sem julgamento, observando sensações corporais com curiosidade em vez de medo. Comece com apenas cinco minutos diários.
- Relaxamento muscular progressivo: Tensione e relaxe grupos musculares sequencialmente, aumentando a consciência corporal e reduzindo a tensão acumulada.
- Rotina de sono regular: Estabeleça horários fixos para dormir e acordar, crie um ambiente confortável e evite telas uma hora antes de deitar.
- Manutenção de atividades prazerosas: Identifique hobbies e atividades que ainda pode realizar dentro de suas limitações atuais, mantendo conexão com fontes de alegria.
A técnica de distração e reorientação da atenção também é importante. Quando a dor aumenta, focar a atenção em outras sensações ou atividades pode diminuir sua percepção. Isso não elimina a dor, mas ajuda a não deixá-la dominar.
Estabelecer metas realistas e celebrar pequenas conquistas ajuda a manter a motivação. Em vez de focar apenas no objetivo final de eliminar a dor, reconheça pequenas vitórias. Cada pequena conquista é importante.
Lembre-se de que o manejo do estresse não substitui o tratamento médico adequado. Essas técnicas funcionam melhor quando se integram a um plano terapêutico abrangente, que inclui tratamentos físicos, medicamentosos quando necessário, e acompanhamento profissional regular.
O caminho para a recuperação exige cuidado com corpo e mente. Ao cuidar de ambos, os pacientes não só reduzem a dor, mas também melhoram muito sua qualidade de vida.
Quando procurar um especialista
Buscar um especialista no momento certo pode evitar problemas sérios. Nem toda dor lombar precisa de atenção imediata. Mas, alguns sinais são urgentes.
É importante saber quando a dor lombar é um sinal de alerta. Isso ajuda a tomar decisões importantes para sua saúde. Um especialista pode dar o tratamento certo e evitar complicações.
Reconhecendo os sintomas que exigem atenção imediata
Alguns sinais são sinais de emergência médica e precisam de atenção rápida. Eles podem indicar a síndrome da cauda equina, uma condição grave.
A síndrome da cauda equina ocorre quando as raízes nervosas na região lombar são comprimidas. É uma situação de emergência que precisa de tratamento rápido, dentro das primeiras 48 horas.
Procure atendimento de emergência se apresentar:
- Perda súbita de controle da bexiga ou intestino (incontinência urinária ou fecal)
- Retenção urinária ou incapacidade de urinar
- Anestesia na região genital, perianal ou nas nádegas (anestesia em sela)
- Fraqueza progressiva nas pernas que impede você de caminhar
- Dor intensa bilateral nas pernas (ciática bilateral)
- Piora neurológica rápida em questão de horas ou dias
Além disso, existem situações que pedem uma diagnóstico hérnia lombar especializado. Esses casos não são de emergência, mas precisam de cuidado médico.
Agende consulta com especialista quando:
- Dor lombar persiste por mais de 4 a 6 semanas sem melhora
- Ciática não responde aos tratamentos iniciais convencionais
- Dor piora progressivamente apesar de repouso e medicação
- Sintomas interferem significativamente com trabalho e atividades diárias
- Episódios recorrentes de dor lombar acontecem com frequência
- Formigamento ou dormência persistente nos membros inferiores
- Dificuldade crescente para caminhar ou realizar tarefas cotidianas
- Fraqueza muscular nas pernas ou pés
A tabela abaixo mostra as diferenças entre sinais de emergência e situações que pedem uma avaliação especializada:
| Característica | Emergência Médica | Consulta Especializada |
|---|---|---|
| Tempo de resposta | Atendimento imediato (até 48 horas) | Avaliação em dias ou semanas |
| Sintomas principais | Perda de controle esfincteriano, anestesia em sela, paralisia progressiva | Dor persistente, ciática refratária, limitação funcional |
| Gravidade neurológica | Déficit motor grave (força menor que 3), compressão medular | Sintomas sensoriais, dor irradiada, fraqueza leve a moderada |
| Objetivo do tratamento | Prevenir lesão neurológica permanente | Melhorar qualidade de vida e função |
Casos com déficit neurológico radicular agudo exigem atenção rápida. Da mesma forma, dor grave que não melhora com tratamento também pede ajuda especializada.
Vantagens de buscar um médico especializado em dor e coluna
Consultar um especialista, como o Dr. Marcus Torres Lobo, traz muitos benefícios. Médicos especializados têm conhecimento profundo sobre dor e coluna vertebral.
Um diagnóstico hérnia lombar preciso exige exame clínico detalhado e interpretação de exames de imagem. Especialistas conseguem identificar detalhes que podem ser ignorados por médicos gerais.
Principais vantagens de consultar um especialista:
- Diagnóstico preciso através de exame clínico minucioso e análise criteriosa de ressonância magnética
- Acesso a tratamentos modernos e minimamente invasivos como bloqueios terapêuticos e radiofrequência
- Plano terapêutico personalizado considerando suas características individuais e objetivos
- Acompanhamento especializado durante todo o processo de recuperação
- Decisão fundamentada sobre necessidade real de cirurgia, evitando procedimentos desnecessários
- Coordenação de abordagem multidisciplinar incluindo fisioterapia e suporte psicológico quando necessário
- Conhecimento atualizado sobre técnicas e evidências científicas mais recentes
Especialistas em dor oferecem tratamentos além dos comuns. Essas opções podem aliviar a dor sem cirurgia imediata.
O Dr. Marcus Torres Lobo tem formação especial em tratamento da dor. Essa abordagem moderna traz resultados melhores em muitos casos de hérnia de disco.
Buscar ajuda especializada é um passo importante para melhorar sua vida. O cuidado adequado garante o tratamento certo para sua situação.
Não espere a dor se tornar insuportável. A avaliação rápida permite tratamentos conservadores que ainda podem trazer bons resultados.
Agende agora uma consulta
Seu caminho para alívio da dor começa com uma decisão importante. Compreender as hérnias L4-L5 e L5-S1 é o primeiro passo. Um tratamento hérnia lombar adequado pode mudar sua vida.
Não espere que a dor se torne crônica. Buscar ajuda especializada cedo é essencial. Assim, você terá mais chances de uma recuperação completa.
Contato com o Dr. Marcus Torres Lobo
O Dr. Marcus Torres Lobo é especialista em dor. Ele tem muita experiência no tratamento da coluna vertebral. Sua formação abrange as técnicas mais modernas e eficazes.
Suas áreas de especialização incluem:
- Tratamento de hérnias de disco L4-L5 e L5-S1 com abordagens personalizadas
- Técnicas minimamente invasivas como bloqueios anestésicos e radiofrequência
- Procedimentos guiados por imagem para precisão milimétrica
- Abordagem centrada no paciente com foco em qualidade de vida
A filosofia do Dr. Marcus Torres Lobo é evitar cirurgias sempre que possível. Ele oferece alternativas modernas e seguras. Muitos pacientes conseguem alívio sem procedimentos invasivos.
Agende uma consulta agora mesmo com o Dr. Marcus Torres Lobo, especialista em dor, através deste link: https://form.respondi.app/45MWxiHe
O processo de agendamento é simples e rápido. Em poucos minutos, você terá sua consulta marcada e dará início ao seu processo de recuperação.
Durante a primeira consulta, você pode esperar:
- Avaliação completa e detalhada do seu quadro clínico
- Análise criteriosa de todos os exames já realizados
- Explicações claras sobre seu diagnóstico e opções de tratamento
- Desenvolvimento de um plano terapêutico personalizado
- Oportunidade para esclarecer todas as suas dúvidas
O ambiente é acolhedor e profissional. Você se sentirá confortável desde o início. A equipe está preparada para atendê-lo com atenção e cuidado.
Importância de um tratamento individualizado
Cada paciente é único, e isso faz toda a diferença no tratamento hérnia lombar. Mesmo com hérnias na mesma localização, as necessidades podem variar muito.
Diversos fatores influenciam a escolha do melhor tratamento:
- Idade e condicionamento físico do paciente
- Ocupação profissional e atividades diárias
- Condições de saúde associadas
- Objetivos pessoais e expectativas de recuperação
- Intensidade e duração dos sintomas
Uma abordagem personalizada aumenta as chances de sucesso. Ela também reduz o risco de complicações e acelera a recuperação.
O tratamento adequado no momento certo pode evitar a dor crônica. Também previne a necessidade de procedimentos mais invasivos no futuro.
A abordagem do Dr. Marcus Torres Lobo é única. Ele não se concentra apenas em exames, mas em entender a pessoa por trás dos resultados.
Os principais diferenciais incluem:
- Foco em tratamentos modernos e minimamente invasivos
- Utilização de tecnologia de ponta para procedimentos precisos
- Compromisso com o alívio da dor e retorno à qualidade de vida
- Acompanhamento próximo durante todo o processo de!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!!
Conclusões
Entender a hérnia de disco L4-L5 e L5-S1 é essencial para encontrar o tratamento certo. Essas condições têm pontos em comum, mas também diferenças que afetam o diagnóstico e o tratamento.
Resumo das diferenças entre L4-L5 e L5-S1
A hérnia de disco L4-L5 afeta a raiz L5, causando dor na perna e no pé. Isso pode fazer a pessoa ter dificuldade para levantar o pé.
A hérnia L5-S1, por sua vez, atinge a raiz S1. Ela causa dor na coxa, panturrilha e calcanhar. A pessoa pode ter dificuldade para ficar de ponta-cara.
Essas diferenças ajudam o médico a fazer um diagnóstico preciso. Assim, ele pode escolher o tratamento mais adequado para cada caso.
Relevância do acompanhamento médico
Muitos casos de hérnia de disco respondem bem ao tratamento conservador. As novas técnicas de tratamento são menos invasivas, evitando cirurgias grandes.
Um especialista em dor e coluna vertebral é essencial. Ele faz uma avaliação personalizada e oferece um tratamento sob medida. A combinação de medicina, fisioterapia e suporte psicológico traz os melhores resultados.
Viver com dor lombar e ciática afeta muito a vida diária. Mas, há soluções eficazes. Buscar ajuda especializada é o primeiro passo para melhorar a qualidade de vida.
FAQ
Qual a principal diferença entre hérnia de disco L4-L5 e L5-S1?
A principal diferença está na localização anatômica e nas raízes nervosas afetadas. A hérnia L4-L5 ocorre entre a quarta e quinta vértebras lombares, geralmente comprimindo a raiz nervosa L5. Isso causa dor irradiada pela lateral da coxa e perna, dorso do pé e dedão, além de possível fraqueza para levantar o pé.
Já a hérnia L5-S1 situa-se na transição entre a quinta vértebra lombar e o sacro, tipicamente comprimindo a raiz S1. Resulta em dor na região posterior da coxa, panturrilha, calcanhar e planta do pé, com possível fraqueza para ficar nas pontas dos pés e diminuição do reflexo aquileu. Embora anatomicamente próximas, essas diferenças são fundamentais para o diagnóstico preciso e escolha do tratamento mais adequado.
Toda hérnia de disco precisa de cirurgia?
Não. A maioria das hérnias de disco (cerca de 80-90% dos casos) melhora com tratamento conservador adequado, sem necessidade de cirurgia. O tratamento conservador inclui medicamentos específicos para dor neuropática, fisioterapia especializada, modificações posturais e, em muitos casos, procedimentos minimamente invasivos como infiltrações guiadas por imagem e radiofrequência.
A cirurgia é reservada para situações específicas: indicações absolutas (como síndrome de cauda equina ou déficit neurológico progressivo grave) ou indicações relativas (dor incapacitante que não responde ao tratamento conservador adequado por 6-12 semanas). A avaliação de um especialista em dor é fundamental para determinar a abordagem mais apropriada para cada caso.
Quais são os sintomas de emergência que exigem atendimento imediato?
Existem sinais de alerta que indicam necessidade de avaliação médica urgente, pois podem representar a síndrome de cauda equina, condição rara mas grave. Procure atendimento imediato se apresentar: perda súbita de controle da bexiga ou intestino (incontinência ou retenção urinária/fecal), anestesia na região genital e perianal (anestesia em sela), fraqueza progressiva nas pernas que impeça caminhar, dor bilateral intensa nas pernas, ou piora neurológica rápida (em questão de horas ou dias).
Esses sintomas podem indicar compressão grave das estruturas neurais que requer tratamento cirúrgico urgente para evitar sequelas permanentes.
Como é feito o diagnóstico de hérnia de disco lombar?
O diagnóstico de hérnia de disco é feito através da combinação de avaliação clínica detalhada e exames de imagem. Na avaliação clínica, o especialista realiza histórico completo dos sintomas, exame físico incluindo testes de força muscular, reflexos tendinosos, sensibilidade e manobras específicas como o teste de Lasègue.
O exame padrão-ouro para confirmação é a ressonância magnética, que permite visualização detalhada dos discos intervertebrais, raízes nervosas e estruturas adjacentes. A tomografia computadorizada pode ser alternativa quando a ressonância é contraindicada. É fundamental destacar que nem toda hérnia visualizada no exame causa sintomas, sendo essencial a correlação entre os achados de imagem e o quadro clínico do paciente para diagnóstico correto.
Quanto tempo leva a recuperação de uma hérnia de disco?
O tempo de recuperação varia significativamente dependendo de vários fatores: gravidade da hérnia, presença de compressão nervosa, tratamento escolhido, comprometimento do paciente com a reabilitação e características individuais. No tratamento conservador, muitos pacientes experimentam melhora significativa em 4-6 semanas, com recuperação mais completa em 3-6 meses.
Para procedimentos minimamente invasivos como bloqueios e radiofrequência, o alívio pode ser percebido em poucos dias a semanas, com manutenção dos resultados por períodos prolongados. Em casos cirúrgicos, a recuperação inicial ocorre em 2-6 semanas, com retorno completo às atividades em 3-6 meses. É importante entender que a recuperação é um processo gradual que requer paciência, adesão ao tratamento e acompanhamento especializado regular.
Posso fazer exercícios físicos com hérnia de disco?
Sim, exercícios são parte fundamental do tratamento e prevenção de recidivas, mas devem ser adequados ao momento e condição específica de cada paciente. Na fase aguda com dor intensa, recomenda-se repouso relativo (não prolongado, máximo 5 dias) seguido de retorno gradual a movimentos.
Após a fase aguda, exercícios são altamente benéficos: fortalecimento do core e musculatura paravertebral, alongamentos específicos, atividades de baixo impacto como caminhadas, natação, hidroginástica e pilates adaptado. Exercícios devem ser iniciados sob supervisão de fisioterapeuta especializado em coluna vertebral, com progressão gradual respeitando limites individuais. Evite na fase aguda: flexões repetidas da coluna, torções bruscas, impactos e levantamento de peso excessivo.
O exercício correto fortalece a musculatura protetora da coluna, melhora flexibilidade e reduz risco de novos episódios.
O que são tratamentos minimamente invasivos para hérnia de disco?
Tratamentos minimamente invasivos são procedimentos modernos que oferecem alívio significativo da dor sem necessidade de cirurgia aberta, representando opção intermediária entre medicamentos e cirurgia. Os principais incluem: infiltrações guiadas por imagem (bloqueios foraminais e epidurais realizados com precisão milimétrica utilizando fluoroscopia ou ultrassom), radiofrequência pulsada (técnica não-destrutiva que modula a transmissão da dor nas raízes nervosas), radiofrequência térmica (para dor facetária associada) e bloqueios seletivos de raiz nervosa.
Esses procedimentos são realizados em ambiente ambulatorial ou hospital-dia, com anestesia local ou sedação leve, permitindo retorno rápido às atividades. Apresentam taxa significativa de sucesso, mínimos riscos e podem proporcionar alívio duradouro, evitando ou postergando a necessidade de cirurgia em muitos casos.
A hérnia de disco pode voltar após o tratamento?
Sim, existe possibilidade de recorrência, seja no mesmo nível ou em outros níveis da coluna lombar. A taxa de recidiva varia conforme o tratamento realizado e, principalmente, com os cuidados adotados após a melhora. Para minimizar o risco de recorrência, é fundamental: manter programa regular de exercícios de fortalecimento e alongamento mesmo após melhora completa, controlar o peso corporal (reduzindo sobrecarga na coluna), praticar ergonomia adequada no trabalho e atividades diárias, evitar movimentos de risco (levantar peso incorretamente, torções bruscas), não retornar precipitadamente a atividades de alto impacto, e manter acompanhamento periódico com especialista.
Pacientes que seguem orientações de prevenção e mantêm estilo de vida saudável apresentam risco significativamente menor de novos episódios. O comprometimento com cuidados a longo prazo é tão importante quanto o tratamento inicial.
Qual a relação entre hérnia de disco e ciática?
A ciática (ou dor ciática) é um sintoma caracterizado por dor que irradia da região lombar para a perna, seguindo o trajeto do nervo ciático. A hérnia de disco é uma das causas mais comuns de ciática, especialmente nas localizações L4-L5 e L5-S1. Quando o material do disco herniado comprime uma raiz nervosa (L5 ou S1), pode desencadear inflamação e irritação dessas estruturas, resultando em dor irradiada, formigamento, dormência e, em casos mais graves, fraqueza muscular no membro inferior afetado.
É importante destacar que nem toda dor lombar é ciática, e nem toda ciática é causada por hérnia de disco – existem outras causas como estenose de canal, síndrome do piriforme e tumores. O diagnóstico preciso através de avaliação especializada é fundamental para identificar a causa exata e direcionar o tratamento mais adequado.
Pessoas jovens podem ter hérnia de disco?
Sim, embora hérnias de disco sejam mais comuns entre 30-50 anos, pessoas jovens também podem desenvolver o problema. Em indivíduos mais jovens, as hérnias geralmente estão associadas a traumas agudos (acidentes, quedas, levantamento incorreto de peso), esforços repetitivos (atividades profissionais ou esportivas), predisposição genética (alterações na estrutura do colágeno que forma o disco) ou combinação desses fatores. Atletas e pessoas que praticam esportes de alto impacto ou com movimentos repetitivos de torção também apresentam risco aumentado.
É importante destacar que idade é apenas um fator: estilo de vida, ocupação profissional, genética, peso corporal e nível de atividade física também influenciam significativamente o risco. Por isso, medidas preventivas são importantes em todas as faixas etárias.
Como saber se minha dor é muscular ou de hérnia de disco?
Diferenciar dor muscular (lombalgia mecânica) de dor por hérnia de disco com compressão nervosa (lombociatalgia) nem sempre é simples, mas existem características que podem orientar. A dor muscular geralmente: limita-se à região lombar sem irradiação para as pernas (ou com irradiação apenas até nádegas ou coxa superior), piora com movimentos e melhora com repouso, apresenta sensação de rigidez ou tensão muscular, responde bem a calor local, massagem e relaxantes musculares, não causa formigamento ou dormência nos pés.
Já a dor de hérnia com compressão nervosa tipicamente: irradia para a perna seguindo trajeto específico (conforme a raiz comprimida), pode causar formigamento, dormência ou sensação de “choque” na perna, pode estar associada a fraqueza muscular, frequentemente piora ao tossir, espirrar ou fazer força abdominal, pode não melhorar completamente com repouso simples. No entanto, essas condições podem coexistir: hérnias frequentemente causam espasmo muscular reflexo, e problemas musculares crônicos podem predispor a hérnias.
A avaliação especializada com exame físico detalhado e, quando necessário, exames de imagem, é fundamental para diagnóstico correto e tratamento adequado.
Qual especialista devo procurar para tratar hérnia de disco?
Diferentes especialidades podem estar envolvidas no tratamento de hérnias de disco, cada uma oferecendo perspectivas complementares. Especialistas em Dor (como o Dr. Marcus Torres Lobo) são profissionais com formação específica no diagnóstico e tratamento de condições dolorosas crônicas, incluindo hérnias de disco. Oferecem arsenal terapêutico amplo que inclui tratamentos minimamente invasivos (bloqueios, radiofrequência), sendo excelente opção para manejo não-cirúrgico.
Neurocirurgiões e ortopedistas especializados em coluna são indicados quando há necessidade de avaliação cirúrgica ou casos mais complexos. Fisiatras (médicos especializados em medicina física e reabilitação) focam na reabilitação funcional. Para casos sem compressão nervosa significativa, iniciar com clínico geral ou ortopedista geral pode ser suficiente. No entanto, quando há dor ciática, sintomas neurológicos ou falha do tratamento inicial, buscar especialista em dor ou coluna vertebral é fundamental.
A vantagem do especialista em dor é a abordagem focada no alívio sintomático através de técnicas modernas, evitando cirurgias desnecessárias e oferecendo qualidade de vida mesmo em casos que não têm indicação cirúrgica clara.
Após quanto tempo de dor devo procurar um médico?
O tempo ideal para buscar avaliação médica depende da intensidade e características da dor. Para dor lombar leve a moderada sem irradiação para as pernas, sem sintomas neurológicos e que não interfere significativamente com atividades diárias, pode-se tentar medidas iniciais por 2-4 semanas: repouso relativo, analgésicos de venda livre, aplicação de calor local, correção postural. Se não houver melhora nesse período, ou se a dor piorar, procure avaliação médica.
No entanto, algumas situações indicam necessidade de consulta mais precoce (dentro de 1-2 semanas): dor lombar intensa que não melhora com repouso e analgésicos comuns, dor que irradia para a perna (ciática), formigamento ou dormência persistente nos membros inferiores, histórico de trauma recente, dor noturna que acorda do sono, idade acima de 50 anos com primeiro episódio. Lembre-se: diagnóstico e tratamento precoces previnem cronicidade da dor e oferecem melhor prognóstico. Não espere a dor tornar-se incapacitante para buscar ajuda especializada.