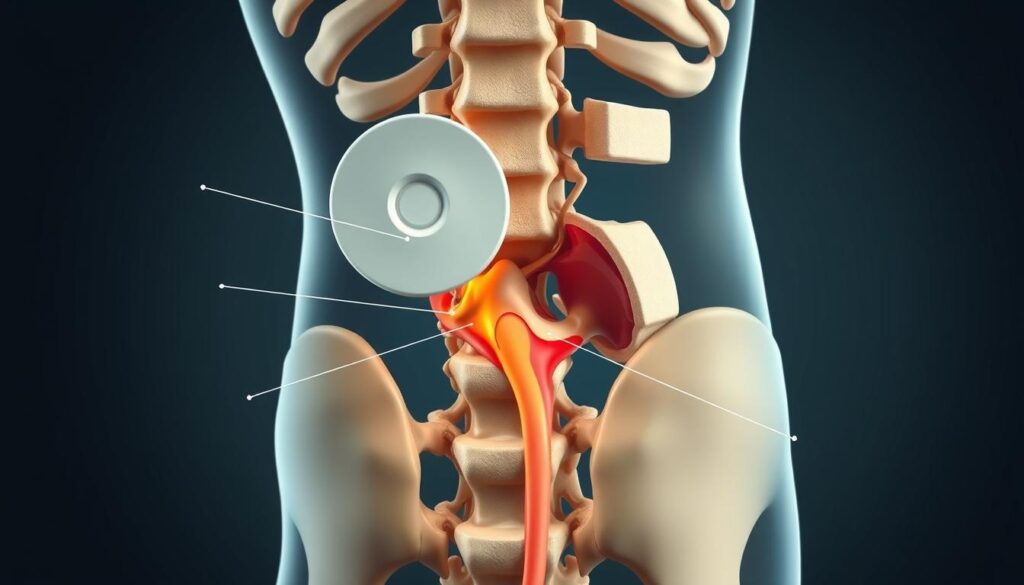
A dor lombar que se espalha pela perna pode ser um sinal de hérnia de disco L5-S1. Esta condição ocorre no disco entre a quinta vértebra lombar e o primeiro osso do sacro. Muitas pessoas ficam preocupadas ao saberem que têm essa condição. Mas, há boas notícias.
Estudos médicos mostram que cerca de 90% dos casos melhoram com tratamento conservador. Isso quer dizer que a maioria das pessoas não precisa de cirurgia. O corpo pode se recuperar naturalmente com o tratamento certo.
Quando a cirurgia é necessária, tratamentos minimamente invasivos para hérnia lombar são muito eficazes. Técnicas modernas, como endoscopia e microdiscectomia, usam incisões pequenas. Isso permite que os pacientes voltem para suas atividades diárias rapidamente.
O Dr. Marcus Torres Lobo, especialista em medicina da dor, cria planos de tratamento personalizados. Cada paciente recebe um plano baseado em evidências científicas. Este artigo vai mostrar as opções de tratamento disponíveis hoje.
Principais Pontos sobre Tratamentos para Hérnia L5-S1
- 90% dos casos respondem bem ao tratamento conservador, evitando a necessidade de procedimentos cirúrgicos
- A região L5-S1 é especialmente vulnerável devido à grande carga e amplitude de movimento da coluna lombar
- Técnicas minimamente invasivas utilizam incisões de aproximadamente 8mm, reduzindo trauma tecidual significativamente
- A alta hospitalar ocorre em menos de 24 horas após procedimentos endoscópicos modernos
- Abordagens personalizadas baseadas em evidências aumentam as chances de sucesso terapêutico
- O retorno funcional acelerado permite que pacientes retomem atividades cotidianas rapidamente
- Preservação tecidual máxima é prioridade nos protocolos cirúrgicos atuais
O que é uma Hérnia de Disco L5-S1?
A hérnia de disco L5-S1 é uma condição comum na coluna lombar. Ela afeta a região entre a última vértebra lombar e a primeira vértebra sacral. Essa área suporta muito peso durante o dia.
Para entender melhor, é importante saber sobre a anatomia do disco. Também é crucial saber como a hérnia se desenvolve. Isso ajuda a escolher tratamentos menos invasivos, como descrito em este artigo.
Estrutura Anatômica e Localização Específica
O disco intervertebral atua como um amortecedor entre as vértebras. Ele tem duas partes: o núcleo pulposo e o ânulo fibroso.
O núcleo pulposo é uma substância gelatinosa cheia de água. Ele dá elasticidade e absorve impactos. Já o ânulo fibroso é uma capa resistente feita de fibras de colágeno. Ele mantém o núcleo no lugar.
Quando o ânulo fibroso se rompe, o núcleo pulposo pode sair. Isso cria a hérnia de disco L5-S1, afetando a junção lombossacra.
A região L5-S1 é muito vulnerável. Isso se deve a três razões. Primeiro, ela suporta o peso do tronco. Segundo, permite muitos movimentos. Terceiro, a transição entre a coluna lombar e o sacro cria estresse mecânico.
| Componente Discal | Composição | Função Principal | Vulnerabilidade |
|---|---|---|---|
| Núcleo Pulposo | Substância gelatinosa (80% água) | Absorção de impactos e distribuição de cargas | Desidratação progressiva com a idade |
| Ânulo Fibroso | Camadas concêntricas de colágeno | Contenção do núcleo e estabilização vertebral | Microfissuras por movimentos repetitivos |
| Placas Terminais | Cartilagem hialina | Interface com corpos vertebrais e nutrição discal | Calcificação que reduz nutrição |
| Ligamentos Longitudinais | Tecido conjuntivo fibroso | Reforço estrutural anterior e posterior | Enfraquecimento ligamentar degenerativo |
Manifestações Clínicas Características
Os sintomas hérnia lombar podem variar. Eles dependem do grau de compressão das estruturas neurais. A dor pode ser sutil ou muito aguda.
A dor principal é na região lombar. Ela pode irradiar pelo nervo ciático. A dor percorre a nádega, a coxa, a perna e pode chegar ao pé.
Os pacientes sentem várias coisas:
- Dor lancinante que piora com tosse, espirro ou esforço evacuatório
- Formigamentos persistentes que seguem dermátomos específicos na perna
- Sensação de choques elétricos ao realizar determinados movimentos
- Queimação na região lombar que se intensifica ao permanecer sentado
- Dormência em áreas específicas do pé ou dedos
Com o tempo, a perna pode perder força. Isso pode dificultar ficar na ponta dos pés ou subir escadas.
Em casos graves, pode surgir a síndrome da cauda equina. Isso é uma emergência neurológica. Os sintomas incluem problemas urinários e fecais, perda de sensibilidade na região perineal e fraqueza nas pernas.
A intensidade dos sintomas hérnia lombar não sempre se relaciona com o tamanho da hérnia. Hérnias pequenas podem causar muito dor se comprimirem nervos. Já hérnias grandes podem não causar sintomas.
Fatores Etiológicos e Predisponentes
As causas hérnia de disco são complexas. Elas envolvem genética, ambiente e comportamento. O disco começa a se degenerar cedo, por volta dos 20 anos.
Alguns fatores não podem ser mudados, como a genética e o envelhecimento. No entanto, há fatores que podem ser mudados para prevenir a hérnia.
- Tabagismo: reduz o suprimento sanguíneo para os discos, acelerando degeneração
- Sobrepeso e obesidade: aumentam a carga mecânica sobre a junção lombossacra
- Sedentarismo: enfraquece a musculatura paravertebral que estabiliza a coluna
- Postura sentada prolongada: eleva a pressão intradiscal comparada à posição em pé
- Movimentos repetitivos: especialmente flexão combinada com rotação e carga
Profissionais que levantam peso ou estão expostos a vibrações têm mais risco. Motoristas e trabalhadores da construção civil são exemplos.
A biomecânica inadequada também contribui. Levantar objetos do chão de forma errada pode causar danos aos discos.
O componente inflamatório é importante. Quando o núcleo pulposo sai, isso desencadeia uma resposta inflamatória. Isso sensibiliza as raízes nervosas, aumentando a dor.
Entender as causas hérnia de disco ajuda a prevenir. Mudanças no estilo de vida e fortalecimento muscular podem ajudar muito.
O processo de degeneração é complexo. Mas saber disso ajuda a tomar medidas protetoras. Prevenir é sempre melhor que tratar uma condição já estabelecida.
Diagnóstico da Hérnia de Disco
Para diagnosticar uma hérnia de disco, começa-se com uma conversa detalhada sobre os sintomas. O especialista busca entender quando começaram as dores e como elas se sentem. Essas informações ajudam a decidir o melhor tratamento.
Em seguida, faz-se um exame físico para testar a função neurológica. O teste de Lasègue, por exemplo, verifica se o nervo ciático está irritado. Outros testes avaliam a força muscular e a sensibilidade da pele.
A avaliação clínica também inclui:
- Análise da marcha: Observa alterações no caminhar que indicam problemas nervosos
- Teste de força muscular: Verifica a força dos músculos afetados pelas raízes L5 e S1
- Exame de sensibilidade: Mapeia áreas com dor ou formigamento
- Avaliação de reflexos: Testa o reflexo aquileu e outros reflexos profundos
Esses testes dão informações importantes sobre o grau de comprometimento neurológico. Quando feitos por um especialista experiente, ajudam a identificar a causa exata da dor.
Avaliação Clínica e Exame Físico Detalhado
O diagnóstico de hérnia de disco L5-S1 começa com uma conversa sobre os sintomas. O especialista quer saber quando começaram as dores e como elas se sentem. Essas informações são essenciais para o diagnóstico.
O exame físico testa a função neurológica. O teste de Lasègue, por exemplo, verifica se o nervo ciático está irritado. Outros testes avaliam a força muscular e a sensibilidade da pele.
A avaliação clínica também inclui:
- Análise da marcha: Observa alterações no caminhar que indicam problemas nervosos
- Teste de força muscular: Verifica a força dos músculos afetados pelas raízes L5 e S1
- Exame de sensibilidade: Mapeia áreas com dor ou formigamento
- Avaliação de reflexos: Testa o reflexo aquileu e outros reflexos profundos
Esses testes dão informações importantes sobre o grau de comprometimento neurológico. Quando feitos por um especialista experiente, ajudam a identificar a causa exata da dor.
O Papel Fundamental da Ressonância Magnética
A ressonância magnética hérnia disco é o exame padrão para ver a coluna lombar. Ela mostra o tamanho do fragmento herniário e a compressão sobre as raízes nervosas. Essa informação é crucial para o tratamento.
A ressonância magnética não usa radiação. Ela produz imagens em múltiplos planos, mostrando não só os ossos, mas também os tecidos moles.
Os exames para hérnia lombar incluem diferentes modalidades, cada uma com indicações específicas:
| Exame | O Que Mostra | Principais Indicações | Limitações |
|---|---|---|---|
| Ressonância Magnética | Discos, nervos, medula, tecidos moles com alta resolução | Diagnóstico definitivo de hérnias, avaliação de compressão neural | Contraindicada em pacientes com certos implantes metálicos |
| Tomografia Computadorizada | Estruturas ósseas, calcificações, canal vertebral | Quando RM é contraindicada, avaliação de fraturas e calcificações | Menor definição de tecidos moles, uso de radiação |
| Radiografias Simples | Alinhamento vertebral, espaços discais, alterações ósseas | Avaliação inicial, detecção de espondilolistese e instabilidade | Não visualiza o disco ou nervos diretamente |
| Eletroneuromiografia | Atividade elétrica muscular, condução nervosa | Quantificação de lesão nervosa, diagnósticos diferenciais | Não mostra anatomia, avalia apenas função |
A tomografia computadorizada é uma alternativa quando a ressonância não pode ser feita. Ela mostra bem as estruturas ósseas e pode encontrar calcificações no disco herniado. No entanto, não é tão boa para os tecidos moles quanto a ressonância.
As radiografias simples não mostram o disco intervertebral diretamente. Mas são úteis para ver o alinhamento da coluna e se há espondilolistese. Essas informações ajudam no planejamento do tratamento.
Correlação Clínica e Diagnóstico Diferencial
Um diagnóstico preciso é essencial para um tratamento eficaz. A avaliação completa, considerando aspectos clínicos e radiológicos, garante o melhor cuidado para cada paciente.
Tratamentos conservadores
A maioria dos casos de hérnia de disco L5-S1 melhora com o tratamento conservador hérnia disco. Cerca de 90% dos pacientes se recuperam sem cirurgia. A chave é seguir um plano bem estruturado e manter a disciplina.
O tratamento não cirúrgico usa várias abordagens. Isso inclui controlar a dor, reduzir a inflamação e melhorar a função. Um especialista ajusta o tratamento conforme necessário.
Fisioterapia e reabilitação
A fisioterapia hérnia L5-S1 é essencial no tratamento conservador. Ela segue quatro fases, cada uma com objetivos específicos.
Fase 1 – Controle da dor aguda: Nos primeiros dias, o foco é diminuir a dor e a inflamação. O uso de crioterapia e posições antálgicas ajuda a aliviar a pressão no nervo.
O repouso relativo é recomendado por alguns dias. Repouso absoluto prolongado pode ser prejudicial. A mobilização controlada ajuda na recuperação e previne rigidez muscular.
Fase 2 – Recuperação da mobilidade: Depois dos primeiros dias, começa a termoterapia para relaxar a musculatura. Alongamentos suaves são introduzidos gradualmente. O objetivo é recuperar a mobilidade sem dor.
Fase 3 – Fortalecimento e estabilização: Com a dor controlada, o foco é fortalecer o core. Exercícios de estabilização ajudam a proteger a coluna. Essa etapa é crucial para evitar recorrências.
Fase 4 – Retorno funcional: A última fase prepara o paciente para voltar às atividades diárias. Exercícios de baixo impacto são incorporados. Metas mensuráveis ajudam na evolução.
Reavaliações periódicas permitem ajustes no tratamento. A fisioterapia hérnia L5-S1 não só trata, mas também educa o paciente sobre postura e ergonomia.
Uso de medicamentos
O tratamento com medicamentos para hérnia lombar segue um plano escalonado. Cada tipo de medicamento tem um papel específico.
Analgésicos simples: São a primeira linha de tratamento para dor leve a moderada. São seguros quando usados corretamente.
Anti-inflamatórios não esteroidais (AINEs): Reduzem a inflamação ao redor das raízes nervosas. Isso diminui a dor neuropática e facilita a mobilização. O uso deve ser limitado devido a possíveis efeitos colaterais.
Relaxantes musculares: Quebram o ciclo de dor-espasmo-dor. Relaxam a musculatura tensa ao redor da lesão, melhorando a circulação e recuperação.
Corticoides orais: São usados em fases agudas com inflamação intensa. Seu efeito anti-inflamatório rápido alivia a dor. O uso é curto para evitar efeitos adversos.
Para dor neuropática persistente, medicamentos para hérnia lombar específicos podem ser usados. Em casos selecionados, opioides de curta ação são utilizados com cuidado. A prescrição leva em conta o perfil individual do paciente e possíveis interações medicamentosas.
Terapias complementares
Terapias complementares agregam benefícios ao tratamento conservador. A acupuntura é eficaz no controle da dor lombar e melhora a funcionalidade. Seus mecanismos incluem liberação de endorfinas e modulação da percepção dolorosa.
A educação postural e ergonômica é crucial para prevenir agravamento. Pequenos ajustes na postura e ergonomia fazem grande diferença. A higiene do sono também influencia na recuperação, pois o descanso adequado facilita a reparação tecidual.
Técnicas de relaxamento e manejo do estresse complementam o tratamento. O estresse crônico aumenta a tensão muscular e amplifica a percepção da dor. Mindfulness e respiração diafragmática são ferramentas úteis nesse contexto.
| Fase do Tratamento | Medicamentos Principais | Condutas Físicas | Objetivos Específicos |
|---|---|---|---|
| Aguda (0-7 dias) | Analgésicos, AINEs, relaxantes musculares | Crioterapia, repouso relativo, posições antálgicas | Reduzir dor e inflamação inicial |
| Subaguda (1-6 semanas) | AINEs, anticonvulsivantes se necessário | Termoterapia, alongamentos suaves, mobilização progressiva | Recuperar mobilidade e função |
| Reabilitação (6-12 semanas) | Redução gradual, analgésicos sob demanda | Fortalecimento do core, exercícios de estabilização | Fortalecer musculatura protetora |
| Manutenção (>12 semanas) | Uso esporádico conforme necessidade | Exercícios regulares, atividades de baixo impacto | Prevenir recorrências e manter funcionalidade |
O sucesso do tratamento conservador hérnia disco depende da adesão do paciente e do acompanhamento adequado. Dr. Marcus Torres Lobo personaliza cada protocolo conforme as características individuais. Reavaliações periódicas garantem ajustes necessários e decisão segura sobre quando avançar de etapa.
A maioria dos pacientes obtém excelentes resultados com essa abordagem estruturada. Paciência e disciplina durante o processo são essenciais. Quando bem conduzido, o tratamento conservador não apenas alivia os sintomas, mas restaura a qualidade de vida e previne novos episódios.
Cirurgia para Hérnia de Disco
Não todos precisam de cirurgia para hérnia de disco. Mas, quando necessário, a cirurgia pode mudar a vida do paciente. Cerca de 10% dos casos de hérnia de disco L5-S1 se beneficiam da cirurgia. A decisão de operar deve ser pensada com cuidado.
O Dr. Marcus Torres Lobo analisa cada caso antes de sugerir cirurgia. Ele busca sempre métodos menos invasivos. A decisão de cirurgia depende dos sintomas e exames de imagem.
Quais São os Critérios para Indicar a Cirurgia?
A decisão de cirurgia se baseia em critérios médicos. Não é só o tamanho da hérnia que importa. Em alguns casos, a cirurgia é essencial para manter a função neurológica.
A primeira indicação é o déficit neurológico progressivo. Se a força muscular diminuir rapidamente, a cirurgia é urgente. Por exemplo, a incapacidade de levantar o pé é um sinal de compressão nervosa.
A síndrome da cauda equina é uma emergência médica. Ela causa problemas urinários, anestesia na região perineal e fraqueza nas pernas. A cirurgia é necessária para evitar sequelas permanentes.
Outra indicação importante é a dor radicular incapacitante que não melhora com tratamento conservador. Se a dor persistir após 6 a 12 semanas, a cirurgia pode ser considerada. O timing é crucial aqui.
A janela terapêutica é o momento ideal para a cirurgia. Dar tempo para o tratamento conservador é importante. Mas, demorar demais pode causar danos irreversíveis ao nervo.
A piora funcional significativa também indica cirurgia. Se o paciente não pode trabalhar ou realizar atividades diárias, a cirurgia deve ser considerada.
Benefícios das Técnicas Cirúrgicas Modernas
As técnicas cirúrgicas modernas são muito avançadas. Elas oferecem vantagens em relação às cirurgias tradicionais. Compreender esses benefícios ajuda a entender melhor o procedimento.
A descompressão eficaz da raiz nervosa é o objetivo da cirurgia. As técnicas modernas permitem remover o fragmento herniado com precisão. Isso alivia a dor na perna rapidamente.
As abordagens minimamente invasivas preservam as estruturas anatômicas. Músculos, ligamentos e ossos são respeitados durante a cirurgia. Isso contrasta com as técnicas antigas que causavam mais danos.
O menor trauma tecidual traz benefícios imediatos. Há menos dor pós-operatória, menor uso de analgésicos fortes e menos risco de complicações. Isso permite uma recuperação mais rápida.
A alta hospitalar precoce é outra vantagem. Muitas cirurgias minimamente invasivas permitem o paciente voltar para casa logo após. Isso é muito diferente das cirurgias tradicionais que exigem internação prolongada.
É importante ter expectativas realistas sobre os resultados. A cirurgia é muito eficaz para dor radicular. Os índices de sucesso para esse sintoma são altos quando a indicação é correta.
Por outro lado, o tratamento cirúrgico é menos previsível para dor axial lombar isolada. Essa informação ajuda a evitar frustrações e permite decisões informadas.
A abordagem do Dr. Marcus Torres Lobo exemplifica a medicina moderna. Cada caso é avaliado individualmente. A discussão sobre riscos e benefícios antecede qualquer decisão. O objetivo é sempre escolher a opção menos invasiva possível.
Abordagem menos invasiva: O que é?
A cirurgia minimamente invasiva L5-S1 é uma nova forma de tratar a coluna. Ela visa causar o menor trauma possível e alcançar os melhores resultados. Essa abordagem mudou o modo como os médicos fazem cirurgias na coluna.
Essas técnicas evoluíram ao longo de anos. Antes, as cirurgias eram muito invasivas, com grandes cortes e muita manipulação. Agora, a tecnologia permite procedimentos mais delicados e precisos.
Definindo a Minimamente Invasividade na Prática Clínica
Os procedimentos minimamente invasivos coluna são muitos e variados. Eles buscam o mesmo objetivo: aliviar a pressão na coluna. Mas fazem isso de maneira menos prejudicial ao paciente.
Essas técnicas começam com procedimentos percutâneos. Isso significa que uma agulha pequena passa pela pele, guiada por imagens. Por exemplo, a infiltração epidural, que usa medicamentos para aliviar a dor.
Em seguida, temos as técnicas endoscópicas. Aqui, uma pequena câmara permite ao cirurgião ver e remover a hérnia através de uma pequena abertura.
As microdiscectomias são outro tipo de procedimento. Eles usam um microscópio para remover a hérnia através de pequenas incisões. Isso preserva mais tecidos e estruturas da coluna.
“O objetivo não é apenas remover a hérnia, mas fazê-lo preservando ao máximo a anatomia normal do paciente, minimizando o trauma aos tecidos saudáveis e acelerando o processo natural de recuperação.”
A filosofia por trás desses tratamentos minimamente invasivos para hérnia lombar é simples. Eles buscam preservar a anatomia, reduzir o trauma e acelerar a recuperação.
É crucial entender que cirurgias abertas ainda têm seu lugar. Em casos complexos, como hérnias grandes ou quando a coluna precisa ser unida, a cirurgia aberta é mais apropriada. O cirurgião escolhe a melhor técnica para cada caso.
Vantagens Comparativas com Cirurgias Convencionais
Comparar técnicas minimamente invasivas com cirurgias abertas mostra grandes diferenças. Estudos mostram que as técnicas menos invasivas são mais eficazes para hérnias simples L5-S1.
O sangramento intraoperatório é muito menor. Enquanto cirurgias abertas podem perder até 400ml de sangue, as técnicas endoscópicas raramente ultrapassam 50ml. Isso diminui o risco de complicações e elimina a necessidade de transfusões.
A dor pós-operatória também é menor. Pacientes de técnicas minimamente invasivas sentem menos dor nas primeiras semanas. Isso significa menos uso de analgésicos fortes e menos risco de dependência.
| Aspecto Comparativo | Cirurgia Minimamente Invasiva | Cirurgia Aberta Tradicional |
|---|---|---|
| Tamanho da incisão | 8mm a 2cm | 5cm a 8cm |
| Tempo de internação | Alta em menos de 24 horas | 2 a 3 dias de hospitalização |
| Lesão muscular | Mínima, preserva inserções musculares | Descolamento e afastamento significativo |
| Retorno ao trabalho | 2 a 4 semanas (atividades leves) | 6 a 8 semanas |
| Cicatriz visível | Pequena e discreta | Maior e mais evidente |
O tempo de internação diminui muito. Muitos pacientes são liberados no mesmo dia ou com apenas uma noite. Isso é muito diferente das cirurgias tradicionais, que geralmente levam 2 a 3 dias.
A preservação das estruturas musculares é muito importante. Em cirurgias abertas, os músculos precisam ser removidos completamente. Isso causa muito trauma. As técnicas minimamente invasivas preservam mais a anatomia natural.
O retorno às atividades cotidianas e ao trabalho é mais rápido. Pacientes costumam voltar a fazer atividades leves em 2 a 4 semanas. Isso é muito diferente das 6 a 8 semanas necessárias após cirurgias convencionais.
As taxas de complicações também são menores. Infecções, hematomas e danos a nervos ocorrem menos. A manipulação reduzida e a visualização melhorada ajudam nisso.
Profissionais como Dr. Marcus Torres Lobo são especialistas em várias técnicas. Eles escolhem a melhor para cada caso, considerando a anatomia, o tipo de hérnia e as expectativas do paciente.
É essencial que os equipamentos e o treinamento sejam adequados. Aprender técnicas endoscópicas, por exemplo, exige dedicação. Centros especializados com a melhor tecnologia e equipes experientes conseguem melhores resultados.
Apesar dos benefícios, é importante ter expectativas realistas. Tratamentos minimamente invasivos ainda têm riscos. A escolha certa de paciente e a experiência do cirurgião são cruciais para o sucesso.
Técnicas Cirúrgicas Menos Invasivas
As técnicas cirúrgicas menos invasivas têm evoluído muito. Elas oferecem alternativas eficazes para descompressão nervosa com mínimo trauma. Cada procedimento tem características específicas, adequadas para diferentes tipos de hérnia e perfis de pacientes.
A escolha da técnica ideal depende de vários fatores. Inclui a localização da hérnia, a anatomia do canal vertebral e as características da lesão. O objetivo é descomprimir o nervo afetado enquanto preserva ao máximo as estruturas anatômicas saudáveis.
Isso resulta em recuperação mais rápida, menos dor pós-operatória e retorno mais precoce às atividades diárias. Conhecer as particularidades de cada técnica ajuda pacientes e familiares a compreenderem melhor as opções disponíveis.
Discectomia Endoscópica
A discectomia endoscópica é o estado da arte atual em cirurgia de coluna minimamente invasiva. O procedimento utiliza uma cânula fina de 8 a 10 milímetros equipada com câmera de alta resolução. Isso permite visualização direta e ampliada da área afetada.
Esta cirurgia endoscópica coluna vertebral oferece precisão excepcional na remoção do fragmento herniado. A técnica preserva completamente a musculatura paravertebral, pois o acesso é feito através de um pequeno portal.
O cirurgião consegue visualizar diretamente a compressão nervosa e remover exatamente o material que está causando sintomas. A microdiscectomia L5-S1 endoscópica pode ser realizada por diferentes abordagens, sendo as mais comuns a interlaminar e a transforaminal.
As vantagens incluem alta hospitalar em menos de 24 horas na maioria dos casos. Pacientes frequentemente retornam a atividades leves entre 5 e 10 dias após o procedimento. A taxa de sucesso é elevada, com alívio significativo da dor ciática em mais de 90% dos casos adequadamente selecionados.
Existem também variações da técnica, como a microdiscectomia L5-S1 microscópica tradicional. Esta abordagem consolidada utiliza incisão pequena de aproximadamente 2 a 3 centímetros e microscópio cirúrgico para magnificação. Continua sendo o padrão-ouro em muitos centros especializados, com décadas de resultados excelentes documentados.
A microdiscectomia microscópica requer internação de 1 a 2 dias geralmente. É mais versátil que a endoscopia para anatomias complexas ou hérnias com fragmentos migrados. A mínima ressecção óssea necessária garante estabilidade da coluna a longo prazo.
Nucleoplastia
A nucleoplastia é uma técnica percutânea que utiliza energia controlada para reduzir o volume do núcleo pulposo. O procedimento emprega radiofrequência hérnia L5-S1 para realizar ablação de parte do disco. Isso diminui a pressão intradiscal e, consequentemente, a compressão sobre as estruturas nervosas.
Esta descompressão percutânea disco lombar é realizada através de agulha fina guiada por imagem. A aplicação de radiofrequência hérnia L5-S1 cria canais microscópicos no núcleo do disco. Isso permite que o material herniado recue, aliviando a pressão sobre o nervo.
O procedimento é realizado em regime ambulatorial, frequentemente com sedação leve, e o paciente retorna para casa no mesmo dia. As indicações para nucleoplastia são mais restritas comparadas à discectomia. Funciona melhor para hérnias contidas e protrusões discais, não sendo adequada para fragmentos livres ou hérnias extrusas grandes.
Os resultados aparecem gradualmente ao longo de algumas semanas. Embora o corpo de evidências científicas seja menor que para discectomia, estudos mostram benefício em pacientes apropriadamente indicados. A recuperação é rápida, com retorno a atividades básicas em poucos dias.
Procedimentos complementares incluem técnicas com laser para hérnia de disco, que também promovem descompressão percutânea. A ablação do núcleo por laser funciona através de vaporização controlada do tecido discal. Contudo, estas técnicas possuem indicações ainda mais limitadas e menor evidência científica robusta.
A escolha entre nucleoplastia, laser para hérnia de disco ou cirurgia endoscópica coluna vertebral depende fortemente da anatomia específica. Fatores como grau de calcificação do disco, presença de fragmento livre e anatomia do canal espinhal influenciam diretamente na seleção do procedimento mais apropriado.
Artroplastia de Disco
A artroplastia de disco consiste na substituição do disco intervertebral por uma prótese artificial. Este procedimento preserva o movimento da coluna no segmento operado, diferentemente das cirurgias de fusão. No entanto, a artroplastia raramente é indicada especificamente para hérnias isoladas de disco L5-S1.
A indicação principal da artroplastia é a doença discal degenerativa avançada, especialmente em pacientes mais jovens. Quando há múltiplos níveis comprometidos ou degeneração severa do disco sem melhora com tratamentos conservadores, a prótese pode ser considerada. Para hérnia isolada, as técnicas de descompressão são geralmente mais apropriadas.
O procedimento é mais complexo que as demais técnicas mencionadas. Requer abordagem anterior (pela frente do abdômen) e maior tempo cirúrgico. A recuperação também é mais prolongada, com período de reabilitação estruturado necessário para garantir adequada integração da prótese.
| Técnica | Tempo de Internação | Retorno a Atividades | Indicação Principal |
|---|---|---|---|
| Discectomia Endoscópica | Menos de 24 horas | 5-10 dias | Hérnias extrusas, fragmentos migrados |
| Microdiscectomia Microscópica | 1-2 dias | 2-3 semanas | Hérnias volumosas, anatomia complexa |
| Nucleoplastia/Radiofrequência | Ambulatorial | Poucos dias | Hérnias contidas, protrusões |
| Artroplastia | 2-3 dias | 6-12 semanas | Doença discal degenerativa multinível |
A seleção da técnica cirúrgica mais adequada exige avaliação criteriosa de múltiplos fatores. Além das características da hérnia, considera-se idade do paciente, nível de atividade física, profissão e expectativas individuais. A experiência e familiaridade do cirurgião com cada técnica também influenciam significativamente os resultados.
Dr. Marcus Torres Lobo, como especialista em dor e técnicas minimamente invasivas, realiza avaliação detalhada de cada caso. A análise cuidadosa dos exames de imagem, correlação com sintomas clínicos e discussão aberta com o paciente permitem identificar a abordagem mais segura e eficaz. O objetivo é sempre proporcionar alívio duradouro dos sintomas com o menor trauma possível às estruturas anatômicas.
É fundamental compreender que não existe uma técnica universalmente superior para todos os casos. O que funciona excepcionalmente bem para um paciente pode não ser a melhor escolha para outro. A personalização do tratamento, baseada em evidências científicas e experiência clínica, maximiza as chances de sucesso e satisfação do paciente.
Recuperação Pós-Cirúrgica
Entender a recuperação hérnia disco ajuda a ter expectativas claras. As técnicas modernas fazem a recuperação ser mais rápida. Assim, muitos pacientes voltam às atividades diárias mais cedo.
O pós-operatório cirurgia lombar com métodos atuais traz grandes benefícios. A maioria dos pacientes sente alívio da dor ciática logo após a cirurgia.
Dr. Marcus Torres Lobo e sua equipe acompanham cada etapa da recuperação. Eles garantem que todas as dúvidas sejam esclarecidas rapidamente. Isso ajuda a manter a segurança durante a cicatrização.
O que esperar após a cirurgia
O tempo de recuperação L5-S1 varia de pessoa para pessoa. Mas, há um plano geral para as cirurgias minimamente invasivas.
Alta hospitalar: Após cirurgias endoscópicas ou microdiscectomia, a alta geralmente é rápida. Muitos pacientes voltam para casa no mesmo dia.
As primeiras 24 a 48 horas são para descanso em casa. O controle da dor é feito com remédios prescritos pelo médico.
Os curativos devem ser mantidos limpos e secos. A dor na incisão diminui com o tempo.
“A recuperação após cirurgias minimamente invasivas surpreende positivamente a maioria dos pacientes, mas o respeito aos limites do corpo durante a cicatrização permanece fundamental para resultados duradouros.”
Primeira semana: A mobilização começa gradualmente. Caminhadas curtas ajudam a manter a circulação.
É importante evitar movimentos que possam causar dor. Caminhar pela casa é permitido e bom para a recuperação.
Semanas 2 a 4: Aumente as atividades diárias gradualmente. A fisioterapia começa a fortalecer a coluna.
Os pacientes que têm trabalho sedentário podem voltar mais cedo. Mas, é importante falar com o médico antes.
Semanas 4 a 6: A recuperação para atividades mais intensas começa. O foco é no fortalecimento do core.
Essa fase é um grande passo na recuperação hérnia disco. Há grandes melhoras na funcionalidade e confiança.
Após 6 semanas: A liberação para atividades mais intensas depende da avaliação médica. A reabilitação define o ritmo de retorno.
| Período | Atividades Permitidas | Restrições | Marcos de Progresso |
|---|---|---|---|
| Primeiras 48 horas | Repouso relativo, caminhadas curtas em casa | Evitar flexão, rotação, levantamento de peso | Alta hospitalar, controle da dor |
| Semana 1-2 | Caminhadas progressivas, atividades leves | Sem levantamento >2-3kg, sem flexão extrema | Redução significativa da dor incisional |
| Semanas 2-4 | Retorno a trabalho sedentário, fisioterapia inicial | Atividades de alto impacto ainda restritas | Início da reabilitação estruturada |
| Semanas 4-6 | Atividades vigorosas moderadas, fortalecimento | Esportes de contato e alto impacto | Fortalecimento significativo do core |
| Após 6 semanas | Liberação progressiva para todas atividades | Conforme avaliação médica individual | Retorno às atividades completas |
O manejo da dor no pós-operatório cirurgia lombar usa várias abordagens. A combinação de anti-inflamatórios e analgésicos simples ajuda muito.
O uso de opioides é raro. A dor ciática melhora logo após a cirurgia ou nos primeiros dias.
Sinais de alerta que precisam de atenção imediata incluem:
- Febre persistente acima de 38°C
- Drenagem purulenta ou sangramento excessivo na incisão
- Dor intensa não controlada com medicação prescrita
- Novo déficit neurológico como fraqueza ou formigamento nas pernas
- Alterações urinárias ou intestinais súbitas
Dicas para acelerar a recuperação
Participar ativamente da recuperação ajuda muito. Seguir as orientações médicas acelera a cicatrização e diminui riscos.
Cuidados com a ferida operatória: Mantenha a incisão limpa e seca. Isso ajuda na prevenção de infecções e na cicatrização.
Evite molhar a incisão até que o médico permita. Seque bem a área após o banho.
Movimentação adequada: Respeite as restrições posturais nas primeiras semanas. A técnica correta para levantar-se e sentar-se protege a coluna.
Use apoio lateral ao deitar e levantar. Mantenha a coluna alinhada sempre.
Fisioterapia pós-operatória: Aderir ao programa de fisioterapia ajuda muito. Isso não só acelera a recuperação hérnia disco, mas também diminui o risco de recorrência.
Os exercícios corrigem movimentos errados. Fortalecer a coluna é essencial para estabilidade a longo prazo.
Progressão gradual: Aumente as atividades de forma gradual. Ser cauteloso demais pode atrasar a recuperação, mas ser rápido pode aumentar riscos.
Defina metas semanais realistas com ajuda profissional. Celebre cada avanço na reabilitação.
Nutrição e hidratação: Uma dieta rica em proteínas ajuda na cicatrização. A hidratação mantém a saúde dos discos intervertebrais.
Evite fumar, que prejudica a circulação e a recuperação. Manter o peso saudável reduz a pressão na região lombar.
Sono e repouso: Durma de forma confortável para manter a coluna alinhada. O sono adequado ajuda na recuperação.
Utilize travesseiros de apoio quando necessário. A qualidade do sono influencia diretamente na recuperação.
Comunicação com a equipe médica: Comunique-se sobre qualquer preocupação ou sintoma incomum. Dr. Marcus Torres Lobo e sua equipe oferecem orientações detalhadas e estão prontos para esclarecer dúvidas.
O acompanhamento regular permite ajustes no plano de recuperação. As consultas de seguimento monitoram o progresso e evitam complicações.
A recuperação bem-sucedida combina técnicas cirúrgicas avançadas com participação ativa do paciente. Cada etapa feita aproxima você do retorno às atividades que melhoram a vida.
Efeitos Colaterais e Riscos
Falar sobre possíveis complicações é essencial na relação médico-paciente. As técnicas minimamente invasivas revolucionaram o tratamento da hérnia de disco L5-S1. No entanto, todo procedimento cirúrgico apresenta riscos que devem ser discutidos abertamente.
Os riscos cirurgia hérnia disco são menores que os de procedimentos tradicionais. As taxas de complicações graves diminuíram muito nas últimas décadas. A experiência do cirurgião e a escolha da técnica são cruciais para os resultados.
É importante considerar o risco de não tratar a condição. A dor crônica, a lesão neural progressiva e a incapacidade funcional são consequências reais de não tratar a hérnia adequadamente.
Complicações Mais Comuns e Sua Frequência
A infecção pós-operatória é uma preocupação comum em cirurgias. Nos procedimentos de hérnia discal, ocorre em 0,5% a 2% dos casos. O uso de antibióticos profiláticos diminuiu essa taxa. Geralmente, a infecção responde bem ao tratamento com antibióticos.
O sangramento e a formação de hematomas são possibilidades em qualquer procedimento. Nas técnicas minimamente invasivas, o risco é menor devido às incisões reduzidas. A maioria dos casos resolve sem necessidade de intervenção adicional.
As complicações microdiscectomia incluem lesão neural iatrogênica, que afeta de 1% a 2% dos casos. A lesão permanente é rara, afetando menos de 0,5% dos pacientes. Sintomas como formigamento ou dormência temporários podem surgir, mas geralmente desaparecem em semanas.
A fístula liquórica, que consiste no vazamento de líquido céfalo-raquidiano, ocorre em 1% a 3% dos procedimentos. Na maioria das vezes, resolve com repouso e hidratação. Casos persistentes podem requerer tratamento adicional, mas isso é incomum.
A recorrência da hérnia é uma consideração importante. Não é propriamente uma complicação cirúrgica, mas sim uma possibilidade inerente à condição. Ocorre em 5% a 10% dos casos num período de 5 a 10 anos. O disco envelhecido pode desenvolver novas herniações em locais diferentes.
Para entender melhor a segurança cirurgia lombar, é fundamental conhecer a frequência e gravidade de cada complicação potencial.
| Complicação | Frequência | Gravidade | Manejo Habitual |
|---|---|---|---|
| Infecção | 0,5% a 2% | Baixa a Moderada | Antibióticos |
| Lesão Neural Transitória | 1% a 2% | Baixa | Observação e tempo |
| Fístula Liquórica | 1% a 3% | Baixa a Moderada | Repouso e hidratação |
| Recorrência da Hérnia | 5% a 10% (5-10 anos) | Variável | Tratamento conservador ou reintervenção |
| Trombose Venosa Profunda | Menos de 1% | Moderada a Alta | Anticoagulação e mobilização |
Estratégias Eficazes para Reduzir Complicações
A minimização dos riscos cirurgia hérnia disco começa antes da cirurgia. A seleção criteriosa dos pacientes é essencial. Nem todos os casos se beneficiam igualmente da cirurgia.
O planejamento pré-operatório meticuloso inclui revisão detalhada das imagens de ressonância magnética. O cirurgião identifica características anatômicas específicas que podem aumentar o desafio técnico. Essa preparação reduz significativamente surpresas intraoperatórias.
Diversos fatores aumentam o risco de complicações e devem ser controlados antes da cirurgia:
- Tabagismo: Prejudica a cicatrização e aumenta infecções. Recomenda-se cessar no mínimo 4 semanas antes do procedimento.
- Diabetes descompensado: O controle glicêmico adequado reduz drasticamente o risco de infecção e melhora a recuperação.
- Obesidade: Aumenta desafios técnicos e riscos anestésicos. A perda de peso, quando possível, beneficia os resultados.
- Desnutrição: Compromete a capacidade de cicatrização. A otimização nutricional pré-operatória é essencial.
A experiência do cirurgião é crucial na segurança cirurgia lombar. Profissionais especializados em técnicas minimamente invasivas têm taxas de complicação menores. O domínio da anatomia espinhal e dos instrumentos especializados faz diferença tangível.
A infraestrutura do centro cirúrgico também importa. Equipamentos modernos de imagem intraoperatória, microscópios de alta definição e instrumentação específica contribuem para procedimentos mais seguros. Ambientes com protocolos rigorosos de controle de infecção reduzem contaminações.
As medidas profiláticas implementadas rotineiramente incluem:
- Antibióticos profiláticos administrados antes da incisão cirúrgica
- Mobilização precoce nas primeiras horas após o procedimento
- Uso de meias de compressão para prevenir trombose
- Hidratação adequada para facilitar a recuperação
- Controle rigoroso da dor para permitir movimentação precoce
O acompanhamento pós-operatório próximo permite identificar sinais precoces de complicações. Sintomas como febre persistente, aumento da dor ou drenagem na incisão merecem avaliação imediata. A detecção e o tratamento precoces evitam progressão para problemas mais sérios.
É fundamental diferenciar resultado subótimo de complicação verdadeira. Alguns pacientes podem não experimentar melhora completa dos sintomas mesmo com remoção bem-sucedida da hérnia. Isso não constitui complicação técnica, mas sim variabilidade na resposta individual ao tratamento.
A discussão aberta sobre riscos e benefícios permite que pacientes tomem decisões informadas. O objetivo não é alarmar, mas sim proporcionar compreensão realista do que esperar. A maioria dos pacientes passa por recuperação tranquila e experimenta melhora significativa dos sintomas.
Reabilitação e Cuidados
Investir na reabilitação após cirurgia faz toda a diferença. A cirurgia remove a compressão neural, mas não restaura a funcionalidade completa da coluna. A estrutura operada ainda é vulnerável, e as regiões adjacentes precisam compensar.
Por isso, a reabilitação lombar é essencial para maximizar os resultados da cirurgia. Seguir um programa de exercícios progressivos previne recorrências. Isso garante o retorno seguro às atividades profissionais e esportivas.
Importância da fisioterapia
A fisioterapia pós-cirurgia é crucial para o sucesso a longo prazo. Muitos acreditam que a cirurgia resolve o problema sozinha. Na verdade, ela elimina a causa imediata da dor, mas a recuperação funcional depende da reabilitação.
O disco operado não volta ao seu estado original. Ele cicatriza, mas permanece vulnerável a sobrecargas. Além disso, meses de dor antes da cirurgia causam descondicionamento muscular e fraqueza.
A fisioterapia especializada corrige essas alterações. Ela fortalece a musculatura profunda do core. Esses músculos atuam como cinta natural que reduz estresse nos discos e articulações.
O fisioterapeuta trabalha em parceria com o cirurgião. Ele avalia movimentos, identifica compensações prejudiciais e cria um programa individualizado. Essa parceria garante um progresso seguro e eficiente.
“A cirurgia minimamente invasiva oferece excelente solução técnica, mas o sucesso depende do comprometimento com a reabilitação. Vejo diariamente como a adesão ao programa de fisioterapia determina o retorno às atividades plenas.”
Iniciar a reabilitação cedo traz benefícios. Nos primeiros dias, mobilização precoce e caminhadas progressivas previnem rigidez. Elas melhoram a circulação e aceleram a cicatrização.
Exercícios recomendados após cirurgia
Os exercícios após cirurgia seguem uma progressão estruturada. Cada etapa tem objetivos terapêuticos específicos. Respeitar essa progressão evita setbacks e garante o desenvolvimento da capacidade funcional.
Alguns pacientes querem acelerar o retorno às atividades. No entanto, paciência e consistência produzem melhores resultados. Forçar progressões prematuras pode causar recorrência dos sintomas.
| Fase de Reabilitação | Período | Objetivos Principais | Exercícios Típicos |
|---|---|---|---|
| Fase 1 – Proteção | Semanas 1-2 | Mobilidade básica, educação postural, redução de edema | Caminhadas curtas, alongamentos suaves, exercícios respiratórios |
| Fase 2 – Ativação | Semanas 3-4 | Ativação muscular profunda, controle motor inicial | Ativação de transverso abdominal, multífidos, ponte simples |
| Fase 3 – Fortalecimento | Semanas 5-8 | Fortalecimento progressivo, exercícios funcionais | Prancha, bird-dog, dead-bug, agachamento assistido |
| Fase 4 – Retorno | Após 8 semanas | Condicionamento esportivo, atividades específicas | Exercícios esportivos progressivos, treino de força avançado |
Exercícios de estabilização do core são essenciais na reabilitação lombar. Eles ensinam o corpo a estabilizar a coluna durante atividades cotidianas e esportivas.
A prancha e suas variações são exercícios fundamentais. Elas começam na posição básica e progressam para versões laterais e dinâmicas. O objetivo é a qualidade de ativação muscular e manutenção da coluna alinhada.
O exercício de ponte trabalha glúteos e estabilizadores posteriores. Inicia-se com ponte simples e evolui para versões unipodais e dinâmicas. Esses músculos protegem a região lombar durante movimentos.
Bird-dog e dead-bug desenvolvem coordenação entre membros superiores e inferiores. Eles desafiam a capacidade de manter estabilidade central. Essa habilidade é essencial para atividades diárias.
Exercícios de fortalecimento de membros inferiores são gradualmente adicionados ao programa. Agachamento com progressão gradual fortalece músculos essenciais. Inicialmente assistidos, evoluem para versões com carga progressiva.
Alongamentos específicos complementam o fortalecimento. Isquiotibiais encurtados e flexores de quadril tensos aumentam estresse sobre discos lombares. Alongá-los regularmente melhora mobilidade e distribui cargas de forma equilibrada.
Exercícios de propriocepção aprimoram percepção corporal e reações de equilíbrio. Superfícies instáveis e movimentos com olhos fechados desafiam o controle postural. Isso prepara a coluna para responder adequadamente a perturbações.
Alguns movimentos devem ser evitados inicialmente. Flexão completa de tronco, rotações forçadas e exercícios de alto impacto sobrecarregam estruturas em cicatrização. Com progressão adequada, muitos desses movimentos podem ser reintroduzidos.
O retorno esportivo requer preparação específica. Avaliar as demandas de cada esporte orienta a preparação física. Esportes de contato, rotação ou impacto necessitam condicionamento mais extenso. Modificações de técnica ou equipamento podem ser necessárias para proteger a região operada.
Manter exercícios de manutenção indefinidamente é um hábito de vida. Coluna saudável exige cuidado contínuo, especialmente após cirurgia. Dedicar 20-30 minutos diários a exercícios preventivos protege o investimento feito na recuperação.
Como prevenir a Hérnia de Disco
Existem estratégias que podem evitar a hérnia de disco. Elas envolvem mudanças no estilo de vida e exercícios regulares. Essas ações protegem a coluna e melhoram a vida do dia a dia.
Se você já teve uma hérnia, é essencial tomar medidas preventivas. Isso diminui muito o risco de novas hérnias.
Mudanças no estilo de vida
Manter o peso saudável é um passo importante. O excesso de peso aumenta a pressão nos discos da coluna. Cada quilo extra faz mais pressão na coluna.
Parar de fumar também é crucial. O cigarro prejudica a saúde dos discos da coluna. Eles precisam de nutrientes para se manter saudáveis.
Beber água é importante para a saúde dos discos. Os discos têm cerca de 80% de água. Manter-se hidratado ajuda a absorver impactos.
Comer bem fornece os nutrientes necessários para a coluna. Proteínas, vitaminas e minerais ajudam a manter a coluna saudável.
A ergonomia no trabalho é muito importante. Certifique-se de que sua estação de trabalho esteja bem configurada:
- Cadeira: escolha um modelo com suporte lombar ajustável
- Monitor: coloque na altura dos olhos para evitar dores na coluna
- Pés: mantenha-os apoiados no chão ou em suporte
- Teclado e mouse: coloque-os de forma confortável, com cotovelos a 90 graus
Faça pausas de 45-60 minutos para se levantar, alongar e caminhar. A melhor postura é a que muda com o movimento.
Aprenda a levantar objetos corretamente para evitar hérnias:
- Aproxime-se do objeto que deseja levantar
- Agache-se, flexionando quadris e joelhos, não a coluna
- Ative o core antes de levantar
- Use as pernas para levantar, mantendo a coluna reta
- Mantenha a carga próxima ao corpo durante o movimento
Evite ficar muito tempo em posições que doem na coluna. Isso pode danificar os discos.
Exercícios preventivos
Os exercícios para prevenir hérnias não precisam ser complicados. 15-20 minutos de exercícios de core e atividade aeróbica três vezes por semana são suficientes.
Fortalecer o core é essencial. Os músculos abdominais e paravertebrais ajudam a estabilizar a coluna. Faça exercícios de estabilização 2-3 vezes por semana:
- Prancha frontal e lateral
- Bird dog (cão-pássaro)
- Dead bug (inseto morto)
- Ponte glútea com variações
O alongamento dos músculos da perna ajuda a prevenir hérnias. Músculos encurtados podem causar mais movimento na coluna.
Dê atenção ao fortalecimento dos glúteos e paravertebrais. Eles ajudam a proteger a coluna durante o dia a dia.
O condicionamento aeróbico melhora a circulação e nutrição dos tecidos. Escolha atividades de baixo impacto:
- Caminhada em ritmo moderado
- Natação ou hidroginástica
- Ciclismo em terreno plano
- Elíptico ou bicicleta ergométrica
O treino de força global ajuda a proteger a coluna. Músculos fortes em todo o corpo reduzem a pressão na coluna.
Praticar Pilates e yoga pode ser benéfico. Eles ajudam a fortalecer, alongar e aumentar a consciência corporal.
Evite armadilhas comuns:
- Sedentarismo prolongado enfraquece os músculos de suporte
- Exercícios de alto impacto sem preparo adequado
- Técnica inadequada em academia – pode causar lesões
- Postura prolongada em flexão da coluna
Atenção aos sinais de alerta durante os exercícios. Se sentir dor ou formigamento, mude ou pare o exercício. Consulte um especialista para orientações.
Dr. Marcus Torres Lobo dá orientações personalizadas de prevenção. Cada paciente recebe um plano adaptado às suas necessidades.
A prevenção é um trabalho contínuo, mas possível e integrado à vida diária. Os benefícios vão além da coluna, melhorando a saúde cardiovascular e o bem-estar geral. Investir na saúde da coluna é investir em uma vida melhor a longo prazo.
Quando procurar um especialista em dor?
É crucial saber quando buscar ajuda médica para evitar problemas sérios com a hérnia de disco. Muitos têm dúvidas sobre quando é o momento certo para buscar ajuda especializada.
Um especialista dor coluna pode ajudar muito se chamado no momento certo. Isso pode evitar que os sintomas piorem e pode ajudar a evitar cirurgias mais complicadas.
Alguns sinais são urgentes e precisam de atenção imediata. Outros podem ser agendados, mas não podem ser ignorados por muito tempo.
Sinais de alerta
Alguns sintomas são como bandeiras vermelhas e precisam de atenção imediata. Eles podem indicar problemas sérios que podem causar danos permanentes.
A tabela abaixo mostra os principais sinais de alerta por nível de urgência:
| Nível de Urgência | Sinais Apresentados | Tempo para Avaliação |
|---|---|---|
| Emergência | Perda súbita de controle urinário ou intestinal, anestesia na região genital, fraqueza bilateral nas pernas | Pronto-socorro imediatamente |
| Urgente | Perda de força em perna ou pé (pé caído), dor intensa não responsiva a analgésicos, formigamento progressivo | 24 a 48 horas |
| Breve | Dor com irradiação persistente por mais de 2 semanas, dor noturna intensa, limitação funcional significativa | Dias a semanas |
| Eletivo | Dor lombar recorrente, desconforto moderado, histórico familiar de hérnia | Agendamento regular |
Sinais que exigem avaliação em 24-48 horas incluem:
- Dificuldade para caminhar nas pontas dos pés ou calcanhares
- Sensação de “pé caído” ou fraqueza progressiva na perna
- Alterações urinárias como incontinência ou retenção súbita
- Constipação intestinal que aparece de forma abrupta
- Formigamento ou perda de sensibilidade na região perianal (anestesia em sela)
Esses sintomas podem indicar síndrome da cauda equina, uma emergência neurocirúrgica. Sem tratamento rápido, essa condição pode causar sequelas permanentes como paralisia ou incontinência definitiva.
A perda de força muscular também merece atenção especial. Ela sugere lesão neural progressiva com janela terapêutica limitada para intervenção efetiva.
Situações que justificam procurar médico hérnia disco em poucos dias incluem:
- Dor lombar com irradiação para a perna persistente há mais de duas semanas
- Dor noturna tão intensa que acorda durante o sono
- Formigamentos ou alterações sensitivas que pioram progressivamente
- Limitação funcional importante (dificuldade para trabalhar ou realizar atividades diárias)
- História de trauma recente seguido de dor lombar persistente
Mesmo sem sinais de emergência, esses sintomas indicam necessidade de avaliação especializada. O diagnóstico precoce permite intervenção no momento ideal, potencialmente evitando progressão.
Postergar a consulta quando esses sinais estão presentes aumenta o risco de cronificação da dor. Também pode reduzir a eficácia dos tratamentos conservadores disponíveis.
Agende uma consulta agora mesmo com Dr. Marcus Torres Lobo
A avaliação por um especialista dor coluna oferece benefícios importantes que vão além do diagnóstico. Dr. Marcus Torres Lobo é médico especializado em tratamento da dor, com expertise reconhecida em procedimentos minimamente invasivos.
Sua abordagem combina conhecimento técnico avançado com atendimento humanizado e personalizado. Cada paciente recebe atenção individualizada, com plano terapêutico construído conjuntamente considerando objetivos e valores pessoais.
Benefícios da avaliação precoce com especialista incluem:
- Diagnóstico preciso com diferenciação de outras causas de dor lombar
- Plano terapêutico estruturado e baseado em evidências científicas
- Acesso a procedimentos intervencionistas quando realmente indicados
- Orientação clara sobre prognóstico e expectativas realistas
- Prevenção da cronificação através de intervenção no momento adequado
É importante ressaltar que avaliação precoce não significa tratamento agressivo. Pelo contrário, Dr. Marcus Torres Lobo tem compromisso com o esgotamento de opções conservadoras antes de considerar procedimentos invasivos.
A consulta inclui revisão detalhada da história clínica, exame físico completo e análise criteriosa de exames de imagem. Todas as opções terapêuticas são discutidas de forma transparente, desde fisioterapia até técnicas intervencionistas.
Dr. Marcus Torres Lobo atua com visão integrada que considera aspectos físicos, emocionais e funcionais da dor. Seu objetivo é proporcionar alívio sustentável e recuperação da qualidade de vida.
Não deixe que a dor limite suas atividades ou comprometa seu bem-estar. A avaliação especializada é o primeiro passo para recuperar o controle sobre sua saúde.
Agende sua consulta agora mesmo com Dr. Marcus Torres Lobo através do formulário online: https://form.respondi.app/45MWxiHe
O atendimento especializado oferece o diagnóstico preciso que você precisa. Também garante acesso ao plano de tratamento mais adequado para seu caso específico, com acompanhamento próximo durante todo o processo de recuperação.
Conclusão: O Futuro do Tratamento
A medicina está sempre avançando, trazendo esperança para quem sofre com problemas de coluna. O tratamento para hérnia de disco vai melhorar muito. Vai ser mais preciso e eficaz para os pacientes.
Avanços na cirurgia coluna
Os avanços na cirurgia da coluna estão crescendo ano após ano. Instrumentos endoscópicos menores estão tornando as cirurgias menos invasivas. Estudos com células-tronco e fatores de crescimento buscam curar discos danificados.
A inteligência artificial já ajuda os médicos a planejar cirurgias. Essas ferramentas ajudam a prever os resultados e escolher a melhor técnica para cada caso.
Inovações tratamento lombar
As inovações no tratamento da coluna seguem um caminho terapêutico claro. O tratamento começa com o conservador. Depois, segue para procedimentos percutâneos e, se necessário, para cirurgias minimamente invasivas.
As cirurgias abertas são usadas apenas em casos especiais. Essa abordagem personalizada busca os melhores resultados com menos impacto no corpo.
Muitos pacientes com hérnia de disco L5-S1 melhoram sem precisar de cirurgia. Cerca de 90% melhoram com tratamento conservador. Para os 10% que precisam de cirurgia, as técnicas minimamente invasivas ajudam a recuperar rapidamente.
O sucesso do tratamento depende de um diagnóstico preciso e da escolha correta do tratamento. Dr. Marcus Torres Lobo combina experiência, conhecimento atualizado e tecnologia avançada para cuidar melhor dos pacientes.
Não deixe a dor lombar limitar sua vida. Agende uma consulta com Dr. Marcus Torres Lobo, especialista em dor, para um diagnóstico completo e um plano de tratamento personalizado: https://form.respondi.app/45MWxiHe
Perguntas Frequentes sobre Hérnia de Disco L5-S1 e Tratamentos Minimamente Invasivos
O que é exatamente uma hérnia de disco L5-S1?
A hérnia de disco L5-S1 ocorre quando o material gelatinoso do disco intervertebral rompe. Isso acontece na junção entre a quinta vértebra lombar (L5) e a primeira vértebra sacral (S1). Esta região é mais comum para hérnias devido à carga e mobilidade.
Quando o material herniado comprime a raiz nervosa, surgem sintomas como dor lombar e ciática. Dr. Marcus Torres Lobo explica que a região L5-S1 é particularmente vulnerável. Isso ocorre porque suporta maior carga durante movimentos cotidianos.
Quais são os sintomas que indicam uma hérnia de disco L5-S1?
Os sintomas comuns incluem dor lombar e dor ciática que irradia pela perna. Muitos pacientes relatam formigamento e sensação de queimação na perna. Em casos graves, pode ocorrer fraqueza muscular.
A dor piora com tosse, espirro, flexão da coluna ou sentar por muito tempo. Deitar-se ou caminhar pode aliviar a dor. Sintomas de alerta que exigem avaliação imediata incluem perda de controle intestinal/vesical e fraqueza progressiva.
Toda hérnia de disco L5-S1 precisa de cirurgia?
Não. Estudos mostram que 90% dos pacientes melhoram com tratamento conservador. Isso inclui medicação, fisioterapia, mudanças de atividades e infiltrações epidurais.
Dr. Marcus Torres Lobo enfatiza que a abordagem inicial é não cirúrgica. A cirurgia é reservada para casos específicos. Isso inclui falha do tratamento conservador, déficit neurológico progressivo e dor incapacitante.
Quais são os tratamentos cirúrgicos menos invasivos para hérnia L5-S1?
Os tratamentos menos invasivos incluem microdiscectomia e discectomia endoscópica. A microdiscectomia é o padrão-ouro com incisão de 2-3cm. A discectomia endoscópica utiliza portal de 7-8mm com câmera.
A nucleoplastia a laser ou radiofrequência é um procedimento percutâneo. Ele descomprime o disco herniado através de ablação controlada. Cada técnica tem indicações específicas baseadas no tamanho e tipo da hérnia.
Qual é a diferença entre microdiscectomia e discectomia endoscópica?
A microdiscectomia utiliza incisão de 2-3cm e microscópio cirúrgico. A discectomia endoscópica utiliza portal de 7-8mm com câmera. A endoscopia é ideal para hérnias típicas, enquanto a microdiscectomia é preferível em casos anatomicamente mais desafiadores.
Estudos mostram resultados equivalentes em termos de melhora da dor. A endoscopia pode ter vantagem na velocidade de recuperação. A escolha depende da hérnia, anatomia individual e expertise do cirurgião.
Quais são os tratamentos cirúrgicos menos invasivos para hérnia L5-S1?
Os tratamentos menos invasivos incluem microdiscectomia e discectomia endoscópica. A microdiscectomia é o padrão-ouro com incisão de 2-3cm. A discectomia endoscópica utiliza portal de 7-8mm com câmera.
A nucleoplastia a laser ou radiofrequência é um procedimento percutâneo. Ele descomprime o disco herniado através de ablação controlada. Cada técnica tem indicações específicas baseadas no tamanho e tipo da hérnia.
Qual é a diferença entre microdiscectomia e discectomia endoscópica?
A microdiscectomia utiliza incisão de 2-3cm e microscópio cirúrgico. A discectomia endoscópica utiliza portal de 7-8mm com câmera. A endoscopia é ideal para hérnias típicas, enquanto a microdiscectomia é preferível em casos anatomicamente mais desafiadores.
Estudos mostram resultados equivalentes em termos de melhora da dor. A endoscopia pode ter vantagem na velocidade de recuperação. A escolha depende da hérnia, anatomia individual e expertise do cirurgião.
Como funciona a nucleoplastia e para quem é indicada?
A nucleoplastia é um procedimento percutâneo que utiliza radiofrequência ou laser. Ele descomprime o disco herniado através de ablação controlada. É indicada para hérnias contidas e protrusões discais sintomáticas que não responderam ao tratamento conservador.
As limitações incluem menor corpo de evidências comparado à microdiscectomia. A nucleoplastia pode servir como “ponte” entre tratamento conservador e cirurgia formal em casos selecionados.
Quanto tempo dura a recuperação após cirurgia minimamente invasiva?
A recuperação varia conforme a técnica utilizada. A discectomia endoscópica permite caminhada no mesmo dia e alta em 4-8 horas. O retorno a atividades leves ocorre em 1-2 semanas e ao trabalho sedentário em 2-3 semanas.
A microdiscectomia tem internação típica de 24 horas. O retorno a atividades leves ocorre em 2-3 semanas e ao trabalho em 4-6 semanas. A nucleoplastia tem recuperação ainda mais rápida, sendo procedimento ambulatorial com retorno gradual em dias.
Quais são os riscos e complicações da cirurgia de hérnia de disco?
Os riscos incluem infecção (0,5-1%), geralmente tratável com antibióticos. Lesão da raiz nervosa (radiculopatia) e instabilidade vertebral são possíveis. A dor pós-operatória é comum, mas geralmente controlável com medicamentos.
A fisioterapia após a cirurgia é realmente necessária?
Sim, a fisioterapia pós-operatória é essencial. Ela ajuda a maximizar os resultados cirúrgicos e prevenir recorrências. A fisioterapia promove controle da inflamação, restauração da mobilidade e fortalecimento muscular.
É importante seguir o programa de fisioterapia para uma recuperação completa. Dr. Marcus Torres Lobo enfatiza a importância da fisioterapia na recuperação.
É possível prevenir uma hérnia de disco ou sua recorrência?
Embora não seja possível prevenir completamente, é possível reduzir o risco. Controle de peso, cessação do tabagismo e exercícios regulares são essenciais. A ergonomia adequada e atividade física regular também ajudam.
Para quem já teve hérnia, manter exercícios de core indefinidamente é fundamental. Dr. Marcus Torres Lobo fornece orientações personalizadas de prevenção.
Quando devo procurar um especialista em dor para hérnia de disco?
Procure avaliação especializada em situações de emergência, urgência ou brevidade. Emergência inclui perda súbita de controle intestinal/vesical e fraqueza grave. Urgência inclui desenvolvimento de “pé caído” e fraqueza nova ou progressiva.
Dr. Marcus Torres Lobo oferece expertise em diagnóstico diferencial e tratamentos especializados. A avaliação inclui revisão detalhada da história e exame físico completo.
O que é microdiscectomia L5-S1 e como ela difere de procedimentos tradicionais?
A microdiscectomia L5-S1 é um procedimento cirúrgico minimamente invasivo. Diferentemente das laminectomias abertas, a microdiscectomia utiliza incisão de 2-3cm e microscópio cirúrgico. Isso permite remoção seletiva do fragmento herniado.
As vantagens incluem menor dor pós-operatória e internação mais curta. A taxa de sucesso é de aproximadamente 90-95% para alívio da dor ciática.
A cirurgia endoscópica para coluna vertebral é segura e eficaz?
Sim, a discectomia endoscópica lombar é segura e eficaz. Ela utiliza portal de 7-8mm com câmera e instrumentação especializada. Estudos mostram resultados equivalentes à microdiscectomia em termos de melhora da dor.
A discectomia endoscópica oferece vantagens como menor trauma tecidual e recuperação mais rápida. Dr. Marcus Torres Lobo tem expertise em cirurgia endoscópica.
O que é descompressão percutânea do disco lombar?
A descompressão percutânea do disco lombar é um procedimento minimamente invasivo. Ele reduz pressão interna do disco através de técnicas com agulha. As principais modalidades incluem nucleoplastia por radiofrequência e laser.
Estes procedimentos são realizados sob orientação radiológica. Eles são indicados para hérnias contidas ou protrusões. A eficácia é mais limitada que microdiscectomia para hérnias extrusas.
Radiofrequência pode tratar hérnia de disco L5-S1?
A radiofrequência pode ser utilizada de duas formas distintas. A nucleoplastia por radiofrequência descomprime o disco herniado. A rizotomia por radiofrequência é mais raramente indicada para hérnia discal.
A nucleoplastia é indicada para hérnias contidas. Ela oferece opção menos invasiva para casos apropriados. Dr. Marcus Torres Lobo avalia critérios específicos para determinar se radiofrequência é apropriada.
Laser pode ser usado para tratar hérnia de disco?
Sim, o tratamento a laser para hérnia de disco é possível. O procedimento utiliza energia laser para vaporizar material discal. Ele é indicado para hérnias contidas ou protrusões.
As limitações incluem evidências científicas mais limitadas comparadas à microdiscectomia. A eficácia é menor para hérnias sequestradas. Dr. Marcus Torres Lobo discute realísticamente essa possibilidade.
Qual é a taxa de sucesso da cirurgia minimamente invasiva para hérnia L5-S1?
As taxas de sucesso variam conforme a técnica específica. A microdiscectomia tem taxa